左氧氟沙星联合胰岛素强化治疗肺结核合并糖尿病的效果观察
孙婷婷 郭春辉 翁锡定 陈建新
东南大学医学院附属江阴医院感染科,江苏省江阴市 214400
肺结核(Pulmonary tuberculosis,PTB)是我国常见的慢性传染病,由结核杆菌感染引起,肺脏是其主要侵袭器官,早期缺乏典型的临床症状,容易误漏诊,近年来发病率呈增长态势[1]。糖尿病(Diabetes mellitus,DM)是一种全身代谢性慢性疾病,以血糖升高为特征,易并发肾脏、视网膜、心血管等疾病。大量资料显示,PTB和DM经常同时存在,临床病情更为复杂,且PTB抵抗力较低,加重DM病情,DM削弱免疫功能,促进结核扩散[2-4]。肺结核合并糖尿病(Pulmonary tuberculosis-diabetes mellitus,PTB-DM)病情不易控制,结核侵袭及药物治疗影响糖代谢和免疫能力,而糖代谢紊乱增加结核易感性,导致高血糖—免疫力低下-PTB-DM恶性循环,增加治疗难度,且治疗后易复发等。针对这一现状,如何治疗PTB-DM是传染科医生关切的重要临床课题。本研究拟评价左氧氟沙星联合胰岛素强化治疗PTB-DM的临床效果,为病情控制提供新的思路。
1 资料与方法
1.1 临床资料 选择2016年1月—2019年1月50例PTB-DM患者,均符合PTB[5]和DM[6]的诊断标准,采用随机数字表,将50例PTB-DM患者随机均分为对照组和研究组,每组25例。对照组男19例,女6例;年龄29~70岁,平均年龄(48.67±10.57)岁;PTB类型:初发PTB 21例,复发PTB 4例;DM类型:1型DM 18例,2型DM 7例;DM病程2~5年,平均DM病程(2.89±1.03)年。研究组男20例,女5例;年龄26~70岁,平均年龄(49.14±9.82)岁;PTB类型:初发PTB 20例,复发PTB 5例;DM类型:1型DM 19例,2型DM 6例;DM病程2~6年,平均DM病程(2.94±1.23)年。两组性别、年龄、PTB类型、DM类型、DM病程等比较差异无统计学意义(P>0.05)。本研究经东南大学医学院附属江阴医院伦理委员会批准,并和患者签署PTB-DM治疗同意书。
1.2 纳入标准 (1)符合PTB-DM的诊断标准;(2)神志清楚,认知、沟通能力正常;(3)临床资料齐全,无药物禁忌证,治疗依从性佳;(4)签署PTB-DM治疗同意书,并在医学伦理委员会备案。
1.3 排除标准 (1)恶性肿瘤、精神病、艾滋病、免疫系统疾病或重要脏器功能不全等;(2)并发其他部位结核;(3)妊娠女性或者哺乳期患者;(4)中途脱落、依从性差等。
1.4 方法 两组均采用2HRZE/10HR(H异烟肼,R利福平,Z比嗪酰胺,E乙胺丁醇,强化治疗2个月,维持治疗10个月)抗结核规范化治疗,并给予个性化的营养支持(优质蛋白、易消化、富含维生素等饮食)和DM知识教育、合理饮食、适当锻炼等。对照组采用2HRZE/10HR联合胰岛素(生产厂家:诺和诺德制药公司;国药准字:J200932908;产品规格300IU/支)强化治疗,即三餐前皮下注射诺和锐R,睡前皮下注射诺和灵N,0.5~1.0IU/(kg·次),4次/d,根据血糖水平调整胰岛素剂量,控制餐后2h血糖(2h PBG)低于11.1mmol/L,空腹血糖(FBG)低于8.0mmol/L。研究组在对照组基础上口服左氧氟沙星片(生产厂家:江苏省扬子江药业集团公司,国药准字:H19990051,产品规格:0.1g/粒)0.4g/次,1次/d。两组治疗期间均定期监测血糖水平、肝肾功能、血常规等,并及时处理不良反应。3个月后观察治疗效果。
1.5 观察指标 观察疗效、血糖指标和肾功能指标。疗效标准:显效:临床症状完全消失,结核痰检阴性,FBG维持在6.0mmol/L左右,且血糖持续稳定;有效:临床症状有效减轻,结核痰检显示结核杆菌数量显著减少,FBG低于10.0mmol/L;无效:临床症状无明显缓解,结核痰检显示结核菌素数量未明显减少,FBG无明显降低。有效率=(显效+有效)/25×100%。血糖指标以2h PBG、FBG和糖化血红蛋白A1c(HbA1c)表示,肾功能指标以血肌酐、尿素氮和血尿酸表示。
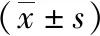
2 结果
2.1 疗效比较 研究组总有效率高于对照组(P<0.05)。见表1。

表1 两组疗效比较
注:两组总有效率比较,χ2=6.909,P=0.032。
2.2 血糖指标比较 治疗前,两组2h PBG、FBG和HbA1c比较差异无统计学意义(P>0.05);治疗后,研究组2h PBG、FBG和HbA1c均低于对照组(P<0.05)。见表2。

表2 两组治疗前、后血糖指标比较
2.3 肾功能指标比较 两组治疗前、后血肌酐、尿素氮和血尿酸比较差异无统计学意义(P>0.05)。见表3。

表3 两组治疗前、后肾功能指标比较
3 讨论
PTB和DM是临床常见的慢性疾病,PTB患者代谢率高,胰岛素需要量相对不足,易诱发及加重DM,而DM患者糖脂代谢紊乱、免疫功能低下等,增加结核敏感性,罹患PTB的风险远高于非DM患者[7],且PTB-DM发生率逐年增加,临床治疗难度大,受到社会严重关切。PTB-DM发病机理较为复杂,目前认为糖脂代谢异常、免疫功能紊乱、白细胞不足和维生素A缺乏等是其主要发病因素[8],另外,脂质过氧化反应、炎性反应等增加胰岛素抵抗,不利血糖控制,其治疗原则是抗结核规范化治疗联合血糖控制[9]。2HRZE/10HR是PTB-DM抗结核治疗的临床常用方案,口服降糖药物或者皮下注射胰岛素是其主要控制血糖措施,虽能获得一定的疗效,但随着PTB-DM病情进展,临床效果仍不能令人非常满意。因此,积极探讨科学的治疗措施对PTB-DM患者的康复及预后具有重要的临床价值。
PTB和DM相互影响、相互作用,加重病情,延长病程,治疗难度大。本研究显示,研究组总有效率高于对照组,提示左氧氟沙星联合胰岛素强化治疗有效提高PTB-DM的疗效。2HRZE/10HR是抗结核治疗的有效方案,其中异烟肼可杀灭、抑制结核杆菌,乙胺丁醇、利福平均具有较强的抑制结核杆菌作用,吡嗪酰胺可杀灭结核杆菌,合用具有协同作用,但对于转移病灶效果有限,且远期效果不甚理想。左氧氟沙星是氟喹诺酮类广谱抗菌药,作用于拓扑异构酶Ⅱ,抑制结核分枝杆菌DNA的转录及复制,杀灭结核杆菌[10],与其他抗结核药物合用具有协同杀菌作用[11]。左氧氟沙星容易蓄积于呼吸道黏膜、肺组织, PTB-DM患者的血药浓度更高,且可渗入巨噬细胞内,产生更广泛的杀菌效果。另有研究认为,左氧氟沙星经活化、聚集,可增强免疫功能,促进涂阳PTB转阴,加速病灶吸收和空洞闭合[12]。邹夏芸[13]采用左氧氟沙星治疗PTB-DM可明显缩短痰菌转阴时间,促进病灶吸收,效果安全可靠。本研究采用胰岛素强化治疗可有效降低血糖水平,改善代谢环境,增强免疫能力,抑制结核杆菌繁殖,提高抗结核效果。
控制血糖水平是PTB-DM治疗的基本原则。本研究显示,治疗前,两组2h PBG、FBG和HbA1c比较差异无统计学意义(P>0.05),治疗后,研究组2h PBG、FBG和HbA1c均低于对照组,说明左氧氟沙星联合胰岛素强化治疗有效控制了PTB-DM患者的血糖指标。原因可能是:(1)皮下注射胰岛素可有效弥补体内胰岛素不足,恢复B细胞的功能,降低血糖指标;(2)左氧氟沙星提高PTB-DM患者的疗效,显著抑制和控制结核杆菌活性,改善了内环境状态,为血糖控制提供了有力保障等。王岫峥等[14]认为,采取不同降糖药物治疗PTB合并2型DM,发现皮下注射胰岛素更能降低血糖水平,维持良好的血糖指标。胰岛素注射方式不同,其对血糖水平和抗结核疗效均有差异[15],本研究采取左氧氟沙星联合皮下注射胰岛素治疗,亦能取得满意效果。抗结核药物以及DM均对肾功能产生不利影响,因此,观察肾功能变化是PTB-DM治疗的一项重要内容。本研究显示,两组治疗前后血肌酐、尿素氮和血尿酸比较差异无统计学意义,说明左氧氟沙星联合胰岛素强化治疗对患者的肾功能影响较小。营养状态对PTB-DM患者的治疗具有重要影响,本研究未涉及营养支持对病情的影响,且样本量较少,是本研究的不足之处。
综上所述,左氧氟沙星联合胰岛素强化治疗PTB-DM具有较高的疗效,可有效控制血糖指标,而对血肌酐、尿素氮和血尿酸无明显影响,无明显肾功能损害,值得在临床应用。

