期待治疗未足月胎膜早破孕妇残余羊水量对母婴结局的影响
甘忠云,王群丽,顾光花
(常山县人民医院 妇产科,浙江 常山 324200)
胎膜早破(premature rupture of membrane,PROM)指的是于临产前胎膜发生的自发性破裂,其中孕周不足37周发生胎膜早破的又称之为未足月胎膜早破(preterm premature rupture of membrane,PPROM),其发生与阴道炎、反复阴道流血等母体因素以及子宫畸形、胎盘早剥等胎盘因素相关[1]。胎膜破裂后,如未能及时有效处理,可能增加早产、羊膜腔感染、胎盘早剥、胎儿窘迫、羊水过少等并发症的发生风险,甚至引发围生儿死亡[2];严重羊水过少与胎儿生长受限、胎肺发育不全、胎儿宫内窘迫、新生儿缺血缺氧性脑病、新生儿窒息、剖宫产率增加等多种不良妊娠结局相关[3]。对于PPROM孕妇而言,最早、最直接的临床指标变化即为胎膜破裂后羊水量的减少,本研究选择应用期待治疗的PPROM孕妇作为研究对象,探讨不同残余羊水量对分娩方式及并发症等母婴围产情况的影响。
1 资料与方法
1.1 一般资料 选择2015年1月—2017年12月因PPROM于我院住院分娩的孕妇100例,采用超声检测残余羊水指数(amniotic fluid index AFI),其中AFI<50 mm的29例羊水过少孕妇纳入甲组,50 mm≤AFI<80 mm的34例羊水偏少孕妇纳入乙组,80 mm≤AFI<250 mm的37例羊水量正常孕妇纳入丙组。纳入标准:①孕周31周~33周+6天;②孕妇宫内胎儿经彩色多普勒超声诊断显示均为单胎、头位且胎儿正常;③入院时均经临床症状、体征及临床辅助检查确诊为PPROM且尚未临产[4-5];④符合期待治疗指征;⑤根据孕妇本人及其家属的意愿采用期待疗法治疗,且孕妇及其家属均对此次研究知情同意;排除标准:①合并高血压、糖尿病或其他严重内科疾病;②入院时存在明确剖宫产或其它终止妊娠指征的孕妇;③入院时临产、感染或不符合期待治疗指征的孕妇;④治疗依从性不佳者[6]。三组入选孕妇的产检情况、孕产次、孕周等一般资料差异均无统计学意义(P>0.05),此次研究通过医学伦理委员会批准。
1.2 临床处理
1.2.1 AFI动态监测 入院后孕妇残余羊水量均采用超声测定AFI进行动态评估,并结合分娩时的羊水量加以核准[7]。
1.2.2 PPROM期待治疗 合理应用糖皮质激素(地塞米松针6 mg肌注q12 h×4次)、抗生素(青霉素类80万U肌注bid)、宫缩抑制剂(安宝针5滴起始量至宫缩抑制为止)等以促进胎肺成熟、预防感染、抑制宫缩等[8]。
1.2.3 PPROM监测 指导孕妇卧床休息,取高臀位,减少不必要的阴道检查,监测胎心(q4h)及超声检查(2~3天一次)胎儿生长情况,加强AFI动态监测,同时监测有无胎盘早剥或临产征象,此外还需加强对感染等指标的检测(入院常规取阴道及宫颈分泌物送支原体、衣原体、一般细菌及GBS培养)。对于保胎时间长的孕妇,可考虑行中段尿培养以及宫颈分泌物培养,以便及时发现孕妇是否存在绒毛膜羊膜炎[9]。若采取期待治疗期间孕妇出现胎儿窘迫、感染、胎盘早剥、羊水持续减少等不适合继续期待治疗情况,应考虑及时终止妊娠,具体分娩方式选择遵循产科常规标准。
1.3 观察指标 记录入院时孕周、破膜至分娩时间、分娩方式、分娩并发症(绒毛膜羊膜炎、产褥感染、脐带脱垂、胎盘早剥等)、围生儿出生时体重及结局。
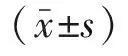
2 结果
2.1 孕妇期待治疗后分娩结局 丙组孕妇破膜至分娩时间(6.46±1.87 d)多于甲(3.17±1.32 d)、乙(3.24±1.29 d)两组,差异有统计学意义(F=10.74,P<0.05)。甲组孕妇剖宫产率、分娩并发症的总发生率均高于乙、丙两组,差异有统计学意义(P<0.05);乙组、丙组间差异无统计学意义(P>0.05),见表1。
2.2 期待治疗后围生儿情况 三组新生儿出生时体重数据比较,差异均无统计学意义(F=1.45,P>0.05);甲组有1例(3.45%)因孕妇发生羊膜腔感染造成胎死宫内,有3例(10.34%)发生胎儿窘迫,乙、丙两组围生儿无一例发生胎死宫内、胎儿窘迫等产前严重并发症。甲组围生儿不良结局的发生率情况见表2。

表1 孕妇期待治疗后分娩结局比较[n(%)]
注:*与甲组比较,P<0.05。
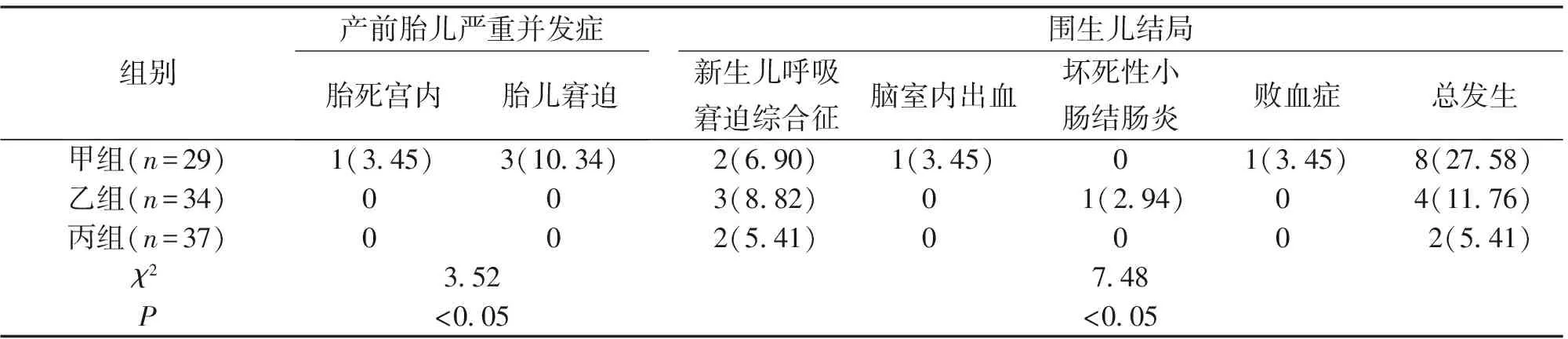
表2 期待治疗后三组围生儿情况比较[n(%)]
3 讨论
国内尚无针对不同孕周PPROM孕妇统一的处理策略,且对于PPROM期待治疗时的具体诊疗处理策略、何时选择何种方式终止妊娠以及保胎期限等诸多问题也尚无统一规范[10]。中华医学会妇产科学分会产科学组制定的《胎膜早破的诊断与处理指南(2015)》[11]中提到,孕周≥34周的PPROM孕妇已接近足月,胎儿胎肺成熟率高达90%以上,且新生儿中发生新生儿呼吸窘迫综合征的概率大大降低,经过及时诊疗处理后母婴预后均良好,新生儿存活率接近足月儿,不宜采取期待治疗,因此本文不予研究。PPROM中孕周<34周的孕妇,由于破膜时间过早、孕周小等因素,大大增加了死产率及早产儿的患病率,因此临床治疗中多采取预防感染、促胎肺成熟延长孕周等期待治疗方案。虽延长孕周能够进一步促进胎儿器官成熟,但孕周的延长同时增加了胎盘早剥、母胎感染、胎儿窘迫等多种并发症的发生风险,因此评估PPROM孕妇母婴预后,并选择合适时机终止妊娠成为了产科医生亟待解决的问题。
31~34周的PPROM孕妇在保证母婴安全前提下,可采取期待治疗,尽量延长孕周,有利于进一步促进胎肺成熟,改善新生儿预后。本次研究显示,期待治疗后,丙组孕妇破膜至分娩时间均多于甲、乙两组,说明残余羊水量越少,越不利于延长孕周,尤其是AFI<50 mm的PPROM孕妇,更需加强评估监测,并积极治疗,以改善母婴结局。此结论与余蓓蓓等[12]提出的残余羊水量可作为孕周延长时间评估依据的研究结论基本一致。本次研究中甲组孕妇剖宫产率达到了51.72%,明显高于乙、丙两组,说明羊水过少可导致孕妇的剖宫产率增加,值得注意的是,《胎膜早破的诊断与处理指南(2015)》中并未将PPROM作为剖宫产指征,因此临床选择分娩方式时,还需综合考虑孕周、羊水过少情况或绒毛膜羊膜炎等多种因素,遵循产科的常规标准选择合适分娩方式。本次研究中甲组剖宫产率升高,可能与羊水过少易引发胎盘早剥、胎儿窘迫等严重并发症,从而增加剖宫产率相关。甲组分娩并发症的总发生率(37.93%)、围生儿不良结局的发生率(37.93%)均显著高于乙、丙两组;说明羊水过少增加了孕妇及围生儿感染等并发症的发生风险,严重影响了母胎预后。
对于PPROM孕妇而言,最早、最直接的临床指标变化即为胎膜破裂后羊水量的减少,胎膜破裂后羊膜腔与下生殖道相通,增加了感染的机会,随着残余羊水量的减少,进一步提高了感染风险。有文献提到,破膜后残余羊水量与产妇分娩情况密切相关,其中羊水减少的同时,羊水内多种抗感染细胞因子随之丢失,造成宫内防御机制下降,引发感染[13]。此外,Hackney等[14]学者认为PPROM孕妇继发宫内感染还会引起胎儿神经兴奋,从而引起血流分布变化,胎儿尿量减少,进一步减少了羊水的生成。因此,PPROM孕妇在临床诊治、处理过程中,还需动态监测AFI等指标,一旦发现胎儿窘迫等终止妊娠指征,需及时终止妊娠,并于产时联合新生儿科医师监护分娩,随时准备新生儿复苏等急救处理,使早产儿能够在出生第一时间得到及时、专业的救治[15]。
综上所述,羊水过少可能引发PPROM孕妇剖宫产率增加以及母婴围产期并发症发生率升高。因此,临床在采用期待疗法延长PPROM孕妇孕周同时,还需注意动态监测孕妇AFI指数及感染情况等临床指标,选择合适时机终止妊娠,并加强与新生儿科的合作以改善围生儿结局。此外,PPROM不是剖宫产指征,因此在无明确的剖宫产指征时,PPROM孕妇应首选阴道试产,有异常情况时可酌情放宽剖宫产指征。

