心脏移植物血管病变特点和介入治疗八例分析
田宏伟, 乔树宾,黄洁,胡奉环,杨伟宪,袁建松,崔锦钢,刘圣文
中国是当今全球心血管病(CVD)负担最重的国家之一[1]。目前,心血管病死亡占城乡居民总死亡原因的首位[2]。心脏移植物血管病变(CAV)是心脏移植后1年的主要死亡病因[3-4]。CAV目前的病因包括组织兼容性差、急性排斥反应、慢性炎症、巨细胞病毒感染等。除此之外,还包括高血压、糖尿病等疾病,这些病因造成内皮细胞损伤、功能异常[5-7]。与局灶性动脉粥样硬化斑块不同,CAV是以弥漫性、进行性内膜增生为特点的冠状动脉(冠脉)病变。CAV以末端小血管病变开始,逐渐蔓延到心外膜冠脉,导致冠脉狭窄甚至闭塞。病理检查发现CAV有大量的巨噬细胞和T淋巴细胞浸润,使内皮细胞和平滑肌细胞在炎症环境中大量增生,导致管腔发生弥漫性狭窄,甚至闭塞[5]。目前的治疗方案包括抗细胞增殖药物、血运重建、心脏再次移植等。本研究总结分析8例CAV患者接受经皮冠脉介入治疗(PCI)置入药物洗脱支架(DES)的临床结果。
1 资料与方法
临床资料: 选取2012年9月至2018年6月期间,阜外医院共进行454例心脏移植。移植前供体心脏冠脉均正常,由于胸痛、呼吸困难、乏力、恶心、头晕等临床症状入院接受PCI DES治疗的CAV患者8例(1.8%),其中男性7例(87.5%),合并高血压4例,合并糖尿病4例,多支病变患者为2例,发病时伴有胸痛症状者4例,接受心脏移植时的平均年龄为(41.9±16.1)岁。8例患者接受心脏移植的病因包括冠心病(3例)、肥厚型心肌病(1例)、扩张型心肌病(2例)、大动脉转位(1例)和心肌致密化不全(1例)。PCI术前所有患者均接受免疫抑制剂药物治疗。PCI手术适应证:移植心脏的血管近中段狭窄>80%,无PCI手术禁忌证。
治疗方法:冠脉造影及PCI术均由本中心经验丰富的独立术者实施。
心脏移植血管狭窄程度的定义:移植血管狭窄程度的计算公式为(参考管腔直径-最小管腔直径)/参考管腔直径。PCI后残余狭窄<50%定义为PCI成功,PCI术后随访复查冠脉造影,血管支架内狭窄>50%定义为支架内再狭窄(ISR)。
随访:采用电话随访和接受冠脉造影检查随访。
2 结果
8例患者的一般资料:8例患者首次接受PCI DES的平均年龄为(48.0±16.2)岁。心脏移植术后首次PCI DES时间为(6.1±2.4)年(表1)。8例患者共有11处靶病变行PCI DES治疗,其中有6处病变为闭塞病变,另外5处靶病变狭窄程度在80%和90%(表2)。

表1 8例患者的一般临床资料[例(%)]

表2 8例患者心脏移植术后首次PCI DES的临床资料
8例患者的治疗结果:8例患者11处靶病变均行PCI DES治疗,共置入12枚DES,其中1例置入3枚DES,2例各置入2枚DES,其余5例各置入1枚DES(表2)。治疗过程中无急性血栓、边支闭塞、无复流等并发症发生,8例患者PCI手术均成功。
随访结果:8例患者PCI DES后平均电话随访(31.4±24.7)个月,4例患者的4处靶病变PCI DES后平均(31.7±21.0)个月接受冠脉造影,其中1例患者1处靶病变原支架通畅;3例患者3处靶病变出现ISR,1例支架内狭窄100%,未再行PCI;2例支架内狭窄同时合并新生病变,支架内狭窄程度为分别为50%和60%,新生病变狭窄程度分别为90%和100%,均给予PCI治疗。首次PCI DES术后未行冠脉造影复查的4例患者中,2例随访未发现心血管不良事件,2例患者发生心原性死亡,死亡原因分别为心原性猝死和心力衰竭(表3)。心脏移植术后首次PCI DES至死亡时间分别为1个月和1年;,心脏移植术后至死亡时间分别为1年和8.3年,8例患者无再次接受心脏移植(表4)。
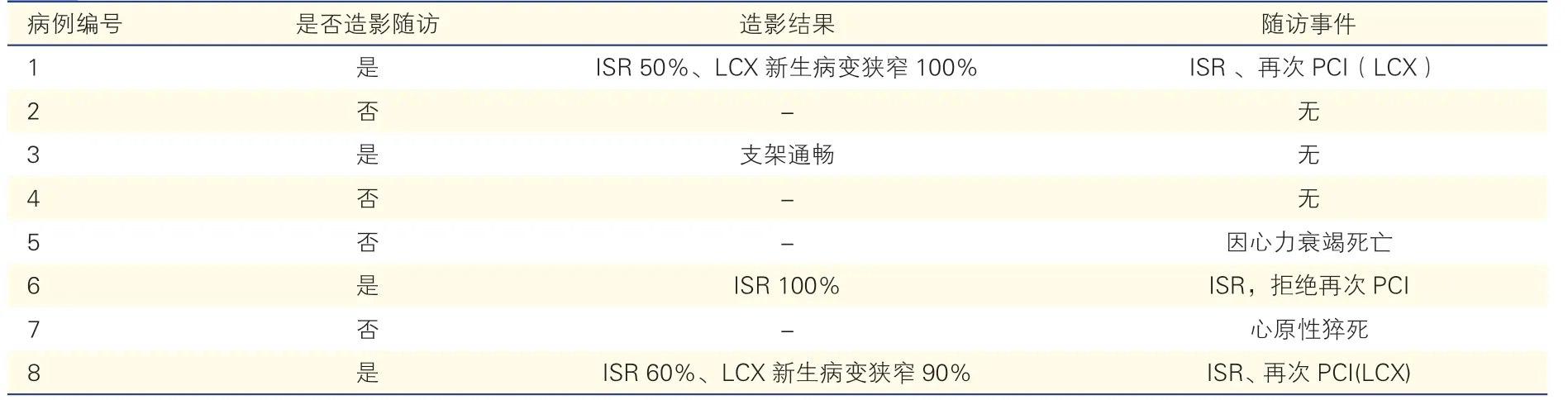
表3 8例患者首次PCI DES术后造影及随访事件资料

表4 8例患者的随访资料
3 讨论
心脏移植目前已成为治疗终末期心脏病较有效的手段[8],虽然心脏移植后患者5年生存率高达88%[9],但是CAV仍然是患者死亡的主要原因。CAV具有广泛的形态学和组织病理学变化,通常表现为弥漫性或局限性阻塞病变,病理变化包括血管内膜增厚、粥样斑块形成等[10-11]。研究表明,2/3的近中段病变表现为脂质斑块,68%的远端弥漫性病变表现为血管内膜纤维化增生[12]。对CAV的预防和治疗对心内科医生来说是一个重要的挑战,有可能提高患者移植后的长期存活率,不幸的是目前关于CAV的治疗非常有限。CAV多表现为远端血管弥漫性病变,因此冠脉旁路移植术(CABG)治疗CAV效果有限[13]。心脏再次移植并不是所有患者的选择,死亡率也较高[14]。因此对于CAV的第一道防线仍然是免疫抑制剂的规范使用,免疫抑制剂通过阻断细胞增殖的传导信号抑制细胞增殖。研究表明,免疫抑制剂的规范使用能够显著降低心脏移植术后的CAV发生率[15-16]。晚期CAV病变多以冠脉管腔严重狭窄导致心肌缺血为主要表现,免疫抑制剂对此无效。由于CAV近中段的病理变化与冠脉粥样硬化病理变化类似,因此,介入治疗可以用来治疗CAV近中段病变[17-18]。
CAV患者临床表现为急性心肌梗死、顽固性心力衰竭、猝死等。由于心脏移植去神经,CAV患者发病时通常缺少典型胸痛症状,通常以呼吸困难、乏力、恶心、头晕、心悸等临床症状入院就诊。本研究中有4例患者表现为典型的胸痛症状,研究显示典型胸痛症状可能和心脏移植后神经再生有关,胸痛发生率约为10%~30%,胸痛发生的具体机制目前研究不清[19]。
PCI治疗CAV具有手术成功率高、降低发病率和死亡率等优点,国际心肺移植协会(ISHLT)分级为3级的CAV患者远期死亡率明显增高,PCI能够明显降低这些患者的远期死亡率。另外,他汀类药物能够提高这些患者的生存率[20]。尽管如此,但是PCI后靶病变再狭窄发生率仍然很高,普通球囊血管成形术(POBA)再狭窄发生率为35% ~100%,DES再狭窄发生率为20% ~56%[5]。本研究接受冠脉造影随访的4例患者中有3例发生ISR,稍高于文献报道,可能与样本量少有关。因此,PCI治疗CAV被认为是一种缓解性治疗方案,并不能阻断CAV发病进展。与金属裸支架(BMS)和POBA相比,DES能够显著降低靶病变再狭窄和靶病变再次血运重建发生率[5,21-22]。目前,再次心脏移植被认为是CAV患者的唯一确切治疗方法,但是与原发性CAV患者相比,再次心脏移植能增加远期死亡率[23]。
总之,CAV多表现为弥漫性闭塞病变。尽管PCI治疗CAV患者ISR发生率高,但是再次心脏移植供心紧缺,费用昂贵。目前,PCI仍然是CAV的主要治疗手段。
利益冲突:所有作者均声明不存在利益冲突

