256层螺旋CT小肠造影扫描技术在小肠疾病诊断中的临床应用价值
姜旭栋
(无锡市江南大学附属医院影像科 江苏 无锡 214000)
小肠行径盘曲重叠,自然充盈不良,是胃肠道最长部分,由于解剖结构的特殊性,可给诊断带来一定难度性[1],早期常运用双气囊小肠检查或X线造影检查,虽可起到一定诊断效果,但无法观察周围淋巴结、邻近脏器、腔外、黏膜下病变情况,为了降低误诊率,部分学者开始推广256层螺旋CT小肠造影扫描技术,其具有准确率高、简便快捷等优势,不仅能够减少呼吸和移动的伪影,还能够发现小肠灌肠无法确定的肠管周围病变,直接显示病变肠壁情况,为疾病确定提供科学依据[2]。而本文在诊断小肠时,便运用了256层螺旋CT小肠造影扫描技术,并分析此项诊断方式的价值性,具体如下。
1 资料和方法
1.1 基线资料
选择49例疑似小肠病变患者为此次研究对象,所有患者均在2015年5月15日至2019年5月15日收治。患者平均年龄(45.86±2.74)岁,平均体重(62.75±5.82)kg;性别:男性28例,女性21例。入选患者:(1)患者各项资料齐全,且自愿加入本次试验;(2)患者存在不同程度的黄疸、便血便秘、腹痛腹泻、消瘦、低热乏力等症状。
1.2 方法
检查前一天清洁肠道,口服番泻叶,前天晚上及检查当天禁食。同事检查当天,实施CT前40分钟到CT室做准备,口服2.5%甘露醇约1600ml,(20%的甘露醇200ml标准,稀释8倍后,于检查前分3~4次服用),检查前20分钟肌注654-210mg。
本次使用的CT扫描机为PHILIPS BRILLIANCE型号,采用256层CT采集成像系统,扫描前经肘前静脉(右侧)放置套管针,造影剂是优维显,每秒3ml,注射器是MALLINCKROOT,在扫描时,将腹主动脉平肝门处作为感兴趣区,感兴趣区大小为100mm2,触发阈值120Hu,当感兴趣区CT值达到120Hu后,需延迟扫描,协助患者采取俯卧位,扫描范围自剑突至耻骨联合平面,屏气扫描,先平扫后,再实施静脉期、动脉期扫描。扫描参数,250mAs,120KV,旋转时间0.75s,128排探测器,层后0.625mm,一次扫描成像80mm,分别重建5mm和1mm图像。层厚5mm,层间距-5mm,螺距0.99。视野350mm。在工作站采用多平面重建获得冠状面、矢状面图像,在三维重建时采用容积重建技术和最大密度投影。
1.3 观察指标
分析256层螺旋CT小肠造影扫描在小肠疾病中诊断正确率以及诊断价值性。
1.4 统计学处理
使用SPSS22.0统计学软件处理,当统计值存在差异时,常规用P<0.05表示。
摘要里面,神经内分泌肿瘤和肉瘤样癌并不能术前百分百诊断,顶多提示可能性。
2 结果
49例疑似小肠病变患者,经确诊的有32例,其中2例为神经内分泌肿瘤,2例为小肠肉瘤样癌,1例为小肠胆石梗阻,2例为间质瘤,2例淋巴瘤,14例克隆病,9例炎性肠病,256层螺旋CT小肠造影扫描诊断正确率为87.50%(28/32)。见表1

表1 分析256层螺旋CT小肠造影扫描在小肠疾病中诊断正确率
256层螺旋CT小肠造影扫描诊断的敏感度为87.50%,特异度为94.12%,漏诊率为12.50%,误诊率为5.88%。见表2。
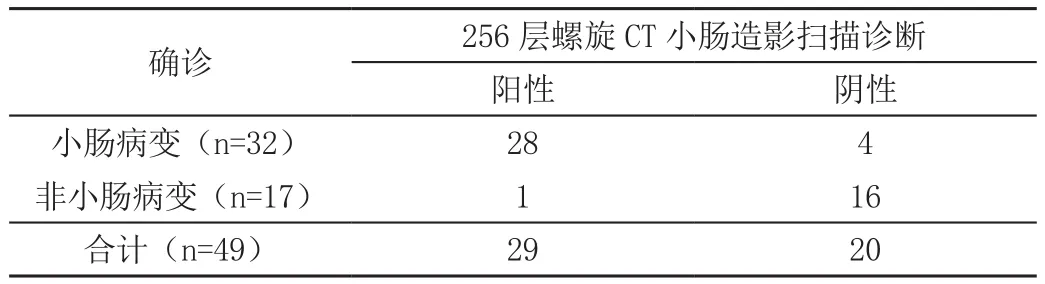
表2 分析256层螺旋CT小肠造影扫描
3 讨论
小肠管腔相对狭窄,为空肌性器官,由于肠腔内存在气体干扰,难与正常肠壁区别,早期运用双气囊小肠镜检查,虽可检出小肠病变,但无法观察病变与周围组织关系,且不易通过狭窄部位,不易被患者接受,痛苦性较大[3-4]。而256层螺旋CT小肠造影扫描具有操作简便性、诊断正确率高等特点,能够提高淋巴结和血管的鉴别能力,利于观察病变血供情况,更可分辨正常肠壁和病灶组织,通过动态增强扫描,可获取静脉期、动脉期、延迟期的扫描图像,更好显示病变范围、大小、病变部位以及肠腔扩张情况,高度精确的显示黏膜病变,从而对病灶进行准确定位,利用多方位MIP后重建消除或减少容积效应,克服单纯平扫引起的漏诊和误诊,提高病变诊断正确率[5-7]。分析本次结果,256层螺旋CT小肠造影扫描诊断的敏感度为93.75%,特异度为94.12%,漏诊率为6.25%,误诊率为5.88%,由此说明,CT小肠造影可获取满意诊断效果,降低临床误诊率和漏诊率。
总而言之,256层螺旋CT小肠造影扫描技术能够清楚显示肠系膜和肠腔外情况,正确判断腔壁的厚度和病变形态,清晰显示肠道腔壁的断面,用于小肠病变诊断中,可提供有力手段。

