血清降钙素原与肝素结合蛋白诊断脓毒症的临床价值
李晓燕 林文锋
【摘要】 目的 探讨分析血清降钙素原(PCT)与肝素结合蛋白(HBP)诊断脓毒症的临床价值。方法 26例局部感染患者(局部感染组)、74例脓毒症患者[24例轻度脓毒症患者(轻度脓毒症组)、28例重症脓毒症患者(重症脓毒症组)及22例脓毒性休克患者(脓毒性休克组)] 及25例健康体检者(健康体检组)。所有对象检测血清降钙素原和肝素结合蛋白水平。观察比较各组血清降钙素原和肝素结合蛋白水平, 并分析血清降钙素原联合肝素结合蛋白诊断脓毒症的效能。结果 健康体检组、局部感染组、轻度脓毒症组、重症脓毒症组、脓毒性休克组血清降钙素原水平比较, 差异具有统计学意义(P<0.05)。轻度脓毒症组肝素结合蛋白水平明显高于健康体检组、局部感染组、重症脓毒症组、脓毒性休克组, 差异具有统计学意义(P<0.05);局部感染组、脓毒性休克组肝素结合蛋白水平比较, 差异无统计学意义(P>0.05)。Logistic回归分析显示:血清降钙素原+肝素结合蛋白诊断脓毒症的效能显著高于血清降钙素原、肝素结合蛋白(P<0.05), 血清降钙素原、肝素结合蛋白及血清降钙素原+肝素结合蛋白ROC曲线下面积分别为0.872、0.913、0.958。结论 脓毒症诊断中血清降钙素原和肝素结合蛋白均为有效标志物, 血清降钙素原进行性升高、肝素结合蛋白下降提示预后不良, 两者联合检测有助于提高脓毒症诊断效果。
【关键词】 血清降钙素原;肝素结合蛋白;脓毒症;局部感染;休克
DOI:10.14163/j.cnki.11-5547/r.2019.19.037
脓毒症是一种发病率高、病死率高的疾病, 感染是其主要病因, 其作为全身炎症反应综合征, 临床已证实有细菌存在或有高度可疑感染灶, 该疾病发生率、病死率均较高, 因此早期有效诊断、评估对改善患者预后十分重要[1]。降钙素原是诊断脓毒症的常用指标, 其敏感度、特异度均较高, 近年来研究发现肝素结合蛋白在脓毒症诊断中也存在重要价值, 不过目前对于降钙素原与肝素结合蛋白诊断脓毒症的研究报道尚少, 需进一步深入分析[2, 3]。本研究通过观察分析脓毒症、严重脓毒症患者血清降钙素原和肝素结合蛋白水平, 以探讨该两项检测指标的应用价值, 现报告如下。
1 资料与方法
1. 1 一般资料 选择本院2017年1月~2018年10月收治的26例局部感染患者(局部感染组)、74例脓毒症患者[24例轻度脓毒症患者(轻度脓毒症组)、28例重症脓毒症患者(重症脓毒症组)及22例脓毒性休克患者(脓毒性休克组)]及25例健康体检者(健康体检组)。局部感染组患者男14例, 女12例;年龄28~84岁, 平均年龄(62.41±7.32)岁。轻度脓毒症组患者男13例, 女11例;年龄24~85岁, 平均年龄(61.38±8.12)岁。重症脓毒症组患者男14例, 女14例;年龄26~89岁, 平均年龄(61.74±9.18)岁。脓毒性休克组患者男12例, 女10例;年龄28~88岁, 平均年龄(60.54±9.16)岁。
健康体检组男13例, 女12例;年龄25~81岁, 平均年龄(60.67±7.94)岁。所有研究对象均经临床确诊, 自愿参与本次研究并签署知情同意书。各组一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 取所有研究对象的空腹血液, 离心处理后放置于-20℃冰箱中待检, 然后分别对血清降钙素原和肝素结合蛋白水平进行检测。血清降钙素原主要采用瑞士罗氏公司提供的试剂盒、仪器经电化学发光免疫分析法完成检测;肝素结合蛋白主要采用杭州中翰盛泰生物技术股份有限公司提供的试剂盒、仪器经酶联免疫吸附测定法完成检测。
1. 3 观察指标 观察比较各组血清降钙素原和肝素结合蛋白水平, 并分析血清降钙素原联合肝素结合蛋白诊断脓毒症的效能。
1. 4 统计学方法 采用SPSS20.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 两组比较采用t检验, 多组比较采用方差分析;计数资料以率(%)表示, 采用χ2检验;多因素采用Logistic回归分析。P<0.05表示差异具有统计学意义。
2 结果
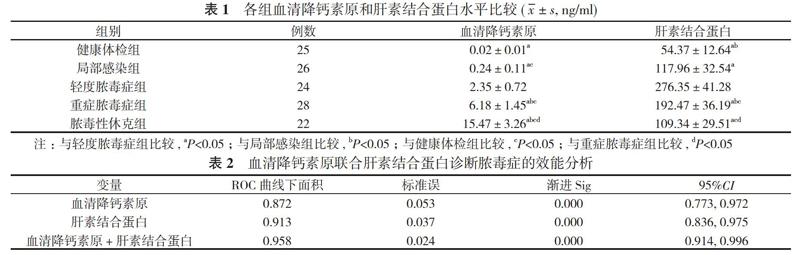
2. 1 各组血清降钙素原和肝素结合蛋白水平比较 健康体检组、局部感染组、轻度脓毒症组、重症脓毒症组、脓毒性休克组血清降钙素原水平比较, 差异具有统计学意义(P<0.05)。轻度脓毒症组肝素结合蛋白水平明显高于健康体检组、局部感染組、重症脓毒症组、脓毒性休克组, 差异具有统计学意义(P<0.05);局部感染组、脓毒性休克组肝素结合蛋白水平比较, 差异无统计学意义(P>0.05)。见表1。
2. 2 血清降钙素原联合肝素结合蛋白诊断脓毒症的效能分析 Logistic回归分析显示:血清降钙素原+肝素结合蛋白诊断脓毒症的效能显著高于血清降钙素原、肝素结合蛋白(P<0.05), 血清降钙素原、肝素结合蛋白及血清降钙素原+肝素结合蛋白ROC曲线下面积分别为0.872、0.913、0.958。见表2。
3 讨论
脓毒症可由任何部位的感染引起, 临床常见于胆管炎、泌尿系统感染、肺炎、腹膜炎等, 病原微生物主要包括细菌、真菌、病毒及寄生虫等, 该疾病发病机制目前尚未完全阐明, 主要涉及复杂的全身炎症网络效应、免疫功能障碍、组织损伤等多个方面, 不过研究发现其发生、发展与细菌和细菌毒素持续存在并无相关性, 因此要提高脓毒症诊断效能, 可增加感染相关生物学标志物的检测[4]。
血清降钙素原是甲状腺C细胞产生的116个氨基酸的降钙素前体蛋白, 其水平在脓毒症患者中往往明显高于非感染者, 因此临床认为脓毒症病情程度可通过其水平进行反映[5, 6]。本研究结果可看出, 轻度脓毒症组血清降钙素原水平明显高于健康体检组和局部感染组, 差异具有统计学意义(P<0.05)。且随着严重程度增加, 血清降钙素原水平也呈现出明显上升趋势, 此结果也印证了上述结论。
肝素结合蛋白是一种蛋白质分子, 相关研究显示, 脓毒症患者血浆肝素结合蛋白水平较非脓毒症患者明显更高, 且肝素结合蛋白水平与脓毒症病情程度、死亡风险密切相关, 不过也有研究认为肝素结合蛋白无法对脓毒症和重症脓毒症病例进行有效区分[7]。本研究结果显示, 轻度脓毒症患者肝素结合蛋白水平最高, 且随着脓毒症病情程度加重, 其水平却逐渐降低, 造成此结果的原因可能是由于病情加重至脓毒性休克期后, 机体功能下降等均可导致白细胞内合成肝素结合蛋白减少, 加之白细胞内贮存肝素结合蛋白大量消耗, 从而降低了肝素结合蛋白水平, 由此可见对于脓毒症患者而言, 肝素结合蛋白水平降低可预示预后不良。
脓毒症具有较为复杂的发病机制, 因此单一生物学标志物检测存在一定局限性, 而联合检测为脓毒症的诊断和病情监测提供了新的思路。本研究通过多因素Logistic回归分析发现, 血清降钙素原联合肝素结合蛋白诊断脓毒症可提高诊断效能, 体现出了联合诊断的显著应用价值。
综上所述, 脓毒症诊断中血清降钙素原和肝素结合蛋白均为有效标志物, 血清降钙素原进行性升高、肝素结合蛋白下降提示预后不良, 两者联合检测有助于提高脓毒症诊断效果。
参考文献
[1] 许程, 徐元宏. 脓毒症早期预警生物标志物的研究进展. 检验医学, 2015, 30(5):533-536.
[2] 许程, 徐元宏. 肝素结合蛋白在脓毒症诊断中的临床应用价值. 中国现代医学杂志, 2015, 25(32):59-62.
[3] 钱定良, 闫绍荣, 潘晓荷. 肝素结合蛋白和降钙素原及C反应蛋白在脓毒症早期诊断中的价值比较. 中华检验医学杂志, 2017, 40(6):451-455.
[4] 杨录波, 邱淑妍, 邹艳花, 等. 血清肝素结合蛋白在脓毒症患者中的变化及临床意义. 中国当代医药, 2018, 25(15):120-122, 126.
[5] 趙倩, 谢月群, 张涛, 等. 降钙素原对脓毒症患者病情及预后的临床价值. 中华急诊医学杂志, 2016, 25(7):937-943.
[6] 郭益群, 曹彬. 降钙素原能否有效区分脓毒症与非感染性全身炎症反应综合征. 中华检验医学杂志, 2015, 38(6):364-366.
[7] 陈晓军, 汪晓华. 肝素结合蛋白与降钙素原检测在脓毒症患者预后评估中的作用比较. 中国基层医药, 2016, 23(2):182-184.
[收稿日期:2019-01-22]

