小剂量GnRH-a诱发后的促排卵方案在卵巢低储备患者高基础雌激素状态下的应用
秦宁馨,沈曦,郜虹媛,叶静,朱秀娴,吕祁峰,陈秋菊,匡延平*
(1.上海交通大学医学院附属第九人民医院,上海 200011;2.上海交通大学医学院,上海 200020)
在对不孕症患者行IVF/ICSI-ET助孕过程中,我们发现卵巢低储备(diminished ovarian stimulation,DOR)患者的治疗尤为困难。尽管DOR目前的诊断标准多种多样[1-2],但由于卵子数量和(或)质量的下降[2-5],DOR患者的多种促排卵方案均存在可用胚胎数少、临床妊娠率低的问题[6]。
基础FSH、基础E2(B-E2)、AFC、AMH等常用于DOR患者卵巢储备的预测和评估[7-10]。其中B-E2过高和过低均提示不良的临床结局,B-E2≤73.4 pmol/L或≥275.3 pmol/L的患者往往预示卵巢反应不良、周期取消率高及胚胎种植率低[11-18]。因此我们将B-E2≥275.3 pmol/L定义为高基础雌激素状态。然而对DOR患者而言,由于在前次黄体期发生较早的选择和优势化,使得月经周期缩短,在月经期往往伴随出现较大的优势卵泡和较高的雌激素水平,因此DOR患者更容易出现高基础雌激素状态。当B-E2≥275.3 pmol/L时,普通促排卵方案效果不佳,周期取消率明显升高,甚至有人建议考虑在月经期直接取消周期。
DOR患者反复的高基础雌激素状态造成了较高的周期取消率,延误了治疗时间,给患者带来了极大的心理负担和经济负担。基于既往研究,本中心模拟黄体期促排卵模式,在月经期使用小剂量促性激素释放激素激动剂(GnRH-a,0.1 mg)进行诱发,次日开始使用口服孕激素和克罗米芬(CC)联合促性腺激素(Gn)进行卵巢促排卵,并观察临床结局。以期寻找更适合DOR患者高基础雌激素状态下的卵巢促排卵方案,为DOR患者的IVF/ICSI治疗提供新思路。
资料与方法
一、研究对象
本研究纳入2015年1月至2017年1月期间,于我院行IVF/ICSI治疗的卵巢低储备患者50例,并将在此期间所有IVF/ICSI周期均纳入本研究,依据助孕周期B-E2水平是否升高分为两组。
纳入标准:(1)不孕症诊断明确,有明确进行IVF/ICSI治疗的指征;(2)符合卵巢低储备的标准:①基础FSH≥12 U/L;②AFC≤4个;③年龄≥42岁。三项中至少符合两项;(3)至少一个IVF/ICSI周期符合B-E2≥275.3 pmol/L;(4) 近3个月未接受任何生殖激素类药物治疗者。
患者排除标准:(1)合并III度及以上的子宫内膜异位症患者;(2)合并高泌乳素血症患者;(3)有严重器质性疾病或精神疾病不适合妊娠的患者。
二、分组及治疗方案
依据50例入组患者B-E2不同水平将IVF/ICSI周期分为两组:实验组,针对B-E2≥275.3 pmol/L的周期,从月经周期第2~5天开始应用小剂量GnRH-a诱发后的卵巢促排卵方案;对照组,针对B-E2<275.3 pmol/L的周期,应用常规的卵巢促排卵方案。
(一)实验组
当入组患者B-E2≥275.3 pmol/L伴或不伴优势卵泡出现,从月经第2~5天开始应用小剂量GnRH-a诱发后的卵巢促排卵方案。月经周期第2~5 d皮下注射醋酸曲普瑞林(达必佳,辉凌制药,荷兰)0.1 mg,注射后当日开始口服安宫黄体酮(MPA,浙江仙琚药业)10 mg/d和克罗米芬(CC,高特制药,塞浦路斯)50 mg/d,注射后次日开始肌肉注射HMG(乐宝得,上海丽珠)150 U/d或225 U/d,超声监测、静脉血性激素监测方法同卵巢正常储备患者。当有1个以上优势卵泡的直径达到20 mm或3个以上的优势卵泡直径达到18 mm以上时,皮下注射醋酸曲普瑞林(达必佳,辉凌制药,荷兰)0.1 mg并联合肌肉注射HCG(珠海丽珠)1 000~5 000 U 以诱发排卵,诱发排卵36~38 h后在阴道超声引导下行取卵术。
(二)对照组
当入组患者B-E2<275.3 pmol/L且月经期无优势卵泡出现,从月经第2~5天开始应用常规IVF/ICSI周期治疗方案,依据采用方案的不同分为3个亚组:卵泡期对照组、黄体期对照组和自然周期对照组。
1.卵泡期对照组:包括安宫方案和轻微刺激方案。(1)安宫方案:从月经第2~5天开始口服MPA 10 mg/d,同时肌肉注射HMG 75 U/d或150 U/d,促排卵治疗过程中根据卵泡的发育情况和血清中的激素水平,及时调整MPA和HMG的用量,诱发排卵方法同卵巢正常储备患者,诱发排卵36~38 h后在阴道超声引导下行取卵术。(2)轻微刺激方案:从月经第2~5天开始口服来曲唑片(芙瑞,江苏恒瑞药业)2.5 mg/d×4 d,同时口服CC 25 mg/d×7 d,服药第4 d开始每天肌肉注射HMG 75 U或隔天肌肉注射150 U,促排卵治疗过程中根据卵泡的发育情况和血清中的激素水平及时调整HMG的用量,诱发排卵方法同卵巢正常储备患者,诱发排卵34~36 h后在阴道超声引导下取卵。
2.黄体期对照组:当患者取卵术后阴道超声提示直径小于10 mm的卵泡数≥3个时,术后当日开始口服CC 50 mg/d,同时肌肉注射HMG 150 U/d或225 U/d,超声、性激素监测方法及诱发排卵方法同安宫方案。
3.自然周期对照组:从月经第10天或患者自测排卵试纸阳性日开始阴道超声、血清性激素监测卵泡。当优势卵泡直径≥16 mm,E2≥734 pmol/L且LH≤20 U/L时,当晚23:00皮下注射达必佳0.1 mg或肌肉注射HCG 5 000 U诱发排卵,32~34 h后行取卵术。若夜针次日E2下降二分之一及以上,则立即安排提早取卵。若优势卵泡直径≥16 mm、E2≥734 pmol/L且LH>20 U/L,则当天15:00注射GnRH-a或HCG,次日监测血清性激素,若E2下降二分之一及以上则安排上午取卵,若下降二分之一以内或上升则安排下午取卵。
(三)常规取卵术、IVF/ICSI-ET与胚胎观察
常规阴道消毒,在阴道超声引导下,采用双腔取卵针,抽取直径>10 mm卵泡,如卵泡液中未见卵冠丘复合物,用培养液冲洗卵泡腔以及取卵针,再抽取。取卵后根据精子情况或既往受精情况采用常规IVF、ICSI或IVF+ICSI授精。取卵后18 h观察受精情况,72 h观察胚胎卵裂情况。依据形态学对72 h胚胎进行分级:I级:卵裂球大小均匀,胞质均质透明,无碎片;II级:卵裂球均匀,碎片<20%;III级:卵裂球大小不均等,碎片较多(20%~50%);IV级:卵裂球不均等,碎片>50%。本中心采用全胚冷冻策略(freeze-all policy),取卵周期I级及II级优质胚胎以玻璃化方法进行冷冻保存,剩余胚胎继续培养至囊胚后冷冻保存,择期行冷冻胚胎移植(frozen embryo transfer,FET),FET内膜准备方案参照常规[19]。
三、观察指标
主要观察指标:可用胚胎数,周期取消率=无可用胚胎的周期数/取卵周期总数×100%;次要观察指标:正常受精卵数,卵裂数,优质胚胎数,获卵率=获卵数/穿刺卵泡数×100%,卵子利用率=可用胚胎数/获成熟卵数×100%,胚胎种植率=宫内妊娠囊数/移植胚胎总数×100%,临床妊娠率=临床妊娠的周期数/移植周期总数×100%,累积活产率=活产数/取卵周期数×100%(均特指无剩余可用胚的取卵周期)。
四、统计学方法
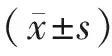
结 果
一、患者基本信息
50位入组的DOR患者平均年龄(36.9±5.1)岁,BMI(21.4±2.3)kg/m2,平均既往移植失败0(0,1.0)次,不孕年限4.0(3.0,6.0)年,既往妊娠0.5(0,1.0)次,既往产次0(0,0)次。
二、实验组和对照组IVF/ICSI周期特征
50位患者共进行50个实验组和128个对照组IVF/ICSI治疗周期,其中卵泡期对照组92个(87个安宫方案,5个微刺激方案),黄体期对照组19个和自然周期对照组17个。50 例患者所进行的对照组治疗周期数最少为1个周期,最多为7个周期。
实验组、卵泡期对照组、黄体期对照组三组间周期治疗天数无统计学差异(P>0.05)。实验组、卵泡期对照组和黄体期对照组HMG用药天数分别有统计学差异(P<0.05),黄体期对照组显著高于另外两组(P<0.05)。
周期开始时FSH水平黄体期对照组高于其他三组,和其他三组之间均有统计学差异(P<0.05);周期开始时LH水平在四组之间无统计学差异(P>0.05);周期开始时实验组E2水平高于卵泡期对照组和自然周期对照组,且均有统计学差异(P<0.05);黄体期对照组E2水平高于卵泡期对照组、自然周期对照组,且均有统计学差异(P<0.05);周期开始时P水平黄体期对照组高于其他三组,且均有统计学差异(P<0.05)。
四组促排卵起始时的窦卵泡计数无统计学差异(P>0.05);但自然周期对照组HCG日直径>10 mm和直径>14 mm的卵泡数少于其他三组,均有统计学差异(P<0.05)(表1)。
三、实验组和对照组IVF/ICSI促排卵结局
自然周期对照组获卵数、成熟卵数、受精卵数、卵裂数和可用胚胎数及冷冻胚胎数均低于其他三组,且有统计学差异(P<0.05)。四组间获卵率、成熟卵率、受精卵率、卵裂率、卵子利用率之间均无统计学差异(P>0.05)。自然周期对照组周期取消率高于实验组和卵泡期对照组,且有统计学差异(P<0.05)(表2)。
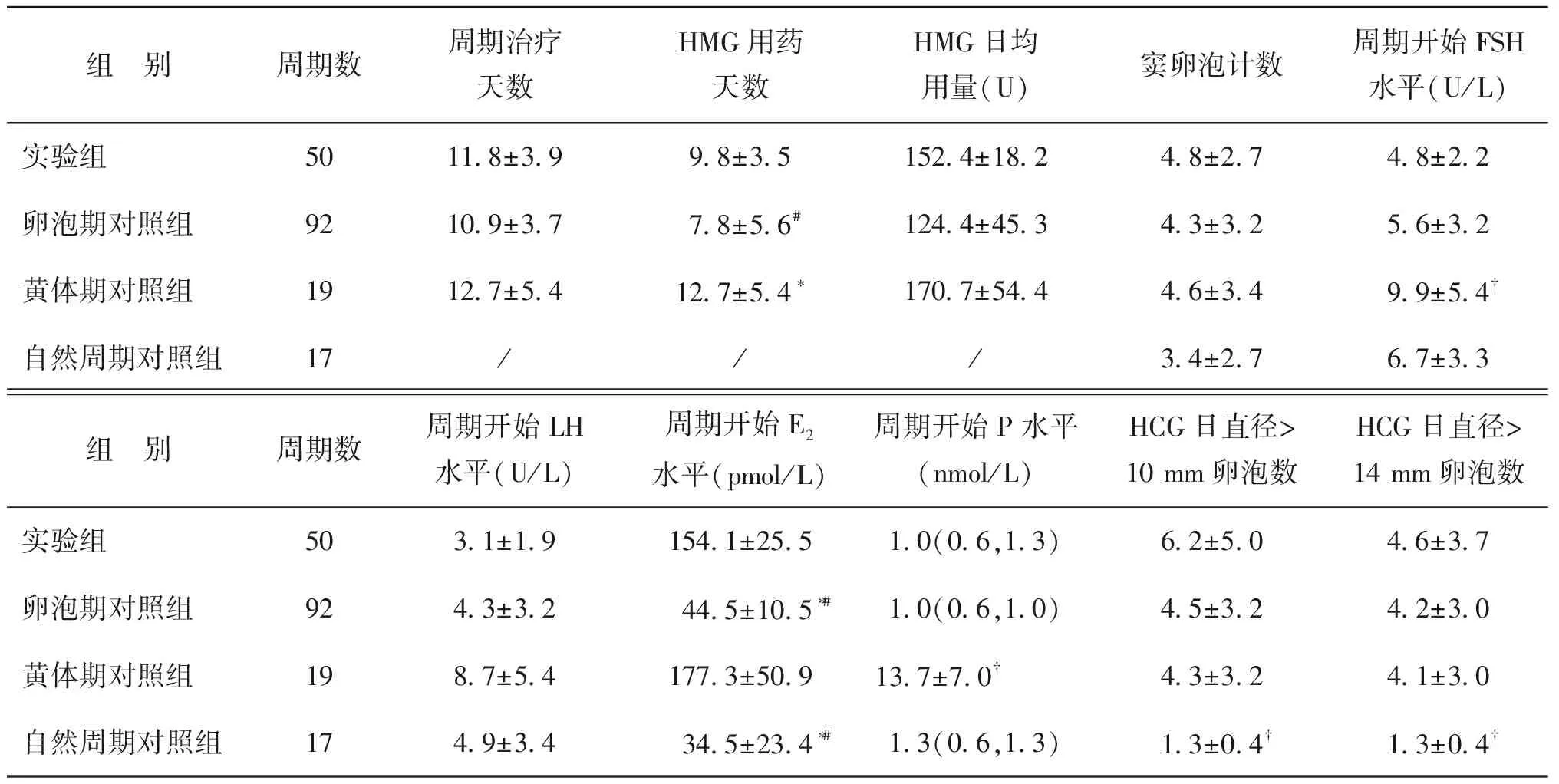
组 别周期数周期治疗天数HMG用药天数HMG日均用量(U)窦卵泡计数周期开始FSH水平(U/L)实验组5011.8±3.99.8±3.5152.4±18.24.8±2.74.8±2.2卵泡期对照组9210.9±3.77.8±5.6#124.4±45.34.3±3.25.6±3.2黄体期对照组1912.7±5.412.7±5.4∗170.7±54.44.6±3.49.9±5.4†自然周期对照组17///3.4±2.76.7±3.3组 别周期数周期开始LH水平(U/L)周期开始E2水平(pmol/L)周期开始P水平(nmol/L)HCG日直径>10 mm卵泡数HCG日直径>14 mm卵泡数实验组503.1±1.9154.1±25.51.0(0.6,1.3)6.2±5.04.6±3.7卵泡期对照组924.3±3.244.5±10.5∗#1.0(0.6,1.0)4.5±3.24.2±3.0黄体期对照组198.7±5.4177.3±50.913.7±7.0†4.3±3.24.1±3.0自然周期对照组174.9±3.434.5±23.4∗#1.3(0.6,1.3)1.3±0.4†1.3±0.4†
注:与实验组比较,*P<0.05;与黄体期对照组比较,#P<0.05;与其他组比较,†P<0.05

组 别周期数获卵数成熟卵数受精卵数卵裂数Day3优质胚胎总数Day3冷冻胚胎总数形成囊胚数实验组503.8±3.3∗3.3±2.8∗2.8±2.6∗2.7±2.5∗1.6±1.5∗1.6±1.5∗0(0,0)卵泡期对照组923.1±2.2∗3.0±2.1∗2.8±1.9∗2.7±2.5∗1.5±1.3∗1.5±1.3∗0(0,0)黄体期对照组192.9±2.2∗2.4±1.7∗1.9±1.2∗1.8±1.1∗1.0±0.3∗1.0±0.3∗0(0,0)自然周期对照组170.7±0.40.5±0.20.3±0.10.3±0.10.2±0.10.2±0.10(0,0)组 别周期数冷冻胚胎总数获卵率成熟卵率受精卵率卵裂率卵子利用率周期取消率实验组501.8±1.7∗53.485.384.797.854.624.0∗卵泡期对照组921.5±1.3∗52.596.893.596.150.026.1∗黄体期对照组191.0±0.3∗54.583.678.394.439.147.4自然周期对照组170.2±0.132.466.762.580.037.582.4
注:与自然周期组比较,*P<0.05
四、实验组促排卵过程中激素特征
FSH在诱发排卵前维持在10~20 U/L之间,LH维持在1~5 U/L之间,两者变化相对稳定。E2水平在促排卵过程中稳定上升,在HCG次日达到最高。P水平在月经2~5天应用小剂量GnRH-a后先升高,后逐渐降低,至HCG日后再次升高(图1)。
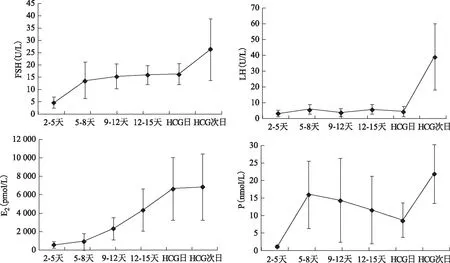
图1 实验组促排卵过程中激素特征
五、实验组和对照组FET妊娠结局
妊娠结局统计时间截至2018年7月1日。50 例患者共形成可用胚胎248枚,包括实验组89枚和对照组159枚。目前共解冻胚胎122枚,解冻后存活并移植122枚,包括实验组67枚和对照组55枚。共行73个FET周期,包括实验组42个周期和对照组33个周期,其中有两个FET周期为各移植1枚实验组胚胎和1枚对照组胚胎,且两个周期移植后尿HCG均为阴性。
实验组移植后有15例患者尿HCG为阳性,其中1例生化妊娠,14例临床妊娠。临床妊娠中12例宫内单胎妊娠,2例宫内双胎妊娠。胚胎种植率23.9%(16/67),临床妊娠率33.3%(14/42)。14例临床妊娠中流产5例、早产1例、足月分娩8 例。实验组目前累积临床妊娠率32.4%(12/37),累积活产率24.3%(9/37)。
对照组移植后6例患者尿HCG为阳性,其中1例异位妊娠,5例临床妊娠。临床妊娠中3例宫内单胎妊娠,2例宫内双胎妊娠。胚胎种植率12.7%(7/55),临床妊娠率15.2%(5/33)。5例临床妊娠中流产2例,早产1例,足月分娩2例。对照组目前累积临床妊娠率5.8%(4/69),累积活产率2.9%(2/69).
实验组和对照组的胚胎种植率、临床妊娠率和继续妊娠率无统计学差异(P>0.05),目前累积临床妊娠率和累积活产率间有统计学差异(P<0.05)。
讨 论
对于月经周期缩短的DOR患者,部分会出现早卵泡期雌激素水平上升现象,并高于卵巢储备功能正常的同龄妇女。Klein等[20]证明这一现象的出现是由于卵泡期的提前而非加速,上一月经周期过早出现的卵泡选择、优势化导致该周期优势卵泡出现和排卵的提早发生。在正常月经周期妇女中,黄体期至卵泡期的转化过程中FSH水平逐渐上升并达到一个小的峰值,这样的激素水平变化和卵泡的募集、选择有关。同时,抑制素B(Inhibin B,In B)是小卵泡分泌的蛋白类激素,可负反馈抑制FSH分泌。然而DOR患者由于卵巢储备功能降低,在卵泡期和黄体期In B水平均低于同龄正常卵巢储备妇女[21-22],导致对FSH的抑制减弱,使黄体期至卵泡期转换过程中的FSH峰提前几天发生[23-24]。从而导致DOR患者提早发生的卵泡募集、选择和优势化,使月经周期缩短,甚至在月经期出现直径10 mm以上的优势卵泡。月经期升高的雌激素水平可抑制FSH的分泌和释放,进而出现基础FSH水平正常但基础E2水平升高的状态。这种看似平衡的状态是暂时的,随着卵巢功能进一步下降,基础E2水平下降且基础FSH水平上升,达到围绝经期甚至绝经期水平[13]。因此大家普遍认为,对于DOR患者,基础E2水平上升是基础E2水平下降的前驱阶段,是卵巢储备功能下降较早的标志[15-16]。
当基础E2水平升高时,IVF/ICSI-ET临床结局往往受到影响。优势卵泡提早出现、月经周期缩短是独立于年龄等其他因素外单独的ART不良预后指标[25],可以导致IVF/ICSI中较高的周期取消率。Licciardi等[11]报道B-E2>110.1 pmol/L时,临床妊娠率下降;B-E2>220.2 pmol/L时,获卵数降低;B-E2>275.3 pmol/L时,无临床妊娠发生。Smotrich等[12]报道B-E2≥293.6 pmol/L时,临床妊娠率降低,周期取消率升高;B-E2≥367.0 pmol/L时,周期取消率高达33.0%且无临床妊娠发生。Evers等[13]报道基础FSH正常且B-E2>220.2 pmol/L时,周期取消率比B-E2≤220.2 pmol/L的患者明显升高(56% vs.13%,P<0.05)。Frattarelli等[14]报道B-E2≥293.6 pmol/L时,周期取消率33.9%;B-E2≥367.0 pmol/L时,周期取消率26.1%。Jiang等[15]报道基础FSH正常时,高B-E2组活产率低于低B-E2组(44.0% vs.49.2%),且在基础FSH升高时,结论相同(17.6% vs.30.9%)。Gürbüz等[26]发现基础雌激素升高的妇女,习惯性流产发生率更高。当月经周期第2~4天优势卵泡直径≥14 mm且B-E2≥734.0 pmol/L时,可采取月经期取卵,一定程度上节约了患者时间,但仍然无法解决可用胚胎数少、周期取消率高的问题[27]。根据以往研究报道,DOR患者IVF/ICSI周期出现高基础雌激素水平时,较高的周期取消率是难以避免和亟待解决的问题。
为解决DOR患者高基础雌激素状态下周期取消率高的这一难题,既往研究报道在DOR患者前次黄体期添加雌激素,可达到抑制黄体期和早卵泡期窦卵泡发育不同步的目的,使更多卵泡同步发育,诱导颗粒细胞FSH受体增加[28]。Chang等[29]对卵巢低反应患者进行研究,从前次月经第21天开始至本次月经第3天每天口服4 mg雌二醇,获卵数、可用胚胎数均高于对照组。受到孕激素促排及黄体期促排在卵巢低储备患者中切实有效的启发[30],本研究基于小剂量GnRH-a诱发后开始进行的卵巢促排卵策略,适用于早卵泡期卵泡发育不同步的状态,无需雌激素预处理。可能由于在月经期使用小剂量GnRH-a产生flare-up作用,使已产生的优势卵泡颗粒细胞黄素化,对外源性FSH敏感性降低,使窦卵泡有更多发育的机会。随后联合Gn和MPA、CC共同进行促排卵,模拟了黄体期促排卵内分泌模式但又不尽相同。本研究纳入的50例DOR患者实验组可达到和卵泡期对照组、黄体期对照组相类似的IVF/ICSI结局,可用胚胎数、周期取消率、胚胎种植率及临床妊娠率均无统计学差异(P>0.05)。本研究中周期取消率及临床妊娠率可达到自身非高基础雌激素状态下的类似水平。与以往研究相比,可能提示这种促排卵方案在一定程度上提高了临床妊娠率、降低了周期取消率。
但本研究仍有一定的局限性:(1)该研究为回顾性研究,仍需前瞻性等更有力的研究进一步验证及支持;(2)每组诱发排卵方式不同:自然周期对照组采用GnRH-a或HCG诱发,高孕激素状态促排卵采用GnRH-a联合HCG诱发。包淑婷等[31]证明对于高孕激素促排卵而言,双扳机可提高获卵率和优胚数。每组诱发排卵至取卵时间不同,常规取卵时间为诱发后32~36 h。Lu等[32]提出自然周期32~34 h取卵并结合E2下降水平判断是否紧急取卵可降低提早排卵的发生率。在我中心未发表的数据中,对于高孕激素状态下促排卵方案,诱发后36~38 h取卵的胚胎学结局可能优于34~36 h取卵,因此本研究中各促排卵方案诱发方式及取卵时间不尽相同;(3)小剂量GnRH-a的作用机制目前仍然未能完全了解,该方案适用条件范围也仍待继续探索;(4)尽管移植时胚胎选择是随机的,但两组胚胎解冻率仍然不同,实验组胚胎解冻率75.3%(67/89),对照组胚胎解冻率34.6%(55/159),两组胚胎解冻移植率有统计学差异(P<0.05)。此外,由于DOR患者自身条件限制,50例患者中有8例从未进行过FET周期,其中原因包括无可用胚胎、仍在继续进行取卵周期、反复内膜条件差取消移植、个人原因等等。由于多方面因素的限制,实验组及对照组胚胎未能完全解冻,因此胚胎发育潜能及临床妊娠结局的研究可能存在一定的局限性,仍需后续研究及观察。但是不可否认的是,针对DOR患者高基础雌激素状态,小剂量GnRH-a诱发后的卵巢促排卵方案应用后并未明显提高周期取消率,可达到和正常基础雌激素状态下常规促排卵相类似的结果,是一种可行的促排卵方案,为DOR患者的治疗提供了一种新的IVF/ICSI思路和策略。

