体位性低血压与跌倒发生风险关系前瞻性研究的Meta分析
房姝余 黄厚强 李梦芳 郑思琳
(1西南医科大学附属医院护理部,四川 泸州 646000;2绵阳市人民医院护理部)
随着老龄化的加剧,跌倒严重影响老年人的健康生活质量,也增加了社会和家庭的负担〔1〕。耳玉亮等〔2〕对我国70岁以上老年人跌倒的疾病负担进行分析,发现与1990年相比,2013年跌倒造成的死亡数量、过早死亡损失寿命年(YLL)、伤残损失寿命年(YLD)和伤残调整寿命年(DALY)分别增加308.80%、161.01%、54.67%和104.47%,且随年龄增加,因跌倒造成的疾病负担明显加重。体位性低血压是指体位由卧位变为直立位的3 min内,收缩压降低超过20 mmHg和(或)舒张压降低超过10 mmHg〔3〕。截至目前,体位性低血压是否增加跌倒风险仍无定论。最近,一项国外的Meta分析显示体位性低血压明显增加首次跌倒的风险(HR=1.52,95%CI:1.23~1.88)〔4〕,而一项国内的Meta分析则认为体位性低血压与跌倒的发生无相关性(OR=2.73,95%CI:0.95~4.51)〔5〕。因此,本研究旨在探讨体位性低血压与跌倒发生风险的关系。
1 资料与方法
1.1 检索策略 文献检索数据库为PubMed、Web of Science、Embase、Cochrane Library、万方数据知识服务平台。英文检索词为“orthostatic hypotension或hypotension或postural hypotension”和“falls或 fall 或 falling 或accidental falls或slip and fall”,中文检索词为“体位性低血压或直立性低血压或低血压”和“跌倒或意外跌倒”。语种限制为中文和英文,检索时限均为建库至2018年6月15日。为防止遗漏,同时追溯相关文献的参考文献。
1.2 文献纳入、排除标准 纳入标准:①研究对象为社区、养老院或医院人群;②暴露因素为体位性低血压;③研究结局为跌倒发生情况;④提供体位性低血压与跌倒发生风险的相对危险度(RR)、优势比(OR)或风险比(HR)及其95%可信区间(CI);⑤研究类型为前瞻性队列研究。排除标准包括:①研究对象为动物模型;②研究主题非体位性低血压与跌倒发生风险;③药物干预对跌倒风险的研究;④数据信息不全的研究;⑤重复发表的研究。
1.3 资料提取 2位研究者对文献标题、摘要及全文进行独立筛选,并相互核对,对有异议的文献与第3位研究者协商讨论决定。阅读全文后对资料及数据进行提取,提取内容包括:①一般资料:第一作者姓名、发表时间、研究地域、研究人群、年龄、男女比、样本量、随访时间;②结局指标的效应值(RR、OR、HR及95%CI),体位性低血压及跌倒发生例数。
1.4 文献质量评价 采用纽卡斯尔-渥太华量表(NOS)对文献进行质量评价〔6〕,满分为9分,得分越高质量越好。评价标准包括3个方面(8个条目):研究对象的选择4个条目(4分),组间可比性1个条目(2分),结果测定3个条目(3分)。将评分≥6分的视为质量较高的文献,<6分的视为质量较低的文献。
1.5 统计学分析 采用RevMan5.3软件对结局指标进行Meta分析。采用Q检验和I2值对纳入文献进行异质性分析,若P≥0.1,I2<50%,表明各研究间异质性较小,采用固定效应模型进行Meta分析;若P<0.1,I2≥50%,表明各研究间异质性较大,采用随机效应模型进行Meta分析。按照可能影响结果的重要因素(如研究对象的人群、地域等),进行亚组分析探讨研究特征对结局变量的影响。采用漏斗图对纳入研究是否存在发表偏倚进行判断。对纳入研究采取逐一剔除的方法进行敏感性分析,观察合并效应量的变化以判断Meta分析结果的稳定性。
2 结 果
2.1 文献检索及筛查结果 初检获得文献3 604篇,排除重复文献1 069篇;通过阅读标题、摘要,排除综述、病案报道、非体位性低血压与跌倒发生关系等文献,初筛文献40篇;进一步逐篇阅读全文,排除非前瞻性队列研究、无法获取数据的会议摘要、重复报道等文献,获得13篇文献可供定性分析,其中3篇无法计算效应指标〔7~9〕,最后纳入10篇文献进行Meta定量分析〔10~19〕。
2.2 纳入研究的基本特征和质量评价 文献发表时间为1995~2017年,其中6篇文献来自欧洲国家荷兰〔10,13,19〕、英国〔9,15〕、爱尔兰〔18〕,5篇来自美洲加拿大〔7〕、美国〔8,11,14,17〕,2篇文献来自澳大利亚〔12,16〕;研究的人群来源于社区(8篇)〔7,10,12,14~18〕、养老院(3篇)〔8,11,19〕和医院(2篇)〔9,13〕;研究样本量为70~12 661例;体位性低血压的患病率为3%~80%,其中1篇文献〔7〕的报道波动于3%~15%,其原因为该文献同时采用了不同体位性低血压的诊断标准;研究随访7个月至23年,跌倒率为18.8%~61.5%。13篇文献,随访队列研究共计21 316例,其中20 615例(96.71%)发生体位性低血压,21 051例随访期间发生跌倒5 003例(23.77%)。纳入研究的NOS评分为4~9分。见表 1。
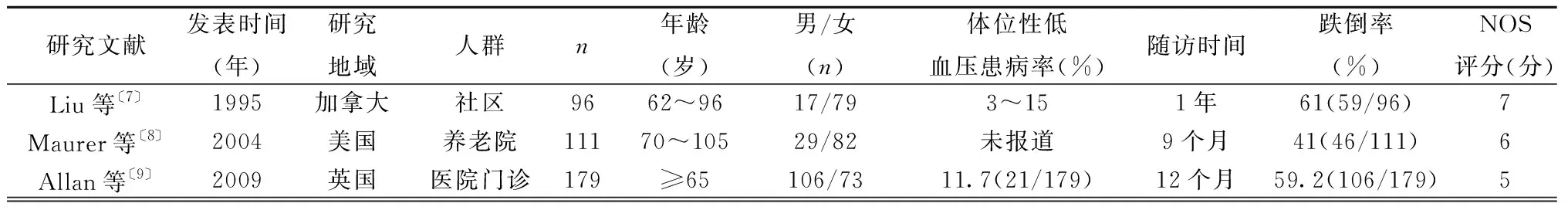
表1 纳入文献基本特征
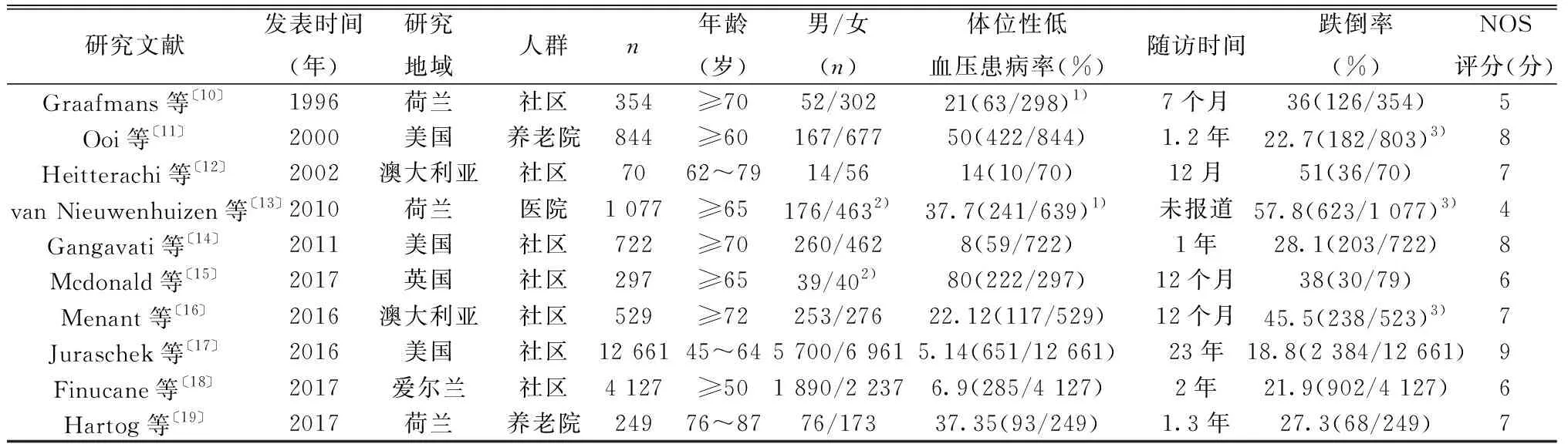
续表1 纳入文献基本特征
1)文献仅部分人群按照体位性低血压标准测量血压/返回调查问卷,体位性低血压患病率按照标准测量血压/返回调查问卷人群计算;2)文献部分患者失访,跌倒率按照随访人群计算;3)文献仅报道资料完整人群的基本信息
2.3 体位性低血压与跌倒发生风险 共有10篇文献纳入此研究,总计19 871例,研究间异质性较小(I2=33%,P=0.15),故采用固定效应模型进行合并分析。结果显示,与正常人群相比,患有体位性低血压的人群跌倒发生风险增加25% (RR=1.25,95%CI:1.14~1.37,P<0.000 1)。见图1。
2.4 亚组分析 以研究人群、研究地区、随访时间及NOS评分4个特征进行亚组分析,结果显示,社区及医院人群,欧洲及美洲研究地域,>1年的长期随访及NOS≥6分的高质量研究均显示体位性低血压明显增加跌倒的发生风险(P<0.01)。见表2。

图1 体位性低血压与跌倒发生风险的森林图
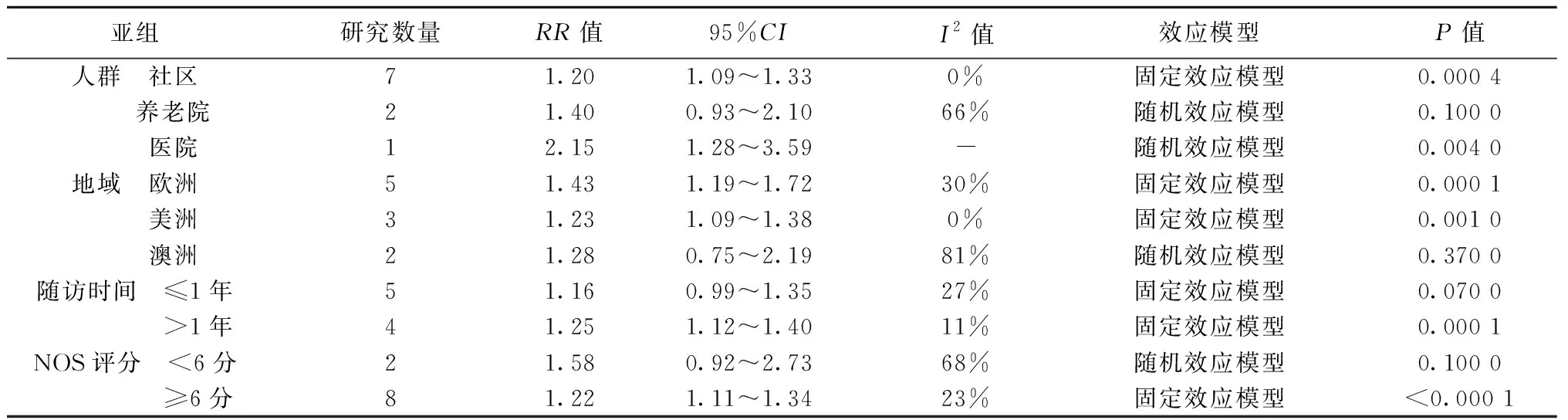
表2 体位性低血压与跌倒发生风险的亚组分析
2.5 发表偏倚分析 漏斗图呈现出较好的对称性,未见明显的发表偏倚。见图2。
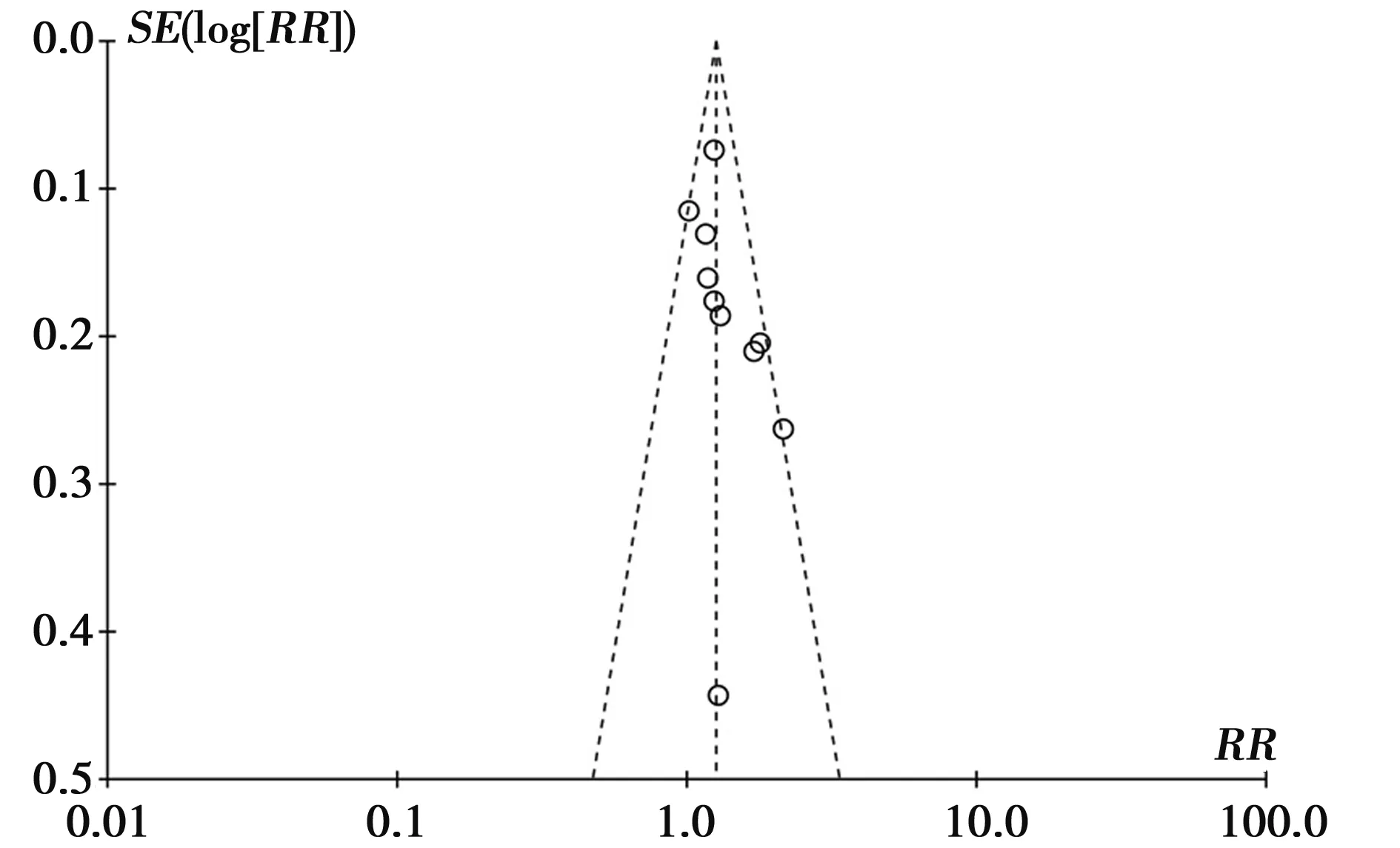
图2 体位性低血压与跌倒发生风险的漏斗图
2.6 敏感性分析 排除单篇文献后的合并效应值,RR波动于1.22~1.29,与总合并效应值基本一致,提示本次研究结果稳定。
3 讨 论
据统计,中国老年人每年发生跌倒的直接医疗费用超过50亿人民币,而疾病负担高达(160~800)亿元人民币〔1〕。跌倒的危险因素众多,包括服用精神类药物、跌倒史、痴呆、骨关节炎、高血压、脑卒中、糖尿病、跌倒恐惧及抑郁已被证实增加老年人的跌倒风险,然而体位性低血压对跌倒的影响尚不明确〔5〕。在纳入的13篇文献中,7篇明确指出体位性低血压增加了老年人跌倒的风险〔9,12~14,16~18〕;而4篇明确表示体位性低血压与跌倒无相关性〔7,8,15,19〕。此外,2篇文献发现体位性低血压不会增加所有跌倒(≥1次)的风险,但是明显增加反复跌倒(≥2次)的风险〔10,11〕。
为明确体位性低血压与跌倒的相关性,本研究纳入10篇前瞻性队列研究行Meta定量分析,发现患有体位性低血压的人群跌倒发生风险增加25%。Hartog等〔4〕纳入6篇体位性低血压与跌倒相关性的队列研究,也发现体位性低血压的人群跌倒发生风险增加52%。作为纳入文献质量最高的文献(NOS评分9分),Juraschek等〔17〕对美国12 661例社区人群进行了长达23年的随访,发现校正其他影响因素,体位性低血压明显增加了跌倒风险。
本研究存在一定的局限性:①纳入的研究并未完全校正传统的跌倒危险因素,故不能排除其他混杂因素对跌倒发生的影响;②纳入文献的质量高低不等,部分文献对血压测定、跌倒指标采集、失访情况等未作叙述。
综上,患有体位性低血压的人群明显增加老年人跌倒的风险。然而,养老院人群、澳洲研究地域、短期随访及较低质量研究并未显示出体位性低血压与跌倒的相关性,故仍需要大样本、高质量、长期随访的前瞻性队列研究做进一步验证。

