腰椎退变性椎管狭窄者矢状面影像学特点
谢峰 景成伟 陈维善
(1浙江大学医学院附属第二医院,浙江 杭州 310009;2浙江中医药大学附属绍兴市中医院)
腰椎退变性椎管狭窄症(DSS)和腰椎间盘突出症(LDH)是腰椎退变过程中的常见病。已有很多学者〔1~3〕研究了LDH患者的矢状面形态特征,但是除了Suzuki等〔4〕将93例DSS患者分中央椎管狭窄和侧隐窝狭窄两组进行矢状面形态学比较外,目前尚无研究表明腰椎管狭窄症的矢状面形态特征。本研究为间歇性旨在探讨在脊柱骨盆矢状面上的影像学特点,并探究其影响因素。
1 资料与方法
1.1 一般资料 通过电子病历系统检索2015年1月1日至2016年9月10日浙江大学医学院附属第二医院脊柱病区出院的,症状为间歇性跛行,诊断为DSS的患者476例。对符合以下标准且影像学资料完整的中国人共112例进行研究。年龄45~79岁,平均(63.0±7.8)岁,其中男45例,年龄(62.5±8.7)岁,女67例,年龄(63.2±7.2)岁。纳入标准:年龄40~80岁;矢状面胸椎后凸<60°即排除胸椎后凸畸形、冠状面侧凸<15°;诊断为:单纯腰椎管狭窄,不伴有腰椎间盘突出者;检查包括站立位全脊柱正侧位片,且拍片范围包括C1或C2椎体至双侧股骨头。排除标准:脊柱骨折、畸形、感染等;包含一个或多个节段滑脱;强直性脊柱炎、代谢性骨病等疾患;骨盆包括股骨头、股骨颈、股骨转子间等部位的骨折、手术病史;膝骨性关节炎,下肢骨折等因素影响下肢力线的疾患。为了更好地体现DSS患者的矢状面特点,本研究招募了36例无症状中老年志愿者,年龄48~72岁,平均(61.5±7.6)岁,其中男11例,年龄(61.4±8.2)岁,女25例,年龄(62.3±7.1)岁,两组性别年龄差异无统计学意义(P>0.05)。募集志愿者纳入标准:①40岁<年龄<75岁;②无脊柱、骨盆及下肢骨关节外伤、疾病史;③近半年内无腰背痛病史;④X片无脊柱畸形,无明显椎体楔形变。
1.2 影像学参数与测量
1.2.1 常用的骨盆参数 骨盆入射角(PI)、骨盆倾斜角(PT)、骶骨倾斜角(SS)。测量方法见图1。

图1 Surgmap软件上测量PI、PT、SS
1.2.2 常用的脊柱整体参数 矢状面轴向垂直距离(SVA)(选取C7椎体中心铅垂线)测量方法见图2。矢状面轴向垂线落在骨盆的区域(SVA-Location):C7铅垂线铅落在骶骨后上角的后方记为负值,落在骶骨后上角的前方记为正值,落在骶骨后上角上记为0;胸1脊柱骨盆倾斜角(T1-SPI):两股骨头中心连线中点与T1椎体中心与铅垂线夹角,测量方法见图3。胸9脊柱骨盆倾斜角(T9-SPI):两股骨头中心连线中点与T9椎体中心与铅垂线夹角。测量方法见图4。
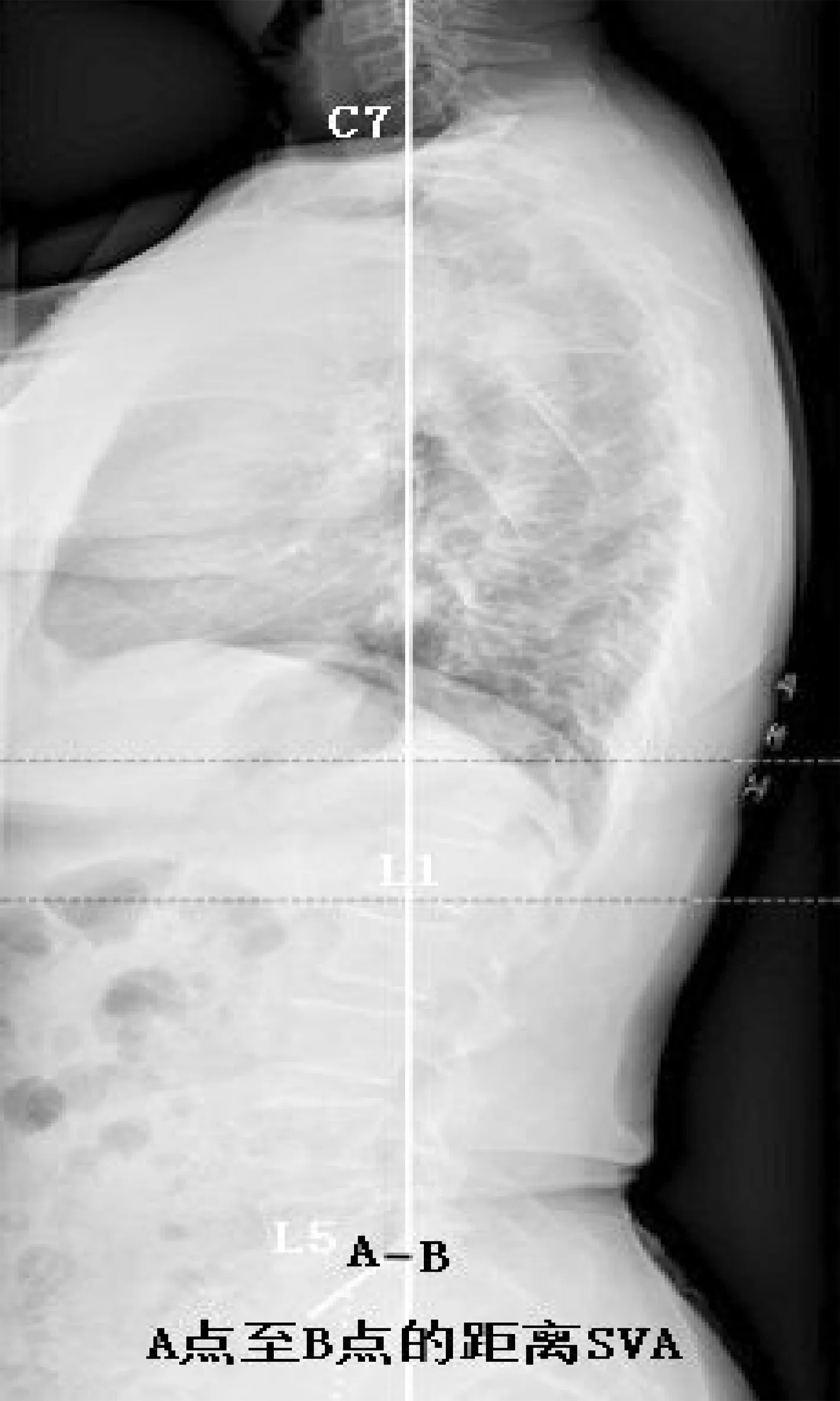
图2 Surgmap软件上测量SVA
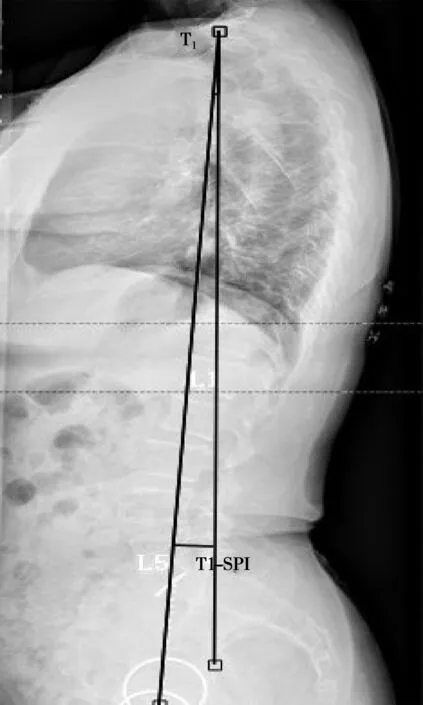
图3 Surgmap软件上测量T1-SPI
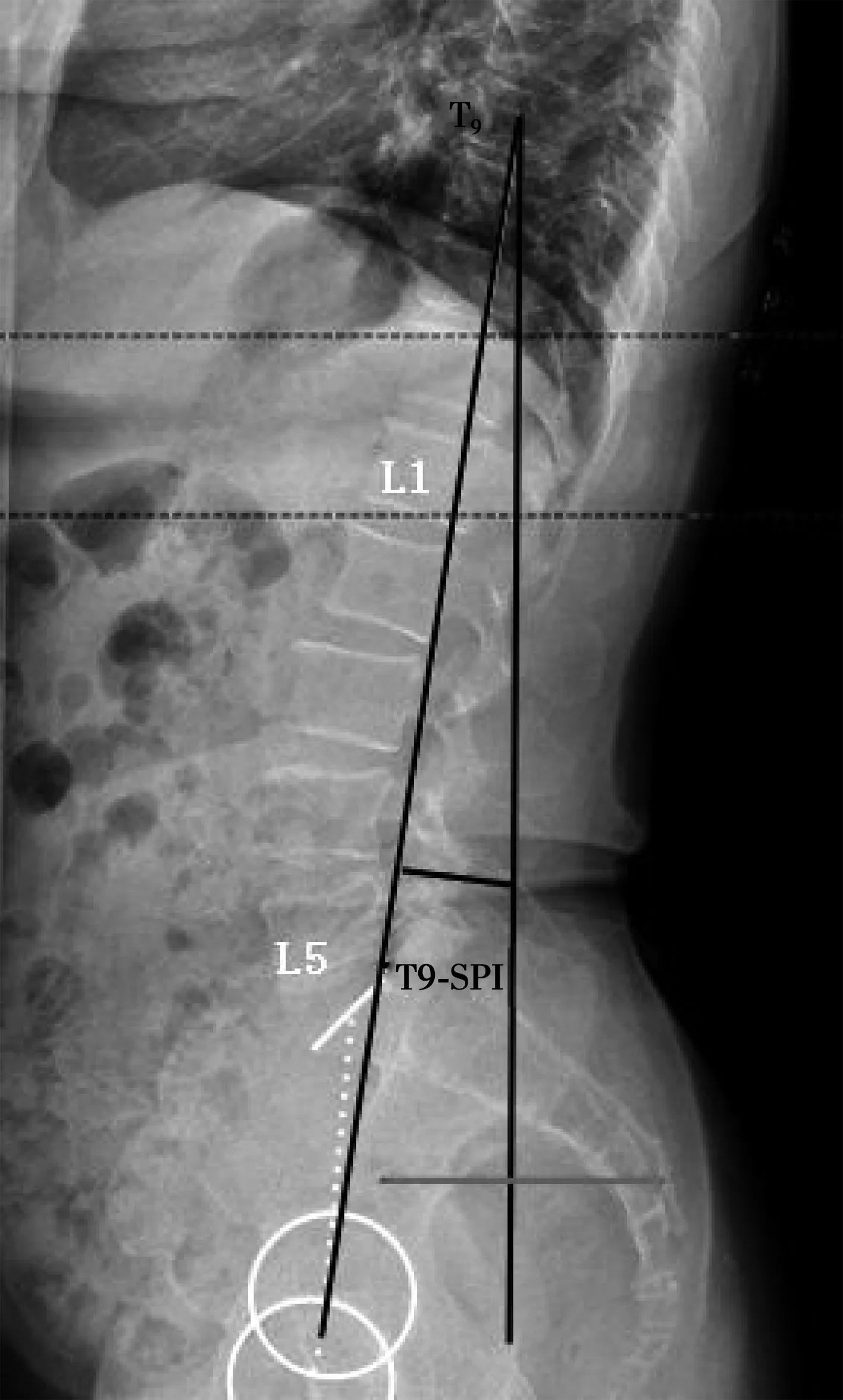
图4 Surgmap软件上测量T9-SPI
1.2.3 常用的脊柱参数 腰椎前凸角(LL)(选取L1椎体上终板与S1上终板);胸椎后凸角(TK)(选取T4椎体上终板与T12椎体下终板);胸腰联合角(TLJ)(选取T10上终板与L2下终板)。
1.2.4 参数测量 均用Surgimap Spine 2.2.9.9.6软件完成。
1.3 统计学方法 采用SPSS19.0 软件进行Pearson相关分析及t检验。
2 结 果
2.1 DSS患者和正常人脊柱-骨盆矢状面相关参数结果及其他文献亚洲黄种人脊柱骨盆矢状面相关参数结果 各测量和统计结果及其他文献亚洲黄种人相关数据见表1。结果表明DSS者骨盆形态与正常人不同,PI、SS、LL差异有统计学意义(P<0.05,P<0.01)。
2.2 不同年龄分组DSS患者各矢状面参数测量 考虑到年龄因素的影响,在性别基线一致的条件下,分为<61岁,≥61岁组。在<61岁组较≥61岁组SVA较小,T1-SPI较小,LL较小(P<0.05,P<0.01)。见表2。
2.3 不同性别分组DSS患者脊柱-骨盆矢状面参数测量 女性患者较男性SVA、T1-SPI明显较小(P<0.05)。见表3。
2.4 根据SVA正、负值将DSS分两组后对患者矢状面各参数进行测量 排除SVA=0患者2例,量结果详见表4,SVA>0组较SVA<0组,T1-SPI、T9-SPI、LL明显较大(P<0.001,P<0.05),且两组性别差异有统计学意义(P<0.01),见表4。

表1 DSS患者和正常人脊柱-骨盆矢状面相关参数结果及其他文献亚洲黄种人脊柱骨盆矢状面相关参数结果

表2 不同年龄分组DSS患者各矢状面相关参数结果

表3 不同性别分组DSS患者脊柱-骨盆矢状面参数测量结果

表4 根据SVA正负值将DSS分组后患者矢状面参数测量结果
3 讨 论
Duval-Beaupere等〔8〕在1992年就提出了骨盆入射角和个体相关,不因体位的改变而变化,从而开启了脊柱骨盆矢状面研究的序幕。之后越来越多的研究〔7,9~11〕验证了脊柱在矢状面上的平衡对于其维持正常形态的至关重要。尹刚辉等〔6〕、李危石等〔7〕通过对正常人的矢状位参数测量,建立了一个适合中国人群的参考值范围。
在矢状面参数中,PI具有特殊意义。徐宝山等〔10〕发现,每个人在骨骼发育完成后,PI值是固定、恒定的,其不受体位姿势而改变。但在病理状态下,PI增大时PT和(或)SS也增大,PT和SS与骨盆在站立姿势相对于髋关节位置相关,SS直接影响LL,LL随SS增大而增加来适应人类直立姿势,上腰椎前凸相对恒定,下腰椎前凸受SS影响更大:SS<35°且PI小者腰椎前凸短而平坦,SS>45°且PI大者腰椎前凸大而长。Tanquay等〔12〕认为腰椎前凸和PI相互影响,PI大者需要更大的腰椎前凸。许多研究表明矢状面平衡对于机体功能状态及健康相关生活质量的影响要远大于冠状面平衡〔13,14〕。DSS作为临床上最常见的腰椎退变性疾病之一,常引起下肢放射痛、麻木无力、间歇性跛行、活动能力下降等,影响日常工作及生活。
根据Roussouly等〔15〕脊柱形态分型,SVA正负值揭示着两种不同的脊柱形态。本研究中SVA值与尹刚辉等〔6〕测得(-2.7±22.8)mm,李危石等〔7〕的结果为(-18.9±29.5)mm,Funao等〔16〕测量50例正常人SVA结果为(15.3 ± 29.2)mm,各结果相差较大,原因考虑各研究中无症状志愿者人群中脊柱前、后倾分布不同。各组中SVA正负值分布不同直接影响其他矢状面参数,但在本研究中DSS和正常人两组间SVA差异不明显,从而减少了两组间其他矢状面参数受SVA影响。
本研究发现DSS者骨盆形态与正常人不同。我们测量的中国人DSS病例中,PI与Lim等〔5〕测量的DSS韩国人PI数据〔(49.6±12)°〕基本相近,揭示了中国人和韩国人都属于黄色人种,在DSS患者人群中具有相似的骨盆形态,均比本研究中正常人的PI值(43.8±7.7)°大,从数据中看,也大于尹刚辉等〔6〕、李危石等〔7〕测量的正常中国人的PI值。由于DSS患者PI大,通过SS增大,腰椎前凸增大来代偿矢状面前倾状态,胸腰联合处较正常者笔直。
总体上,DSS者较无症状志愿者在矢状面形态上的特点:具有不同的骨盆形态,腰椎前凸增大,胸腰段曲度变直,胸腰段躯干呈略后仰状态。
在脊柱退变性疾病中,年龄是影响脊柱-骨盆矢状面参数的重要因素。本文结果提示随着年龄增大,椎体、椎间盘退变加重,躯干重心前移,通过腰弯增大、T1-SPI减小、胸弯的上端椎升高来代偿,从而使机体保持直立平衡状态〔17〕。
徐宝山等〔18〕报道,在腰椎退变性疾病中矢状面参数变化有人种差异,而性别差异较小。本研究发现男性较女性组躯干重心前移、较小。与既往文献〔18〕不一致,我们考虑此结果可能与各性别组内脊柱前后倾组成不同有关,而T1-SPI的差异则是对脊柱前后倾的代偿。
腰椎退变、老化引起的矢状面力线变化一般都能自我代偿。SVA增大与下腰痛和健康相关生命质量(HRQOL)有关〔19〕。SVA正、负值体现了两种不同的脊柱形态,故在本研究中脊柱前倾患者的胸椎前倾明显,而为了维持躯干直立及骨盆平衡状态,通过腰弯减小来实现代偿。考虑SVA正值病例占比接近总体的3/4,在躯干重心后移者病例数少,约只占总病例的1/4,且两组间年龄有差异的倾向,故下一步我们需要进一步扩大脊柱后倾即SVA为负值的样本量来证实本次研究结果。

