经皮经肝穿刺胆管引流与经内镜鼻胆管引流术在肝门部胆管癌中的应用比较
王五俊
天津市北辰区北辰医院普通外科 300400
肝门部胆管癌属于胆道系统恶性肿瘤,发病率占全部胆管癌的60%~70%,其可致胆道狭窄或闭塞,对肝功能造成严重的损害,甚至危及生命[1]。以往临床多采用手术切除治疗本病,但因手术创伤大、难度大且风险大、并发症发生率高、根治率较低等,临床应用具有一定的局限性。随着介入放射技术的快速进展,PTCD与ENBD逐渐趋于完善,被广泛应用于临床治疗。本文旨在分析PTCD与ENBD在肝门部胆管癌中应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取我院于2016年1月—2018年6月接诊的88例肝门部胆管癌患者,入选患者均符合《肝门部胆管癌诊断和治疗指南》[2]中相关标准,且患者知情并签署知情同意书。本研究经医院伦理委员会审核批准。将88例患者按随机数字表法分为两组,A组44例,男21例,女23例;年龄52~76岁,平均年龄(61.04±6.94)岁;胆管癌分型:Ⅰ型17例,Ⅱ型13例,Ⅲ型8例,Ⅳ型6例。B组44例,男20例,女24例;年龄51~78岁,平均年龄(60.98±6.91)岁;胆管癌分型:Ⅰ型19例,Ⅱ型11例,Ⅲ型7例,Ⅳ型7例。两组患者一般资料比较,差异无统计学意义(P>0.05),有可对比性。
1.2 方法 A组行PTCD治疗:常规CT扫描后,根据患者实际肝内胆管情况明确穿刺位置。而后行局部麻醉,将引流管经皮经肝穿刺置入。B组行ENBD治疗:常规乳头插管,选择性胆管插管(导丝引导下),若患者插管困难,则实施乳头括约肌切开术。将导丝在X线片引导下经过胆管狭窄段,尽可能的将引流管放置在引流范围最广泛、扩张最明显的胆管段。
1.3 观察指标 (1)分别抽取两组术前、术后1周5ml空腹静脉血,离心取血清,检测ALP、TB、ALT、TBA等肝功能指标变化情况,仪器为CL-7300全自动生化分析仪。(2)记录两组引流成功率以及术后并发症发生情况(包括胰腺炎、胆道感染、胆道出血、胆汁性腹膜炎等)。
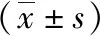
2 结果
2.1 肝功能 术前两组ALP、TB、ALT、TBA对比,差异无统计学意义(P>0.05);术后两组ALP、TB、ALT、TBA水平均降低,但组间比较差异无统计学意义(P>0.05)。见表1。

表1两组肝功能比较
注:与同组术前比较,*P<0.05。
2.2 引流成功率、并发症 A组引流成功率较B组高,差异有统计学意义(P<0.05);A组胰腺炎、胆道感染、胆道出血、胆汁性腹膜炎等发生与B组比较,差异无统计学意义(P>0.05)。见表2。

表2两组引流成功率、并发症发生情况比较[n(%)]
3 讨论
因肝门部胆管癌呈浸润性生长、发生部位特殊以及和肝门部血管关系密切等,极大增加了手术切除的难度,属于无法手术根治性切除的癌肿[3]。PTCD与ENBD是临床治疗本病的常用手段,均可使患者生命延长,提高生活质量,为支架置入、手术和放化疗做准备。
PTCD和ENBD均属于外引流,可将机体中胆汁引流至身体之外,降低胆肠反流发生率。PTCD具有患者痛苦小、操作便捷、设备要求相对较低等优势,易于推广。恶性肿瘤所引起的梗阻性黄疸患者多存在凝血酶活动度低下且肝功能较差,需多次反复多点穿刺,PTCD经皮经肝穿刺易增加患者的出血量,容易引起胆道出血。而出血量较大时易降低血压,临床需及时输入红细胞和补充血容量,并对血红蛋白与血压降低情况进行密切观察[4-5]。本文结果显示,两组术后ALP、TB、ALT、TBA水平较术前均明显降低,但组间比较无明显差异,且A组引流成功率高于B组,两组各并发症发病率相似,提示两种术式均可有效改善肝门部胆管癌患者的肝功能,安全性相似,而PTCD引流成功率更高。与PTCD相比,ENBD经过人体的自然通道,可重复操作,对患者造成的创伤更小,但其术中涉及造影剂的过量应用和反复应用、乳头切开、胰管的机械性损伤等。而PTCD术中无须行乳头切开,能将括约肌功能完好的保留下来,防止发生肠液的反流。
综上所述,PTCD与ENBD均是治疗肝门部胆管癌的有效方式,可有效改善肝功能,安全性较高,但前者引流成功率更高。

