75例宫腔镜下中-重度宫腔粘连电切术后妊娠结局临床分析
付 熙, 刘新莲, 马 蓉, 刘 娟
(1广州医科大学附属第三医院妇科, 广州 510150; 2新疆医科大学第一附属医院妇科, 乌鲁木齐 830054)
宫腔粘连是由于各种原因如宫腔操作、电灼伤或者药物腐蚀等。引起的子宫内膜损伤或宫腔感染所致的子宫颈管、子宫肌层或子宫内膜的粘连。近年来发病呈上升趋势,该病可引起月经异常、流产以及原发或继发不孕等严重后果,是严重影响育龄期妇女健康和生育重要问题,给患者带来极大的痛苦。目前宫腔镜检查是诊断宫腔粘连的“金标准”[1],而宫腔镜下宫腔粘连电切术是在宫腔镜指示下有针对性地行宫腔粘连的电切术或顿性分离,是治疗宫腔粘连的最有效方法。部分中-重度宫腔粘连的患者常在电切术后短时间内再次发生宫腔粘连,而有效预防措施至今仍是妇科临床治疗中的难题。本文探讨中-重度宫腔粘连患者电切分离术后选择再次行宫腔镜检查的时间,术后使用雌激素周期治疗的有效性及安全性,进一步对术后妊娠结局的随访比较,从而为宫腔粘连的指南的制定提供数据支持。通过综合治疗对94例宫腔镜下中-重度粘连患者电切术后妊娠结局的观察,发现该综合治疗有效改善了患者的妊娠结局,现报道如下。
1 材料与方法
1.1 研究对象选择广州医科大学附属第三医院院2009年1月-2016年4月94例在门诊或者病房行宫腔镜检查确诊为中-重度宫腔粘连且有妊娠需求的患者,所有患者均伴有明显的月经量减少或继发性闭经,且均有不孕史。所有患者在电切术后宫腔放置节育器并口服雌激素治疗,随访患者术后妊娠结局。所有患者电切术后使用雌激素连续治疗期间未出现胃肠道反应以及恶心呕吐反应。根据术后妊娠时限,分为4组即:0~6个月组,7~12个月组,13~18个月组,19~24个月组。
1.1.1 诊断标准 患者因继发性闭经、月经量减少、继发或原发不孕或反复流产等主诉就诊,B超结合宫腔镜检查明确诊断中-重度宫腔粘连,宫腔粘连的诊断标准参照欧洲妇科内镜协会宫腔粘连的分类标准,将宫腔镜下所见的粘连分为Ⅰ~Ⅴ度5个程度。Ⅰ度:宫腔多处有纤维膜样粘连带,双侧宫角及输卵管开口正常。Ⅱ度:子宫前、后壁之间有致密的纤维粘连,双侧宫角及输卵管开口可见。Ⅲ度:纤维条索状粘连导致部分宫腔及一侧宫角闭锁。Ⅳ度:纤维索状粘连导致部分宫腔及双侧宫角闭锁。Ⅴ度:粘连带形成瘢痕导致宫腔极度变形及狭窄,宫腔正常形态完全消失。Ⅲ度定义为中度粘连,Ⅳ~Ⅴ度为重度宫腔粘连。
1.1.2 排除标准 (1)既往月经周期、经期时间以及频率异常,妇科内分泌水平异常,合并其他原因导致的月经量减少,不孕等因素。(2)宫腔内有宫内节育器。(3)存在异常的宫腔病理情况(如子宫内膜息肉等宫腔占位)。(4)合并心脑血管疾病、血栓性疾病、乳腺疾病、肝脏疾病等服用雌孕激素的禁忌证患者。所有患者均有生育要求,女性内分泌结果提示性激素水平正常,年龄为20~41岁,平均年龄为29.1岁,均行宫腔镜检查排除宫腔及子宫内膜病变。
1.2 方法
1.2.1 手术方法 手术时机选择月经干净后1周内手术,于全麻下进行,术前行白带常规检查,排除阴道炎、支原体及衣原体感染。术前1 h给予阴道后穹窿放置米索前列醇600 μg软化宫颈。术前器械准备包括可视宫腔镜、电切环、针状电极等器械设备。手术器械使用日本奥林巴斯等离子连续灌注宫腔镜电切器械,灌流液为电切液,设定膨宫压力为100 mmHg,流速100~150 mL/min,术时根据子宫位置探查子宫方向及深度,扩宫棒扩张宫颈至10号,手术整个过程使用超声引导宫腔镜检查及动态观察电切过程,依据欧洲妇科内镜协会宫腔粘连的分类标准对宫腔粘连给予评分,术中使用针行电极,切除分离宫腔内粘连部分,尽可能分离宫腔粘连达到暴露双侧输卵管开口,宫腔大小及形态基本恢复,手术后形态:双侧输卵管开口与宫底形成一个近似弧形的连线。术后放置一枚宫腔型宫内节育器(商品名为“宫喜”,成分为钛合金支架的宫内节育器,河南雅康药业公司生产)。
1.2.2 术后干预 术后所有患者均给予雌激素治疗,给予方案为:术后立即给予补佳乐片3 mg/d (1 mg tid)共30 d,减量改为2 mg/d( 1 mg bid)共30 d,再次减量改为1 mg/d(1 mg qd)共30 d,连续使用共3个周期。所有患者均在术后第3个月行宫腔镜检查了解宫腔恢复情况。如术后第3个月宫腔形态恢复为:至少一侧输卵管开口可见,宫腔容积恢复至≥2/3原宫腔容积。可予取出宫内节育器,建议尽早执行生育计划。
1.2.3 随访方法 采用门诊和电话随访观察术后妊娠情况,宫腔镜复查了解宫腔形态恢复情况,术后3个月复查宫腔镜,取出宫内节育器,随访患者取出宫内节育器后子宫内膜恢复情况及妊娠情况等,根据患者术后妊娠时限分为0~6个月组,7~12个月组,13~18个月组,19~24个月组,同时随访至分娩的情况。
1.3 统计学处理采用SPSS 18.0软件包进行数据统计分析。率的比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
中-重度宫腔粘连电切术后随访到75例患者妊娠及分娩结局,0~6个月内妊娠人数为22人,妊娠率为29.3%,自然流产6人,人工流产1人,顺利分娩15人,分娩率为68.2%。7~12个月内妊娠人数为9人,妊娠率为15.0%,自然流产4人,顺利分娩5人,分娩率为55.6%。13~18个月内妊娠人数为4人,妊娠率为7.4%,自然流产1人,顺利分娩3人,分娩率为75.0%。19~24个月内妊娠人数为5人,妊娠率为9.8%,自然流产1人,顺利分娩4人,分娩率为80.0%。术后4组不同时限内各组妊娠率比较差异均有统计学意义(χ2=13.847,P=0.003),显示术后0~6个月内妊娠率最高,各组妊娠率与0~6个月组比较,差异均具有统计学意义。(7~12个月vs 0~6个月: χ2=3.87,P=0.049;13~18个月vs 0~6个月: χ2=9.37,P=0.002;19~24个月vs 0~6个月: χ2=6.87,P=0.009,)。术后不同时限内各组分娩率比较均无统计学意义(χ2=1.049,P=0.789), 术后不同时限内各组分娩率之间比较无明显差异,术后6个月为妊娠最好时间窗,见表1、2。
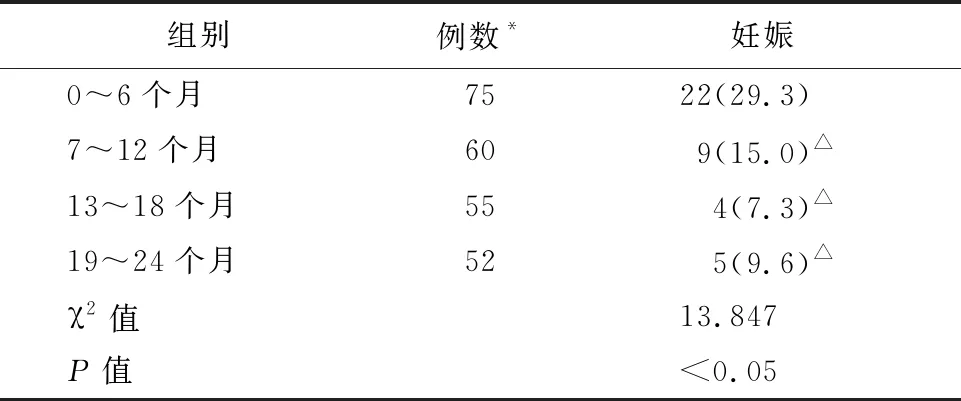
表1 妊娠结局与宫腔粘连术后时限关系/例(%)
注:除0~6个月外,其余各组的例数为未分娩总例数减去上一妊娠时限已分娩例数。与0~6个月比较,△P<0.05。
3 讨论
导致宫腔粘连发生主要分为两大类,原发性因素主要为全身结核继发宫腔结核而导致的宫腔黏连[2]。继发因素主要为各种宫腔操作,无痛人流,上环,取环,以及各种能量器械宫腔内操作,均会造成子宫内膜基底层发生损伤,造成育龄期女性月经量较少,甚至继发性闭经以及不孕,反复流产等生育功能的继发改变,文献报道85%以上的宫腔粘连由宫腔手术操作损伤子宫内膜基底层引起[3]。

表2 分娩结局与宫腔粘连术后时限关系/例(%)
由于宫腔粘连的临床症状及辅助检查常缺乏特异性,需全面综合分析患者病史,女性内分泌七项检查并协助B超或者超声造影、宫腔镜检查等做出综合诊断。超声具有检查方便,非侵入性的优势,但是敏感性和特异性性均较低,随着检查宫腔镜技术的发展,宫腔镜检查成为宫腔粘连诊断的金标准,宫腔镜下宫腔粘连切除术(TCRA)采用高清镜头下观察宫腔形态,并使用针性电极依据宫腔不同的粘连程度实施手术方案,已经成为治疗宫腔粘连的标准方法[4]。然而,术后如何预防宫腔再粘连的发生以及如何规范的使用雌激素,包括用量、用法,如何减量以及安全用药至今依然是临床治疗中的难题和热点话题。宫腔粘连的患者子宫内膜基底层破坏较严重,导致子宫内膜及腺体的再生能力低下,子宫内膜损伤是导致月经量减少的原因之一,宫腔粘连致子宫内膜血流灌注减少,局部激素水平下降使得子宫内膜萎缩、纤维化。月经量过少、子宫内膜纤维化和血流灌注减少导致胚胎着床困难,早期胚胎血供不足是导致患者不孕的重要病理过程。目前临床多推荐应用大剂量雌激素周期治疗来促进内膜的生长并预防术后新的粘连形成[5-6]。理论上认为连续大剂量雌激素可刺激子宫内膜的生长,从而迅速覆盖宫腔粘连处的纤维化疤痕,加速裸露区子宫内膜上皮化,从而达到预防新的粘连形成的目标,以达到改善月经量及行经时间的效果[7-8],恢复宫腔正常形态。但是连续大剂量雌激素有可能抑制了内源性雌激素的分泌,本文的患者均根据指南和文献的经验,术后人工周期给雌激素方案为术后均给予补佳乐3 mg/d (1 mg tid)共30 d,减量改为2 mg/d (1 mg bid)共30 d,再次减量改为1 mg/d(1 mg qd)共30 d,共3个周期;使用该方案术后第3个月复查宫腔镜检查宫腔恢复情况,仅有3人复查宫腔镜发现宫腔再次粘连,由此说明了大剂量雌激素逐级递减的雌激素冲击疗法有助于子宫内膜生长、修复,可能与减少了对正常卵巢功能的干扰有关。“宫喜”宫内节育器,采用仿生学支架和钛金丝环体设计使得整个环体柔软而富有弹性,其外形设计为闭环宫腔型,能够显著降低了节育器对子宫的刺激引起出血和炎性和腹痛等不良反应发生率[9]。故宫腔粘连电切术后患者采用其避孕及防止宫腔粘连,从而保证其避孕效果的同时可减少患者围手术期的异常出血[10-11]。本研究中94例宫腔粘连患者采取电切的手术方案,术后均采取大剂量雌激素逐级递减的雌激素冲击疗法+宫内节育器放置,术后第3个月复查宫腔镜,用该综合方案治疗宫腔粘连,发现预防宫腔粘连术后复发效果好。其理论支持为术后机体雌激素状态较低,而子宫内膜的修复对雌激素依赖性大,逐渐递减可以减少对内源性雌激素分泌的干扰,从而达到促进子宫内膜尽快修复的效果。 患者于术后放置“宫”型节育器,能够较好地防止术后双侧宫角处再次发生粘连。有文献报道,在宫腔粘连患者中,83.3%的患者在术后1年内妊娠,94.4%的患者在2年内妊娠,而术后的再次粘连可能是影响远期妊娠率的原因之一[12-14]。本文的研究中有94例研究对象,16人失访,3人术前为重度宫腔粘连(为广泛纤维结缔组织样粘连),因术后3月取出宫内节育器时复查宫腔镜提示,宫腔轻度粘连,需行再次手术,故剔除研究组,术后随访到75人患者妊娠及分娩结局,比较0~6月组,7~12月组,13~18月组,19~24月组妊娠人数及妊娠率,分娩人数及分娩率,数据显示术后4组不同时限内各组妊娠率组比较均有统计学意义,显示术后0~6月内妊娠率最高,各组与0~6月比较,术后不同时限内比较各组分娩率均无统计学意义,术后不同时限内各组分娩率之间无明显差异,术后半年内为妊娠最好时间窗。本研究通过综合分析94例宫腔镜下中-重度粘连患者术后妊娠及妊娠结局,分析术后辅以大剂量雌激素逐级递减的雌激素冲击疗法联合宫内节育器放置预防再粘连方案提高妊娠结局的临床观察。对于术后有生育要求者妊娠结局的随访比较,为宫腔粘连的指南的制定及专家共识提供数据支持。建议宫腔镜电切术后的患者,术后可尽早妊娠,在妊娠最佳时间窗期限内受孕,同时提高宫腔粘连的诊断率,早期发现宫腔粘连患者,及早行手术治疗,同时做好健康宣教工作才是预防宫腔粘连的重要措施。

