甘精胰岛素联合诺和龙对2型糖尿病患者胰岛功能及TNF-α,IL-6的影响
左丽娟,李明霞,邓文娟,谷 君,马鸿伟
(河北北方学院附属第一医院,河北张家口 075000)
有研究[1-2]表明:2型糖尿病患者多有胰岛功能损伤,是一种免疫炎性疾病,其炎症过程与许多炎症因子有关,其中肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)作为炎症调节因子与2型糖尿病的发病关系密切.许多2型糖尿病患者在初次就诊时已经发展为严重的高血糖状态,这时单纯的口服降糖药治疗效果不理想.有研究[3]表明:甘精胰岛素联合诺和龙治疗2型糖尿病效果好,但未有研究证明甘精胰岛素联合诺和龙治疗方案对胰岛功能和炎症因子的作用影响,故本研究通过对120例患者分组采用甘精胰岛素联合诺和龙治疗和诺和灵30R常规治疗,比较疗效、体内胰岛功能及炎症因子变化情况.
1 资料与方法
1.1 一般资料
选取2017年1月—2017年10月河北北方学院附属第一医院内分泌科住院的初发2型糖尿病高血糖状态患者120例,随机平均分为观察组和对照组,每组60例.所有患者均为首次发现糖尿病,且测餐后2 h血糖为13.9 mmol/L以上.观察组男33例,女27 例,年龄 43~60 岁,平均(53.13±5.39)岁;对照组男32例,女 18 例,年龄 45~59岁,平均(52.87±5.18)岁.两组患者性别、年龄一般资料比较差异无统计学意义(P>0.05),存在可比性.
1.2 纳入标准
患者均为首次就诊,且符合2型糖尿病诊断;空腹血糖(FBG)为7.0 mmol/L以上,餐后2 h血糖(2 h PBG)为 11.1 mmol/L以上,糖化血红蛋白(HbAlc)为9.0%以上;无心脑血管并发症;无明显的肝肾功能不全;经院医学伦理委员会审批同意,患者及家属了解治疗方案并签署知情同意书.
1.3 排除标准
心功能不全或心绞痛患者;并发呼吸系统、泌尿系统等机体感染的患者;并发糖尿病酮症酸中毒患者;妊娠期或哺乳期患者;继发性糖尿病患者.
1.4 实验方法
一般治疗:所有患者均采用相同的糖尿病饮食管理,根据体力安排适量运动,并统一进行疾病健康知识讲座[4].
药物治疗:在此基础上对照组采用诺和灵30R(诺和诺德(中国)制药有限公司,国药准字J20130060)早晚各1次皮下注射治疗;观察组采用甘精胰岛素(甘李药业股份有限公司,国药准字S20050050,10 mL:1 000 U/瓶)联合诺和龙(德国:Boehringer Ingelheim Pharma GmbH & Co.KG,注册证号H20130021 2 mg)治疗,具体方案为诺和龙餐前口服1 mg,3次/d,甘精胰岛素上午10时一次皮下注射.所有患者监测7段血糖水平(三餐前、餐后2 h、睡前),根据血糖结果每2~3 d调节患者皮下注射胰岛素剂量,控制患者的血糖指标,标准为FBG<6.5 mmol/L,2 h PBG<8.5 mmol/L.治疗 3 个月后复查胰岛功能、血TNF-α、IL-6值,并统计3月内低血糖事件的发生率[5].
1.5 观察指标
所有患者治疗前和治疗3个月后分别测定空腹状态下和餐后2 h的胰岛素水平,同时测定患者治疗前后血TNF-α,IL-6水平,并统计3个月治疗过程中两组患者低血糖事件的发生率.血清TNF-α,IL-6水平采用酶联免疫法测定,治疗3个月后早晨采集患者空腹状态下的静脉血5 mL,离心5 m in后取血清,保存于-40℃环境中,然后使用酶联免疫吸附法(ELISA)测定患者TNF-α和IL-6的水平.
1.6 统计学分析
应用SPSS 22.0软件进行统计学分析,计数资料用百分率表示,组间采用χ2检验,计量资料以均数±标准差(珋x±s)表示,组间采用t检验,以P<0.05为差异具有统计学意义.
2 结 果
2.1 两组患者治疗前后胰岛素水平
治疗3个月后观察组空腹胰岛素水平显著低于对照组(P<0.05),而餐后2 h观察组胰岛素水平显著高于对照组,差异具有统计学意义(P<0.05);组内比较两组患者空腹胰岛素水平均显著低于治疗前,而餐后2 h胰岛素水平治疗后均显著高于治疗前,差异具有统计学意义(P<0.05).结果见表1.

表1 两组患者治疗前后胰岛素水平Tab.1Insulin levels between two groups before and after treatment(珋x±s,c/(pmol·mL-1))
2.2 两组患者治疗后TNF-α值
治疗3个月后,两组患者TNF-α值较治疗前均显著降低;组间比较,观察组TNF-α值显著低于对照组,差异具有统计学意义(P<0.05).见表2.

表2 两组患者治疗后TNF-α值Tab.2 TNF-α values of two groups after treatment(珋x±s)
2.3 两组患者治疗后IL-6值
治疗3个月后,两组患者IL-6值较治疗前均显著下降;组间比较,观察组IL-6值显著低于对照组,差异具有统计学意义(P<0.05).见表 3.

表3 两组患者治疗后IL-6值Tab.3 IL-6 values of two groups after treatment(珋x±s)
2.4 两组患者低血糖事件发生率
3个月治疗期内,观察组患者低血糖事件的发生率显著低于对照组,差异具有统计学意义(P<0.05).见表 4.
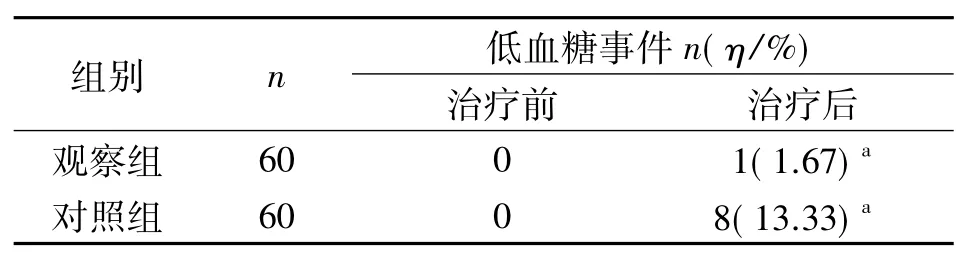
表4 两组患者低血糖事件发生率Tab.4 Incidence of hypoglycemia events in two groups
3 讨 论
2型糖尿病是发病率较高的一种基础性疾病,存在微血管病变和周围神经病变等并发症,与血糖水平、病程长短密切相关.2型糖尿病患者首次发现时往往血糖水平很高(13.9 mmol/L以上),如不及时治疗,长时间的高水平血糖状态会导致视网膜病变、周围神经病变、动脉粥样硬化等较为严重的并发症[6].2型糖尿病的主要临床表现为多饮、多尿、多食和消瘦的“三高一低”症状,其病理生理特征是胰岛素抵抗或胰岛素分泌缺陷,发病机制有研究证明为进行性β细胞损伤和胰岛素抵抗[7].早期的胰岛素分泌缺陷可表现为胰岛素分泌的相对减少和第二相胰岛素分泌高峰延迟,机体高水平的血糖状态会加重这一过程,最终基础胰岛素水平下降,导致空腹血糖和餐后2 h血糖均增高[8].故高水平的2型糖尿病患者往往伴随不同程度的胰岛功能损伤,导致血糖水平不能得到控制,血糖水平逐渐升高又加深对胰岛功能的损伤,形成一种恶性的循环.
有相关研究[9]认为:2型糖尿病是一种自然免疫原性疾病,受体内多种炎症因子的调节作用影响,如肿瘤坏死因子(TNF)和白细胞介素(IL)等,TNF-α,IL-6均与胰岛素抵抗密切相关.TNF是一种由巨噬细胞、自然杀伤细胞和T淋巴细胞产生的细胞因子,具有抗感染、杀伤肿瘤细胞和促进细胞分化增殖的作用[10].有研究[11]表明:TNF-α 在肥胖患者和2型糖尿病患者的脂肪组织中表达水平较高,且生物活性高,TNF-α水平升高可以介导胰岛抵抗作用,干扰正常胰岛功能,加重2型糖尿病患者的病情.IL是一类在白细胞和免疫细胞间相互作用的淋巴因子,IL-6是白细胞介素中的一种,在免疫和炎症反应中具有重要作用.有研究[12]证明:IL-6能促进肝脏合成急性时相蛋白,如超敏C反应蛋白等,能促进炎症和胰岛素抵抗的发生.血循环中IL-6的重要来源是脂肪组织,肥胖患者体内的IL-6可通过激活Fas基因转录,诱导β细胞凋亡,IL-6水平越高,对β细胞损伤越重,而IL-6水平与体质量成正相关,故随体质量下降可减轻对β细胞损伤[13].有学者[14]进一步研究发现:在早期糖尿病患者体内,IL-6水平升高会促进胰岛分泌胰岛素,引起高胰岛素血症,当IL-6持续升高达到一定水平以后,则对β细胞产生毒性作用,抑制胰岛素分泌,同时导致胰岛素抵抗.故炎症因子在2型糖尿病的发病中具有重要作用,本次研究通过探讨甘精胰岛素联合诺和龙对2型糖尿病高血糖状态患者的胰岛功能和炎症因子的作用,进一步评估此治疗方案对于患者机体功能的改善.
甘精胰岛素是一种超长效的重组人胰岛素,由甘氨酸替代人胰岛素A链21位的天门冬氨酸,同时在B链的残端加2个精氨酸和少量的锌,使其结构更稳定[15].皮下注射甘精胰岛素能在皮下形成结晶状沉淀,均匀缓慢释放入血,作用时间长达24 h,且平稳无高峰,不易出现低血糖反应[16],故可以模拟人体基础胰岛素分泌,能较为理想的控制血糖,在空腹条件下控制血糖平稳,也能辅助降低餐后血糖.诺和龙是一种促进胰岛释放胰岛素的促释放剂,一般采用餐前15 min口服治疗,药物浓度30~60 min内达到高峰,半衰期为1 h,有效作用时间为4 h[17].其主要作用机制是与胰岛β细胞的细胞膜上受体结合,关闭细胞膜上K通道,膜去极化,Ca离子内流,细胞内Ca离子浓度升高,促进细胞将存储的胰岛素释放入血[18].由于诺和龙只通过离子通道途径促进胰岛素释放,避免损伤胰岛β细胞合成胰岛素功能,可以作为一种快速调节餐时血糖的调节剂[19];同时其作用时间短,效率高,仅在进餐时促进胰岛素分泌,避免空腹状态下刺激胰岛细胞,与生理性胰岛素分泌功能相似[20].故两种药物联合使用能有效控制餐后血糖,稳定空腹血糖,且低血糖事件的发生率低,是一种理想的调节血糖的治疗方案.
本研究结果显示:观察组患者的空腹胰岛素水平显著低于对照组(P<0.05),且餐后2 h胰岛素水平显著高于对照组,差异具有统计学意义(P<0.0 5),说明甘精胰岛素联合诺和龙能够改善机体胰岛功能,有助于调节血糖;观察组TNF-α,IL-6水平均显著低于对照组,差异具有统计学意义(P<0.0 5),说明甘精胰岛素联合诺和龙疗法能改善体内炎症因子水平,对于防止胰岛细胞受损,降低机体胰岛素抵抗均有较好的效果;而低血糖事件观察组患者显著低于对照组,结果具有统计学意义(P<0.05),说明甘精胰岛素联合诺和龙疗法控制血糖效果更佳,不易出现不良反应.
综上所述,甘精胰岛素联合诺和龙用于治疗高血糖状态初发2型糖尿病患者能更好地控制血糖浓度,维持血糖水平,不易发生低血糖,且对胰岛功能具有改善作用,同时降低了体内炎症因子水平,对于维持胰岛素功能、降低血管病变发生率具有积极作用.

