内镜下小切开联合大球囊扩张术治疗胆总管大结石效果及安全性分析
张科,陆志平,成翠娥,黄国进
随着Kawai在20世纪70年代提出内镜下乳头括约肌切开术(EST)以后,ERCP逐渐广泛应用于胆道疾病的治疗,是一种安全、有效的微创治疗技术。然而EST术后近期仍有5%~10%的患者发生出血、穿孔、胰腺炎、胆管炎等并发症[1],远期出现结石复发甚至胆管癌[2]。如患者存在胆总管巨大结石、多发结石、胆总管狭窄等因素常常导致取石困难或失败,仍需要机械碎石[3]。最近的研究报道认为内镜下乳头大球囊扩张(EPLBD)作为EPBD的延伸,可能对于困难取石更加有效[4]。
鉴于上述,本文通过适应患者进行mEST+EPLBD,旨在进一步评价该技术在胆总管大结石治疗中的安全性和有效性。
1 资料与方法
1.1 研究对象
选取2015年1月至2017年12月常熟市第二人民医院消化内科收治的符合标准的胆总管结石(≥1.0 cm)患者116例,随机分成两组:EST组61例,其中男性34例,女性27例,平均年龄(63.3±14.3)岁;mEST+EPLBD组55例,其中男性26例,女性29例,平均年龄(65.4±14.5)岁。两组的基本资料包括年龄、性别、临床症状(腹痛、发热、黄疸)、既往病史(高血压、糖尿病、胆囊切除、胆总管切开取石或T管引流)、憩室(十二指肠乳头旁)、胆总管直径、结石直径、结石大小。两组一般资料比较,差异均无统计学意义(P>0.05),见表1。本研究通过我院医学伦理委员会批准,所有患者知情同意并签字。
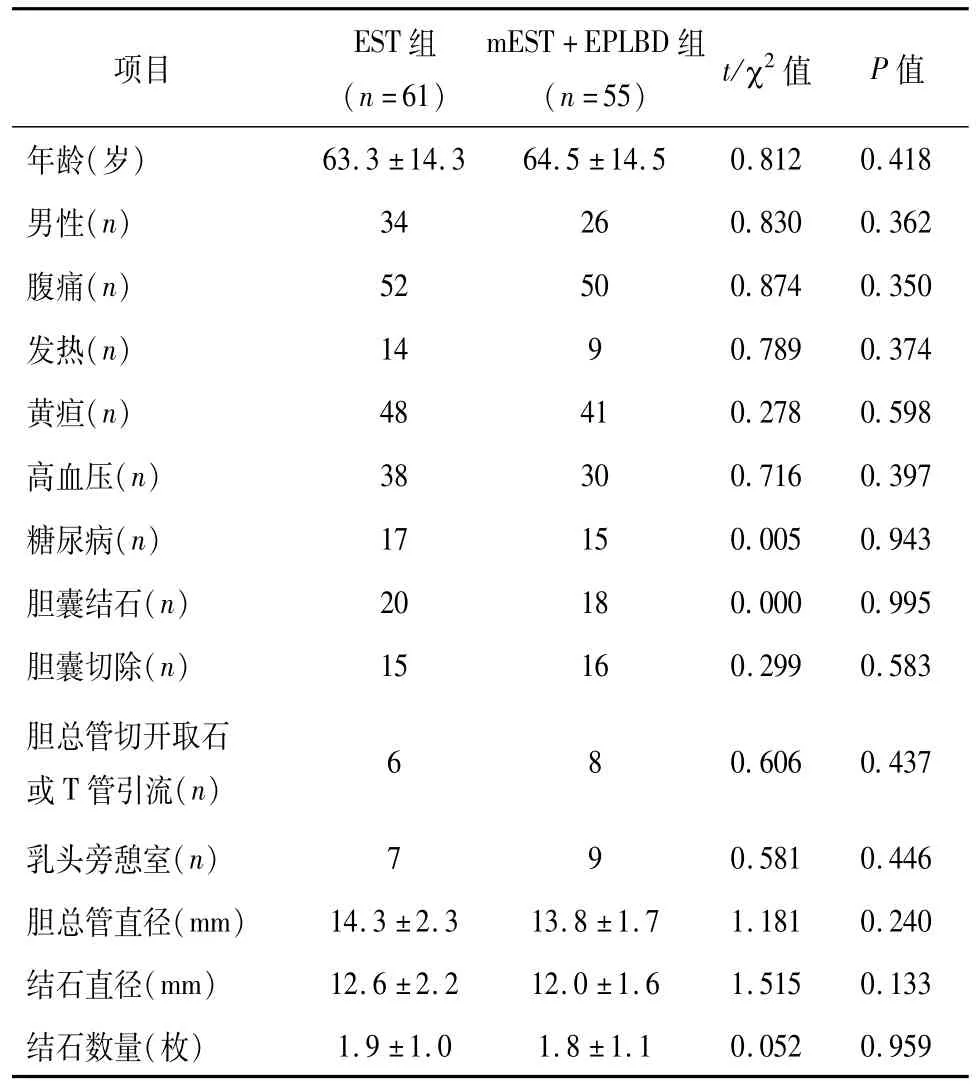
表1 两组一般资料比较
1.2 入选标准
1.2.1 纳入标准 ①年龄≥18周岁;②B超、腹部CT、腹部MRI检查明确胆总管结石的患者;③胆总管结石≥1.0 cm。
1.2.2 排除标准 ①术前急性胰腺炎;②既往有ERCP手术史;③肝内胆管结石;④心肺功能不全、凝血功能障碍。
1.3 器械
Olympus JF260十二指肠镜,ERBE高频电装置,BOSTON拉式切开刀、黄斑马导丝,取石网篮/球囊,机械碎石网篮,鼻胆管等。
1.4 治疗方法
所有患者术前均禁食、禁水8 h以上,术前5 min静脉推注50 mg哌替啶和5 mg地西泮,肌肉注射10 mg山莨菪碱。术中常规检查乳头形态、造影观察结石大小。EST组:采用常规方法切开乳头,不超过缠头皱襞。mEST+EPLBD组:先切开乳头3~5 mm,根据结石情况选择球囊大小,在导丝引导下置入柱状球囊,然后用带有压力表的注射器缓慢施压,透视下观察腰线消失并持续30 s。两组均根据结石情况决定是否需要机械碎石,然后采用取石网篮或球囊进行取石,术后常规留置鼻胆管,置入2~3 d后常规造影复查,有结石残余者再行ERCP取石。
1.5 观察指标
术中记录结石的大小、数量、胆总管直径、取石成功率、取石时间、机械碎石使用率等指标。术后3 h、24 h检测血淀粉酶及血常规。观察近期并发症(术后胰腺炎、出血、穿孔、胆管炎)和远期并发症(反流性胆管炎、结石复发)的发生率。
1.6 随访
随访时间设定为36月。所有患者安排在专科门诊进行随访。结石复发判断依据[5]:ERCP取石后治愈出院≥6个月出现急性胆道症状,B超、CT、MRI、ERCP检查证实为结石复发。
1.7 统计学方法
采用SPSS 18.0统计软件对研究数据进行处理。计量资料以¯±s表示,采用t检验。计数资料以%表示,采用χ2检验。P<0.05差异有统计学意义。
2 结果
2.1 临床治疗效果
EST组和mEST+EPLBD组一次性取石成功率为80.3%和94.5%,差异有统计学意义(P<0.05)。EST组碎石率为21.3%,显著高于mEST+EPLBD组的7.3%,差异有统计学意义(P<0.05)。取石时间mEST+EPLBD组(17.8±4.5)min,少于EST组的(21.6±6.7)min,差异有统计学意义(P<0.05)。两组在整体取石成功率和住院时间方面相似,差异无统计学意义(P>0.05)。见表2。
2.2 术后近期并发症
mEST+EPLBD组术后近期并发症发生率为10.9%,略低于EST组的21.3%,但差异无统计学意义(P>0.05),见表3。
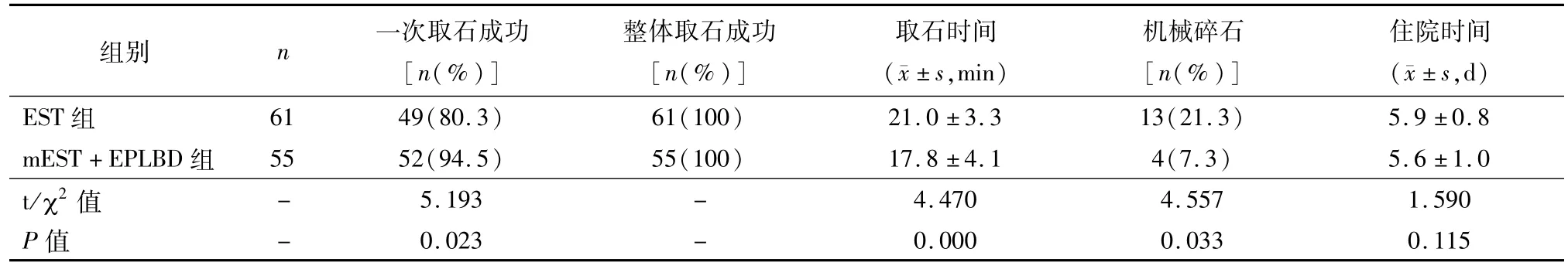
表2 两组治疗情况比较
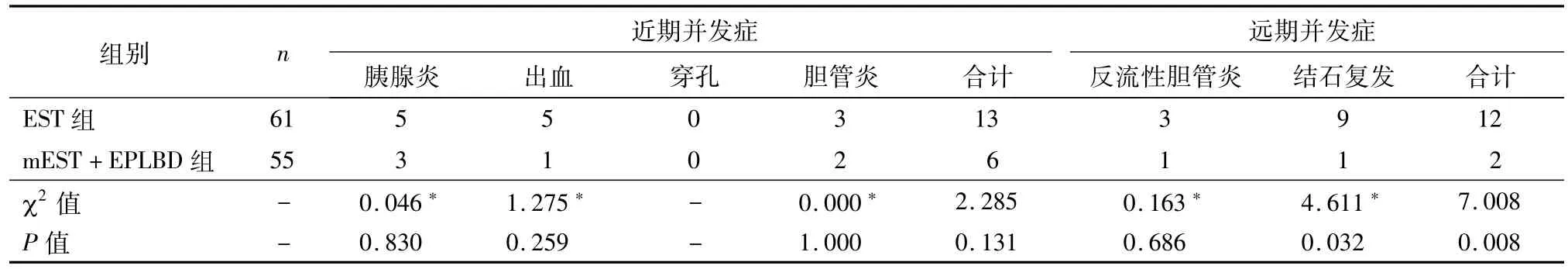
表3 两组近远期并发症比较
2.3 随访及远期并发症
EST组随访时间为12~36月,平均(22.8±5.4)月,mEST+EPLBD组随访时间为12~36月,平均(21.2±5.5)月,两组随访时间比较,差异无统计学意义(P<0.05)。mEST+EPLBD组有1例结石复发,1例反流性胆管炎;EST组有9例出现结石复发,1例反流性胆管炎;在结石复发方面,mEST+EPLBD组显著低于EST组,差异有统计学意义(P<0.05);见表3。结石复发组与未复发组相比较,结石直径≥14 mm、结石数目≥2个、机械碎石和EST是结石复发的危险因素,见表4。
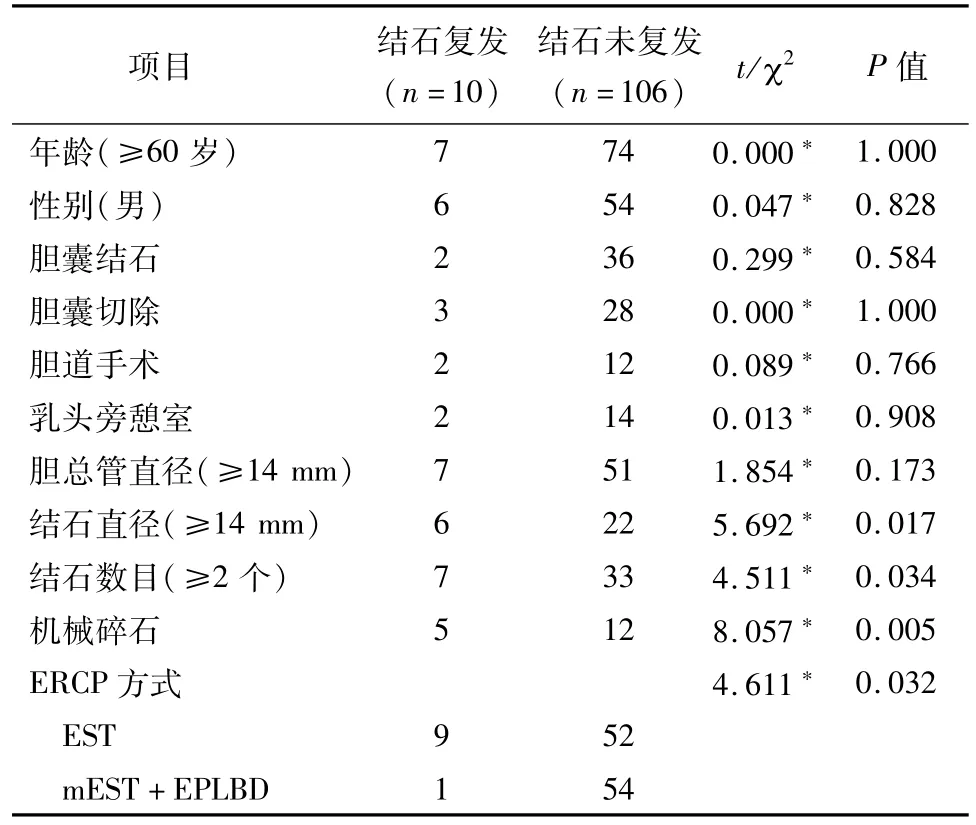
表4 胆总管结石复发因素分析(n)
3 讨论
内镜治疗具有创伤小,恢复快,可重复等特点,不仅在胆总管结石,在急性化脓性胆管炎、感染性休克等情况下也能快速解决问题,而且对高龄患者具有较高安全性[6],因此ERCP取石已经成为全世界公认的治疗胆总管结石的首选治疗手段[7]。
EST技术在胆总管治疗中的应用较为广泛,但是由于对十二指肠乳头括约肌造成永久性破坏,严重影响括约肌功能,而且术后容易引起出血、穿孔等并发症[8]。单纯EST后取石困难需多次使用机械碎石,该碎石网篮套管为金属材质,顺应性差,插入胆道有一定难度,并且需要在X线透视下套取结石,耗时较长。临床研究[9]认为单纯EPBD对于乳头括约肌肌纤维损伤小,但对于十二指肠乳头括约肌扩张程度有效。当结石直径较大时,往往效果并不理想,而且容易增加术后胰腺的发生率,有的甚至高达5%以上[10-11]。而EST后气囊扩张在扩张十二指肠乳头的同时也扩张了胆总管下段胆管括约肌以及狭窄段,通畅了胆道,使得结石完整取出,从而减少操作时间及X线辐射。此外,还可以有效引导扩张朝向胆管括约肌而不是胰管括约肌,降低胰腺炎发生率[12-13]。对于合并憩室旁乳头、扁平乳头以及凝血功能异常患者更显优势[14]。
本研究结果发现,mEST+EPLBD组取石时间为(17.8±4.5)min,机械碎石率为7.3%,EST组取石时间为(21.6±6.7)min,碎石率为21.3%,两组相比较,有显著差异。在取石成功率方面,两组总体取石率相似,但mEST+EPLBD组具有较高的一次取石成功率高(94.5%vs.80.3%)。尽管EST频繁使用机械碎石,但并未增加术后胰腺炎的发生率[15]。
EST发生出血主要与操作技术相关[16],出血概率与切口大小和方向偏差有关。对于大结石,往往需要充分切开,因此导致出血概率增加。本研究中EST组出血发生率为8.2%,较mEST+EPLBD的1.5%高。有学者认为mEST+EPBD能够有效预防术后出血,可能与球囊压迫创面有关[17]。我们在治疗过程中6例患者术中出血,2例给予喷洒去甲肾上腺素,4例给予止血夹处理后出血均停止。乳头过度扩张也会导致胆管撕裂和穿孔发生。因此,术中无论使用多大直径的球囊,必须要强调扩张直径与结石和胆管直径相匹配[18]。我们采用带压力表的注射器,缓慢扩张,随时注意乳头撕裂的程度,因此未有穿孔发生。
近年来,十二指肠乳头括约肌的功能倍受关注,EST破坏了大部分括约肌,容易引起反流性胆管炎,其发生率为1.9%~3.4%。胆总管结石复发概率为4%~24%[19],但结石复发的因素不尽相同。
Paspatis等[20]进行了一项长达4年的前瞻性多中心随机对照研究,发现EPLBD+EST组胆总管结石复发总体风险较低,主要集中在2.5~3.5年之间。我们的研究中也发现,mEST+EPLBD组1例出现结石复发,低于EST组9例,差异有统计学意义。Brough等[21]研究发现,多发结石的成分主要是胆固醇或者混合性,微小结石核心无法通过造影发现,从而导致结石复发。本研究中,结石数目≥2个较单发结石患者更容易复发。对于大结石,机械碎石使用频率会增加,而碎石后出现微小的结石可能成为结石重聚的一个重要因素[22]。我们的研究也证实,结石直径≥14 mm的患者更容易复发。对于这类患者,我们应该使用mEST+EPLBD,尽可能将结石一次性完整取出,减少机械碎石,在ERCP术后还应该进行气囊清理、胆道冲洗、鼻胆管引流等操作来避免复发。
综上所述,我们认为mEST+EPLBD对比EST取石效率高,操作时间短,机械碎石率低,且能够保留部分括约肌功能,有效减少胆汁反流和减少结石的复发,是一种安全、有效的内镜微创治疗手段。

