心律失常引发意识障碍致肩关节后脱位伴骨折1例报道及文献回顾*
马蔓 陈建海 张一翀 张晓萌 王艳华 寇玉辉 饶峰 陈小锋 张殿英
(北京大学人民医院创伤骨科,北京100044)
肩关节后脱位的主要原因是高能量损伤,交通事故、高处坠落等[1]。另外,电击伤、癫痫、药物或酒精戒断症状发作甚至糖尿病低血糖发作也可导致肱骨头后脱位,也有骨囊肿造成病理性骨折合并肩关节后脱位的报道[2-4]。北京大学人民医院创伤骨科于2018年12月收治1例中年男性患者,因可疑心律失常发作引发意识障碍后摔伤,导致肩关节后脱位合并肱骨近端骨折,采用改良McLaughlin手术及切开复位接骨板内固定手术治疗后患侧肩关节结构稳定性及功能得到改善,痊愈出院。
1 临床资料
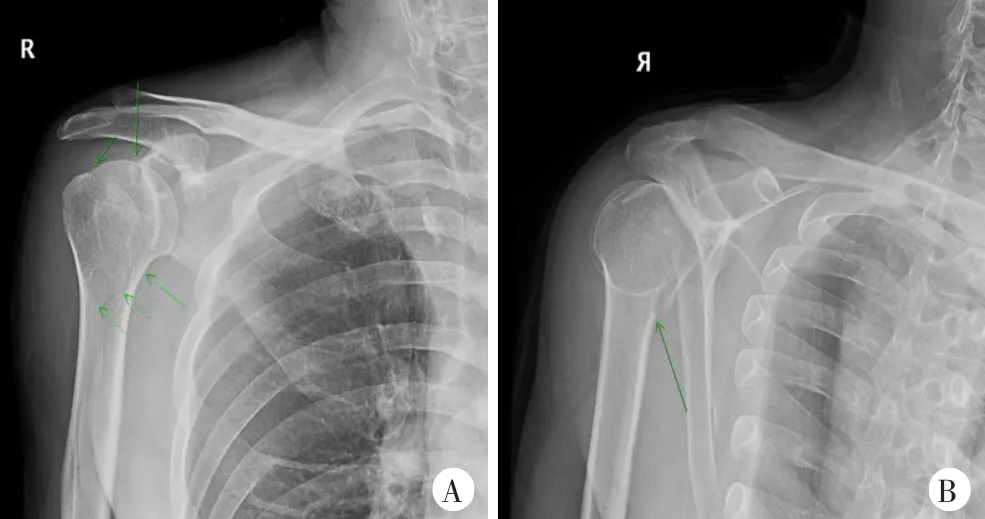
图1右肩关节X线片示右肱骨近端骨折,右肱骨大、小结节可疑骨折
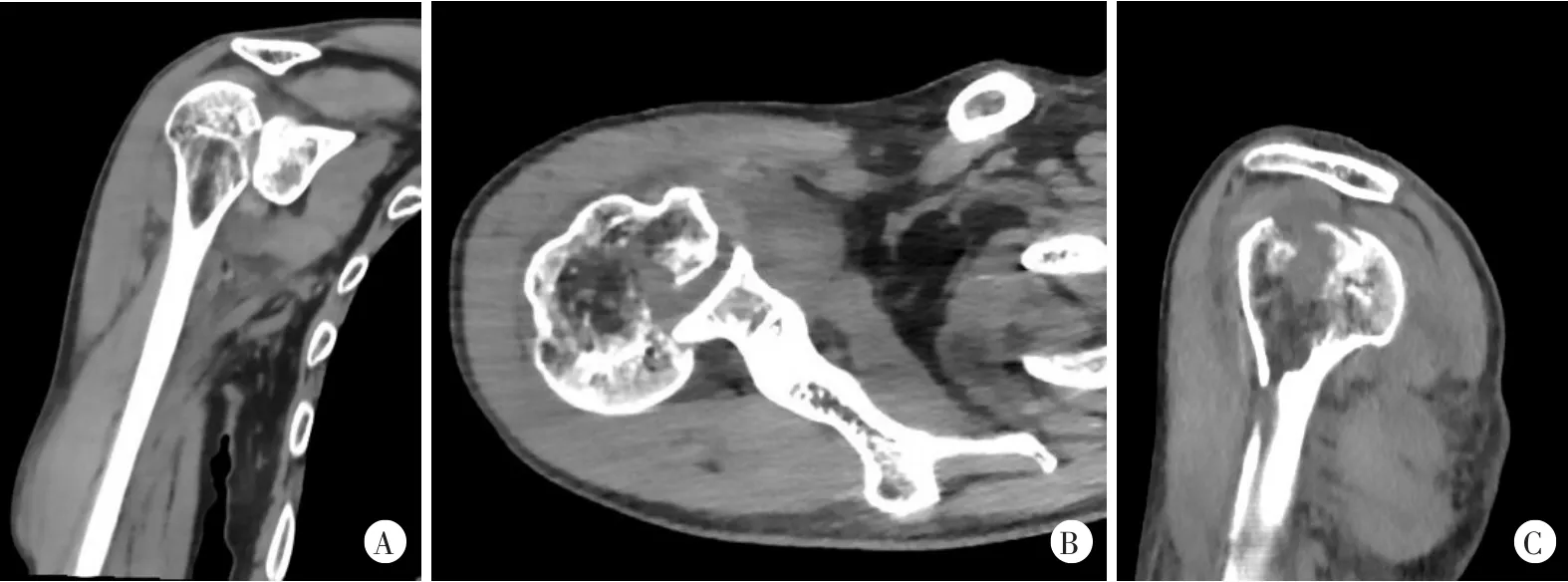
图2右肩关节CT示肱骨头、肱骨外科颈及肱骨大、小结节骨折,右肩关节后脱位,伴周围软组织水肿、关节积液
患者,男,61岁,因“右肩摔伤后疼痛伴活动受限14小时”就诊。患者家属述14 h前患者晚餐后室内行走时无明显诱因摔倒,意识丧失,面部、右肩着地,约1 min内清醒,自觉右肩疼痛伴活动受限,于北京大学人民医院急诊科就诊,行右肩关节前后位及出口位X线检查示“右肱骨近端骨折,右肱骨大、小结节可疑骨折”(图1)并收住院。查体:右肩部肿胀,前方空虚,喙突可触及突出,未见方肩畸形;肩峰后下方饱满,可触及肱骨头,局部压痛显著,右上臂内收、内旋位弹性固定,肩关节外展、外旋活动显著受限;右上肢感觉、血运未见明显异常;鼻部肿胀损伤伴鼻腔出血。患者意识丧失前无头晕、头痛、心悸、胸闷、黑朦等前驱症状,清醒后也无上述不适主诉。入院后患者完善右肩关节CT平扫提示:右肱骨头、外科颈及大、小结节可见骨皮质中断,外科颈处断端未见明显移位,对位对线尚可;肱骨头骨片影凹陷,骨折线累及肩关节面,盂肱关节对位欠佳;骨折部位周围软组织肿胀并密度混杂,右侧肩关节囊内可见片状水样密度影,考虑右肱骨头、肱骨外科颈及肱骨大、小结节骨折,右肩关节后脱位,合并周围软组织水肿、关节积液(图2)。患者既往1年前做饭时出现一过性意识丧失,站立位后倾,过程短暂,持续时间约10 s,清醒后无不适,未就诊或做特殊处理;无糖尿病史、外伤史。头颅CT检查未见颅内出血及梗死;心电图检查示窦性心动过速;24 h动态心电图示全天窦性心律,偶发房性及室性期前收缩;超声心动图检查未见心内结构异常;脑电图检查示正常范围脑电图。化验提示空腹血糖6.52 mmol/L,谷酰胺转移酶1003 U/L,D-二聚体406 ng/ml,其他化验指标未见明显异常。心内科、神经内科及内分泌科会诊后综合考虑患者意识丧失为疑似一过性偶发心律失常所致。专科诊断:①右肱骨近端骨折;②右肩关节后脱位;③反Hill-Sachs损伤。患者术前评估未见明显绝对手术禁忌,于伤后第9天行手术治疗。手术采用患侧胸大肌-三角肌间隙入路,经肩袖间隙进入后探查发现关节盂空虚,肱骨头盂后方脱位,大、小结节骨折并嵌顿于后方关节盂。于肩袖间隙内插入骨撬撬拨复位肱骨头,显露结节间沟并将肱二头肌长头腱于盂上结节止点切断后缝合固定于结节间沟。使用骨刀行小结节截骨,显露肱骨头,见肱骨头关节面塌陷,用骨撬撬拨复位压缩骨质,于小结节接骨面置入1枚缝合锚钉(强生4.5 mm Healix),缝合穿过小结节后打结固定,使小结节内移填充肱骨头缺损部分。将Zimmer Biomet肱骨近端锁定解剖接骨板置入结节间沟后方,接骨板顶点位于大结节顶点下方约8 mm,钻孔、测深后拧入8枚3.5 mm锁定螺钉及1枚3.5 mm皮质骨螺钉固定肱骨外科颈及大结节骨折。4股缝合锚钉尾线连接外排缝合锚钉(强生Versaloc)并置入大结节骨质下方行双排缝合固定。术中被动活动,肩关节稳定、无受限。术中照片见图3。术中透视见骨折复位满意,内固定位置良好,螺钉长度满意(图4)。创面彻底冲洗后止血,于关节腔内留置1枚引流管,关闭胸大肌-三角肌间隙并逐层关闭切口。术后患肢予20°外展外旋位制动。术后复查右肩关节前后位及出口位X线片提示:右肩关节术后改变,局部可见高密度内固定物影,未见明显移位及断裂(图5)。
2 讨论
肩关节后脱位最早由Cooper A在1839年提出[5],临床上较为少见,其发生率约1.1例/10万人[6],占所有肩部损伤的2%~5%[7],男女比例约为2∶1[6],肩关节骨折-后脱位的发生率则更低。肩关节后脱位的初诊漏诊率达60%~79%[8,9],在临床上被称为“诊断陷阱”[10]。本例患者病因较为特殊,结合患者临床情况,考虑疑似一过性心律失常导致意识丧失致摔伤。该损伤的机制通常为患肢位于前屈、内收、内旋时前方遭受轴向暴力[1],而该患者合并鼻部损伤也与这一机制相符。针对此类患者,详细询问病史和既往史、仔细查体并认真分析影像学检查是避免漏诊的主要措施[11]。
肩关节后脱位时常因肱骨头前方的小结节与关节盂后方发生撞击而导致骨折或骨质塌陷缺损,又称反Hill-Sachs损伤[12,13]。Saupe等[14]研究发现急性肩关节后脱位后反Hill-Sachs损伤的发生率达86%。Bock等[15]认为反Hill-Sachs损伤是导致肱骨头复位后不稳定的危险因素之一。因此,肩关节后脱位的主要治疗目的是恢复盂肱关节对位及其稳定性。
肩关节后脱位的治疗方法有保守治疗和手术治疗,目前观点认为应充分依据损伤情况并结合患者需求选择治疗方法[13]。Rouleau等[16]研究认为,当肱骨头关节面<20%时可尝试保守治疗,可通过纵向牵引法[5]、Stimson 法、“杠杆原理”法[17]等手法复位方式恢复盂肱关节对位。本例患者同时合并有肱骨外科颈骨折和大、小结节骨折,采用手法复位势必会加重原有骨折移位,故不考虑上述保守治疗措施。
肩关节后脱位的手术治疗主要分为切开复位和肩关节置换术两大类。肩关节置换术主要用于关节面塌陷缺损较大的后脱位[18,19],一般认为缺损>40%的反Hill-Sachs损伤及陈旧性损伤或合并肱骨头坏死时考虑采用这一方法[20]。
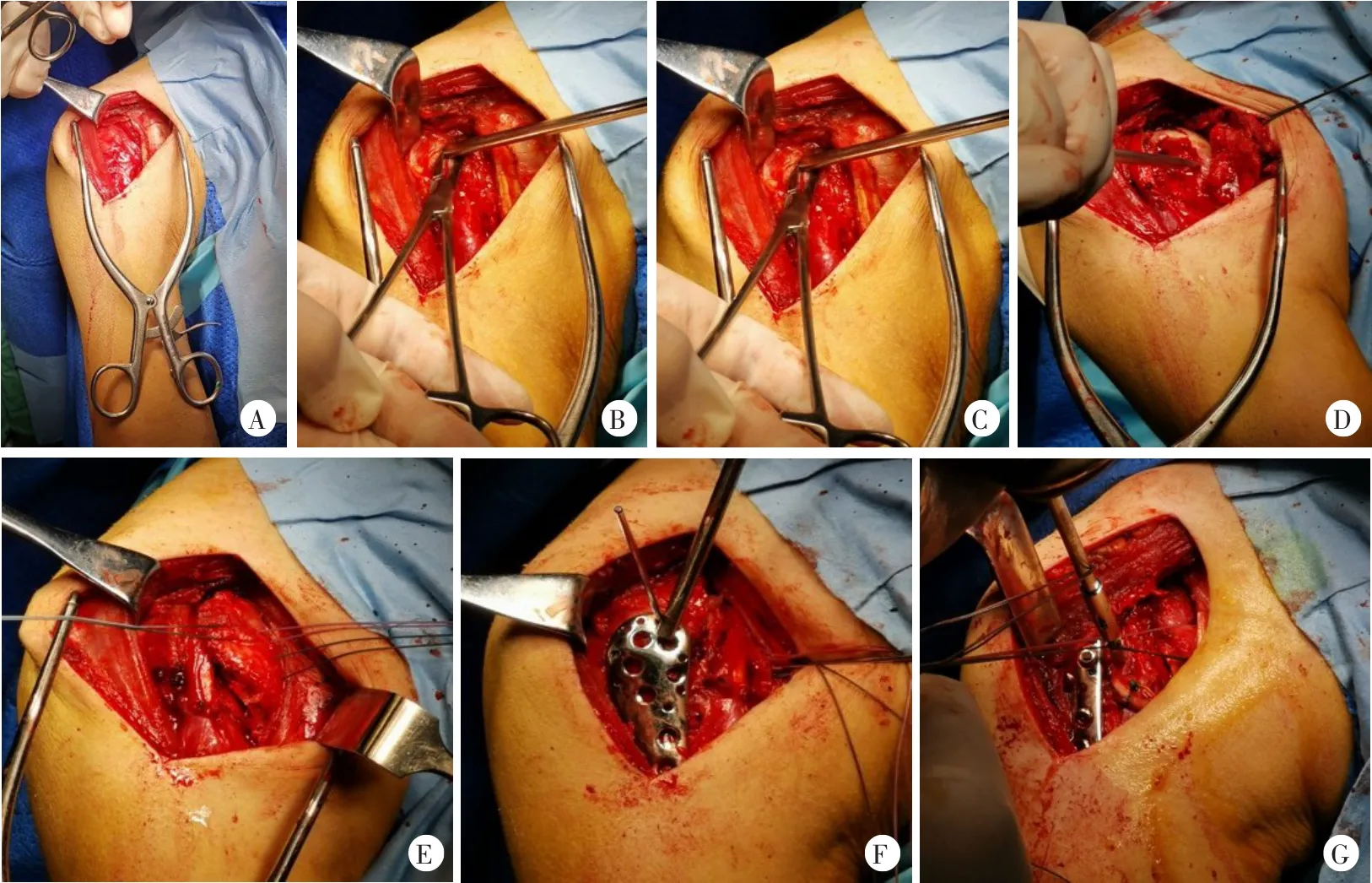
图3手术操作示意图
在小至中等缺损程度中,切开法复位术式种类较多,也最为常用,主要包括肱骨头重建、肱骨旋转截骨、肩胛下肌腱转位等[10,16]。使用同种异体植骨或自体植骨重建肱骨头适用于中等至较大程度塌陷缺损[21],Gerber等[22]报道了4例关节面缺损>40%的患者采用植骨重建肱骨头,并认为同种异体骨植骨重建肱骨头的手术效果与肩胛下肌腱转位相当,但要求肱骨头骨质良好且无骨关节炎。肱骨旋转截骨术是通过对肱骨外科颈进行横形截骨,内旋肱骨干后再采用角接骨板进行内固定,这样确保了肩关节活动时缺损部位始终位于关节盂前方[23]。Ziran等[24]报道了4例患者采用肱骨旋转截骨术治疗合并反Hill-Sachs损伤的急性肩关节锁定后脱位,通过减少肱骨头后倾角使盂肱关节在上臂内旋时仍有良好的关节面对合,并获得了较好的效果;同时他认为这一术式可用于治疗骨质良好的年轻患者,通过提供即刻稳定性来加速康复。但Keppler等[25]发现这一方法存在限制肩关节外旋的缺点。Surin等[26]研究认为肱骨旋转截骨术后的外旋角度丢失严重,可达25%~100%,因此不推荐该方法作为治疗首选。结合本例患者年龄考虑,骨质疏松可能性较大,同时合并肱骨外科颈和大、小结节骨折,采用肱骨头重建或肱骨近端截骨治疗存在风险。
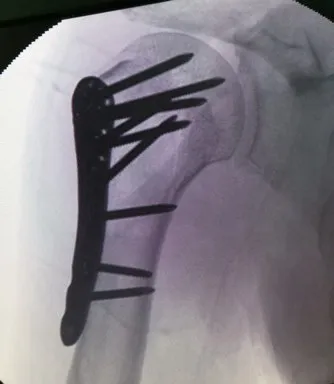
图4术中X线透视
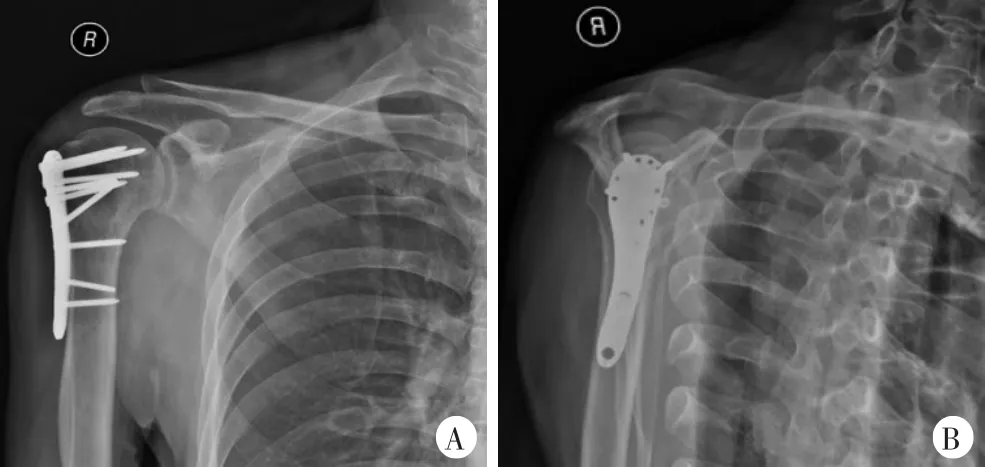
图5术后右肩关节X线片
针对中等程度骨质缺损的患者,McLaughlin[10]提出采用肩胛下肌腱填充肱骨头缺损并以此命名。肩胛下肌是对抗肱骨头后移的主要肌肉[27],通过止点内移来增强肱骨头复位后的稳定性。Hughes和Neer[28]以此为基础提出改良。改良后的术式用于治疗关节面骨质缺损在20%~40%的肩关节后脱位[29]。这一治疗方法将肱骨小结节连同其附着的肩胛下肌同时内移固定,能够获得更好的骨性愈合及稳定性缺损。Spencer等[30]报道了采用改良McLaughlin术式治疗两例关节面骨缺损20%的急性肩关节后脱位患者,取得了良好效果。通过术前CT测量,本例患者肱骨头关节面缺损程度约为20%,术中选择了改良McLaughlin术式,复位肱骨头后行肱骨小结节截骨,采用Healix缝合锚钉及Versaloc外排锚钉双排缝合固定小结节,恢复了盂肱关节对位关系,增强了后方稳定性,同时可获得比腱骨愈合更强的骨性愈合;使用解剖锁定接骨板固定肱骨外科颈及大结节骨折,恢复肱骨近端的结构稳定性,有望获得良好的远期结果。
肩关节后脱位伴骨折目前没有统一的治疗方法。通过分析总结,笔者认为在治疗上应把握好复位固定骨折、纠正关节脱位和维持关节稳定这3个关键,掌握每种术式的适应证及禁忌证并进行合理选择,针对不同病情的患者制定出个体化的治疗方案。

