益肾活血方治疗糖尿病性骨质疏松症的临床研究
肖雪云, 陈汉礼, 许小志
(佛山市中医院三水医院,广东佛山 528100)
糖尿病性骨质疏松症(diabetic osteoporosis,DOP)是糖尿病常见的慢性并发症,流行病学研究表明,与同年龄、同性别的人群相比,糖尿病患者骨质疏松症的发生率明显升高[1]。目前国内数据显示,糖尿病患者骨质疏松症的发病率为50%左右[2]。糖尿病及其所致的代谢紊乱通过不同的环节影响骨代谢的过程,引起骨量减少,骨组织显微结构受损,从而导致骨质疏松症。骨质疏松一旦发生则不可逆转,给患者的生活带来极大的不利影响。本研究采用中药益肾活血方治疗糖尿病性骨质疏松症,取得较为满意的疗效,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组 选取2016年3月~2018年3月在佛山市中医院三水医院骨科及糖尿病专科接受治疗的189例糖尿病性骨质疏松症患者为研究对象。按就诊先后顺序,采用随机数字表将患者随机分为治疗组103例和对照组86例。本研究符合医学伦理要求并获医院伦理委员会审核通过。
1.2 病例选择标准
1.2.1 诊断标准 西医诊断标准:糖尿病诊断参照1997年美国糖尿病协会(ADA)提出的2型糖尿病诊断及分型标准。骨质疏松症诊断标准参照《中国人骨质疏松症诊断标准专家共识(第三稿·2014版)》[3],采用双能X线骨密度测量仪(DXA)测量患者前臂骨密度(BMD)值及其与正常人的BMD值相比所得出的标准差值(T值),以T值<-2.5诊断为骨质疏松症。中医诊断和辨证标准:参照《中药新药临床研究指导原则》[4]中有关“消渴”和“骨痿”的诊断标准,中医证型为肾虚血瘀。
1.2.2 纳入标准 ①符合2型糖尿病及骨质疏松症的中西医诊断标准;②中医辨证为肾虚血瘀;③年龄为50~80岁;④自愿参加本研究并签署知情同意书的患者。
1.2.3 排除标准 ①患有强直性脊柱炎、类风湿关节炎、原发性甲状腺或甲状旁腺功能亢进、胃切除、肝病、肾功能不全等影响骨代谢疾病的患者;②治疗期间服用糖皮质激素、雌激素、噻嗪类利尿等药物的患者;③妊娠期或哺乳期的患者。
1.3 治疗方法 2组患者均在原常规降糖治疗的基础上,服用维D钙咀嚼片(美国安士制药有限公司,批准文号:国药准字J20140154),每次2粒,每日1次;阿法骨化醇软胶囊(南通华山药业有限公司,批准文号:国药准字H20000065),每次0.5 μg,每日1次。治疗组同时给予口服益肾活血方颗粒剂(广东一方制药有限公司生产),益肾活血方的基本药物组成如下:熟地黄25 g、山萸肉15 g、淫羊藿20 g、补骨脂15 g、鹿角胶10 g、山药15 g、茯苓10 g,三七10 g、丹参20 g、川牛膝15 g,上药每日2次,开水冲服。3个月为1个疗程,连续治疗2个疗程。治疗过程中,根据患者血糖情况调整降糖治疗方案,使空腹血糖控制为≤7.8 mmol/L,餐后2 h血糖控制为≤10.0 mmol/L,糖化血红蛋白≤7%。
1.4 观察指标及疗效评价
1.4.1 疗效评价标准 参照《中药新药临床研究指导原则》[4]中有关标准。显效:腰背疼痛、胫膝酸软、口干、多尿等症状基本消失或总积分下降≥2/3;有效:腰背疼痛、胫膝酸软、口干、多尿等症状减轻或总积分下降≥1/3;无效:腰背疼痛、胫膝酸软、口干、多尿等症状无明显改善或总积分<1/3。总有效率=(显效例数+有效例数)/总例数×100%。
1.4.2 BMD检测 分别于治疗前和治疗结束时各进行1次BMD测定。采用韩国生产的OsteoSys EXA-3000双光子能量骨密度检测仪进行前臂BMD测定(单位:g/cm2)。
1.4.3 空腹血糖(FBG)和糖化血红蛋白(HbA1c)测定 分别于治疗前和治疗结束时采集早晨空腹静脉血,FBG在日立Hitachi 7180全自动生化分析仪上进行检测,HbA1c在MQ-2000PT糖化血红蛋白分析仪上进行检测。
1.5 统计方法 采用SPSS 13.0统计软件进行数据的统计分析处理。计量资料数据用均数±标准差(-x±s)表示,组间比较采用独立样本t检验,组内治疗前后比较采用配对t检验;计数资料采用率或构成比表示,组间比较采用χ2检验,等级资料组间比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基线资料比较 治疗组103例患者中,男46例,女57例;年龄50~80岁,平均年龄(64.29±6.495)岁;平均病程(7.3±3.5)年。对照组86例患者中,男38例,女48例;年龄50~80岁,平均年龄(64.43±6.252)岁;平均病程(7.4±2.7)年。2组患者的性别、年龄、病程等基线资料比较(秩和检验),差异均无统计学意义(P>0.05),具有可比性。
2.2 2组患者临床疗效比较 表1结果显示:治疗2个疗程后,治疗组的总有效率为85.4%,对照组为73.3%,治疗组的疗效明显优于对照组,差异有统计学意义(P<0.05)。
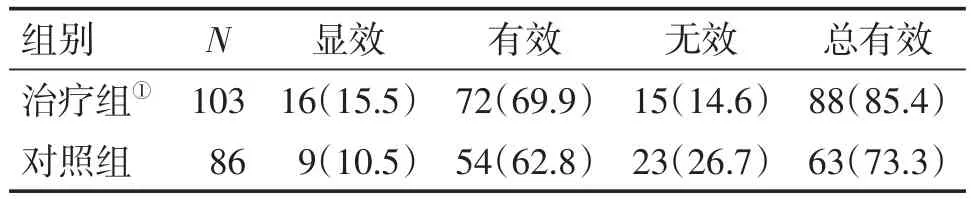
表1 2组患者临床疗效比较Table 1 Comparison of clinical efficacy in the two groups n(p/%)
2.3 2组患者治疗前后BMD值比较 表2结果显示:治疗前,2组患者BMD值比较,差异无统计学意义(P>0.05);治疗后,2组患者BMD值均较治疗前明显升高(P<0.05),且治疗组对BMD值的升高作用明显优于对照组,差异有统计学意义(P<0.05)。

表2 2组患者治疗前后BMD值比较Table 2 Comparison of BMD in the two groups before and after treatment[-x±s,ρA/(g·cm-2)]
2.4 2组患者治疗前后FBG和HbA1c水平比较 表3结果显示:治疗前,2组患者的FBG和HbA1c水平比较,差异均无统计学意义(P>0.05);治疗后,2组患者的FBG和HbA1c水平均较治疗前有降低的趋势,但差异均无统计学意义(P>0.05),治疗后组间比较,差异也均无统计学意义(P>0.05)。
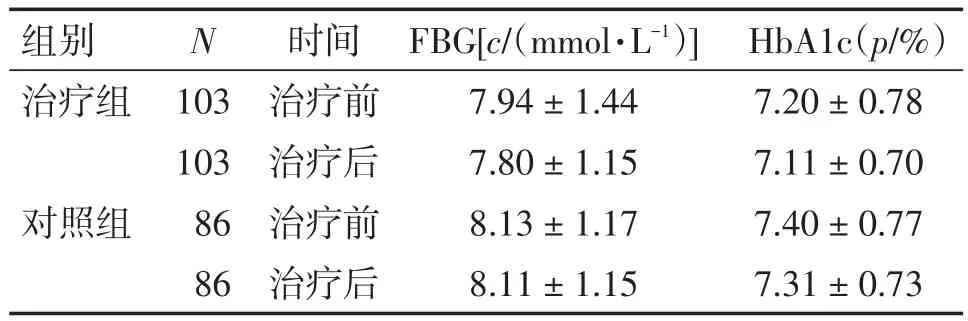
表3 2组患者治疗前后FBG和HbA1c水平比较Table 3 Comparison of FBG and HbA1c levels in the two groups before and after treatment (-x±s)
3 讨论
糖尿病属于中医学“消渴”范畴,骨质疏松症属于中医学“骨痿”范畴。消渴病基本病机为阴虚燥热,但日久阴损及阳,可以阴阳两虚甚至以阳虚为主,以肾虚为病机关键。《内经》言:“肾脆,善病消瘅”,中医认为,“肾藏精,精生髓,髓养骨”,骨的生长、发育和滋润、濡养均有赖于肾中精气。肾中精气充盈,则能充养骨髓,肾中精气不足,无以滋养骨髓,则髓不足而骨不强,导致骨枯而髓减,发为骨痿[5]。可见,糖尿病性骨质疏松症的发生多责之于肾,病久肾阴阳两虚,则气血运行不畅,停而成瘀,在虚的基础上形成标实证——血瘀。肾虚血瘀是消渴的主要证型之一,更是消渴并发骨痿的常见证型[6]。
本研究从糖尿病性骨质疏松症肾虚血瘀的病变机理入手,以滋阴补肾、活血通络的益肾活血方治疗。方中熟地黄、山萸肉滋补肾阴,淫羊藿、补骨脂补肾温阳,鹿角胶既可补阳,兼能益阴,山药、茯苓益气健脾祛湿,川牛膝补肝肾、强筋骨、活血通经,三七、丹参活血通络,全方合用,共奏益肾强骨、活血通络之功效。有研究[6]发现,补肾活血中药能调节下丘脑—垂体—靶腺轴的功能,通过调节体内性激素水平和钙磷代谢,调节成骨细胞和破骨细胞,从而促进骨形成,抑制骨吸收,增加骨矿物质含量,控制骨质疏松的发展,延缓骨骼的退行性变化。因此,应用中药治疗骨质疏松症不仅可以少用或不用激素类药物,还可提高人体整体功能,缓解骨质疏松症导致的腰背痛、全身骨痛、乏力等临床症状,又可提高体内激素水平,降低骨钙的丢失[7]。
本研究从糖尿病性骨质疏松症中医主要病因病机入手,结合现代医学对糖尿病性骨质疏松症已有的研究成果,采用在西医常规治疗的基础上结合中药益肾活血方的中西医综合治疗,取得了较为满意的疗效,能明显改善患者临床症状,并有助于降低FBG及HbA1c水平,增加骨密度,但中药的有效成分及其具体的作用机理尚不明确,需要进一步深入研究。

