2型糖尿病合并高血压患者的临床特点
程欣,钱敏伟,邹晓鸣,陆晓濛,叶山东
[1.江苏无锡市惠山区中医医院内分泌科,无锡 214000;2.中国科技大学附属第一医院(安徽省立医院)内分泌科]
近年来,随着人们生活水平的不断提高,2型糖尿病和高血压的患病率日益增加,成为威胁人类健康的两大类慢性非传染性疾病。研究[1]显示:糖尿病可促进高血压的发生,且高血压人群也更易患2型糖尿病。若糖尿病和高血压合并发生,对患者靶器官的危害更大,致使心脑血管疾病的发病率及死亡率大大增加[2],因此,2型糖尿病合并高血压的预防和控制显得尤为重要。本文对205例2型糖尿病患者进行调查分析,旨在探讨2型糖尿病患者合并高血压的患病情况和发病的危险因素,从而为临床医师更好的预防和治疗2型糖尿病合并高血压提供依据。
1 对象和方法
1.1 研究对象 选择2016年11月至2018年5月份无锡市惠山区中医医院内分泌科收治的205例2型糖尿病患者作为入选对象,根据既往有无高血压病史将患者分为高血压组(A组)和非高血压组(B组)。高血压组患者共102例,男53例,女49例,年龄范围41~84岁,年龄(62.5±9.4)岁;非高血压组患者共103例,男53例,女50例,年龄范围34~87岁,年龄(55.1±12.3)岁;所有样本入选本研究,均符合伦理委员会基本要求,本研究方案经无锡市惠山区中医医院伦理委员会批准,患者均签署知情同意书。
1.2 纳入与排除标准 入选对象均符合1999年WHO糖尿病的诊断标准。高血压诊断标准参照《中国高血压防治指南2010》[3]中提出的诊断标准。排除标准:所有患者均排除同时合并急性重症感染、严重心、肺、肝、肾功能不全、恶性肿瘤及其他慢性消耗性疾病。
1.3 研究方法 入选对象均详细询问病史,测定身高,体质量,计算体质指数(BMI),受试前当晚禁食8 h,次日清晨抽空腹血行空腹血糖、糖化血红蛋白、血肌酐、血尿酸、血胆固醇、血三酰甘油、血高密度脂蛋白胆固醇及低高密度脂蛋白胆固醇等水平测定,同时留取晨尿行尿白蛋白肌酐比值(ACR)检查,进食2 h后行餐后2 h静脉血糖测定。生化指标测量仪器为日本东芝120全自动生化分析仪,血糖测定方法为葡萄糖氧化酶法;糖化血红蛋白(HbA1c)测定方法采用高效液相色谱法。
1.4 统计学处理 应用SPSS 22.0软件建立数据库并进行数据处理分析,计量资料符合正态性检验的采用t检验,计数资料描述采用率(%)和比值比,统计推断采用卡方检验。对2型糖尿病合并高血压的危险因素,建立logistic回归统计模型。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 在本研究中,2型糖尿病合并高血压患者102例,其中未接受治疗者12例,治疗率为88.2%;在接受治疗的90例患者中,30例血压达标,达标率为33.3%;降压药物使用情况:血管紧张素受体阻滞剂(ARB) 和血管紧张素酶抑制剂(ACEI)使用频次较高,共63人次,其次分别为钙离子阻滞剂45人次,利尿剂20人次,β受体阻滞剂8人次,α受体阻滞剂8人次;从用药组合来看,单一药物治疗39例,联合药物治疗51例(包括复方制剂治疗)。
2.2 两组人群一般临床资料比较(单因素分析) A组的年龄、病程、收缩压、舒张压、BMI、空腹血糖(FBG)、餐后血糖(PBG)、HbA1c、血尿酸(UA)及ACR的阳性率明显高于B组,高密度脂蛋白胆固醇(HDL-C)水平显著低于B组。见表1。

表1 两组患者临床资料比较
注:BMI为体质指数;FBG为空腹血糖;PBG为餐后血糖;HbA1c为糖化血红蛋白;TG为三酰甘油;TC为总胆固醇;HDL-C为高密度脂蛋白胆固醇;LDL-C为低密度脂蛋白胆固醇;SUA为血尿酸;ACR为尿白蛋白肌酐比值;下表同
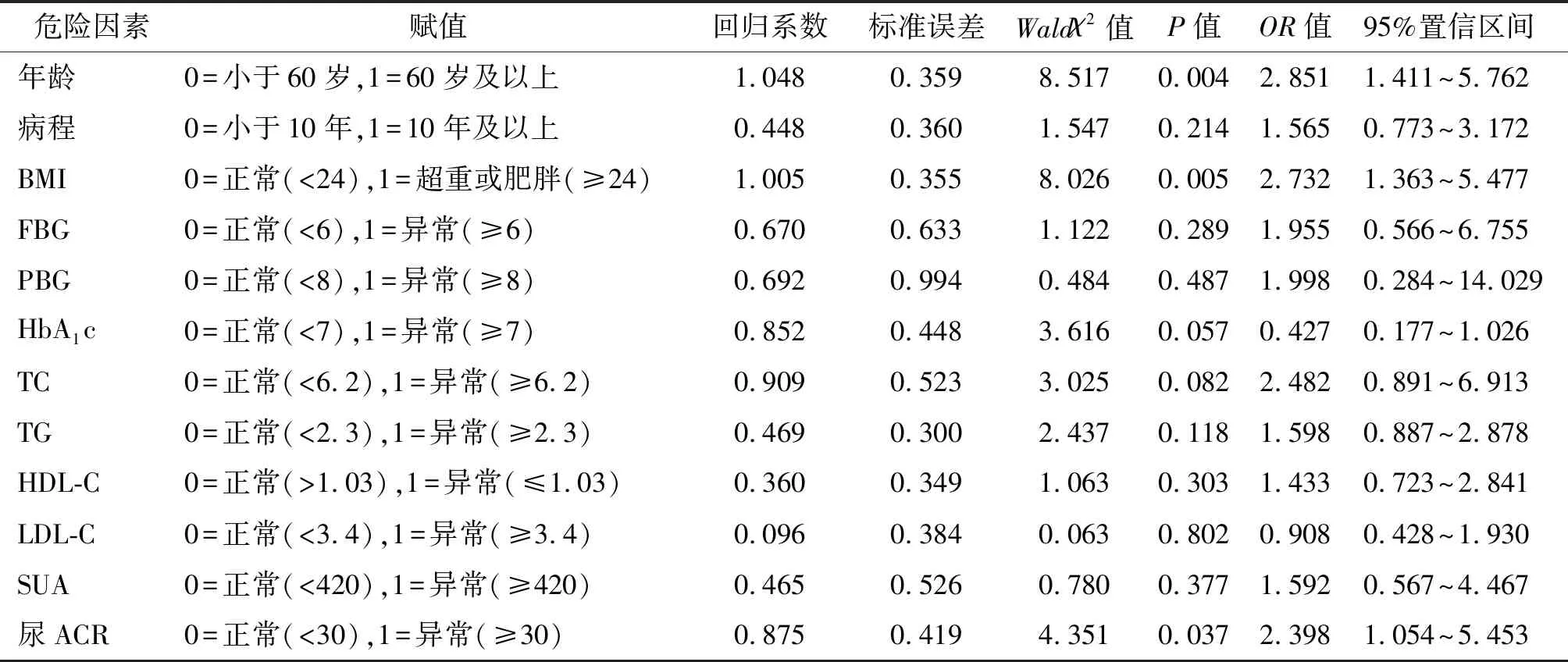
表2 2型糖尿病合并高血压的危险因素
2.3 多因素logistic回归分析 以是否合并高血压为因变量(赋值:1=合并高血压,0=否),以前述单因素分析中呈现显著的指标,并会同临床和统计专家进行适当删减,纳入年龄、糖尿病病程、BMI、FBG、PBG、HbA1c、三酰甘油(TG)、总胆固醇(TC)、HDL-C、LDL-C、血UA和尿ACR等为自变量,建立多因素logistic回归模型。将多变量分类转换为哑变量,运算方法采用Enter法,检验水准为:α入=0.05,回归结果:仅有年龄、BMI及尿ACR被保留入回归模型,OR>1,P<0.05。提示:年龄(≥60岁)、BMI(超重和肥胖)、及尿微量白蛋白异常为2型糖尿病合并高血压的危险因素。见表2。
3 讨论
临床工作中,2型糖尿病合并高血压较为常见。研究报道2型糖尿病合并高血压疾病的发生率较普通人群患高血压的概率明显上升[4]。国外有关资料[5]显示:糖尿病患者中,高血压比例为40.0%~80.0%;我国的报道为28.4%~48.1%[6]。本次调查结果显示2型糖尿病患者合并高血压的比例为49.8%,与上述国内研究结果基本一致。根据2017版《中国2型糖尿病防治指南》中2型糖尿病的综合控制目标,<130/80 mm Hg为血压达标,本研究中,2型糖尿病合并高血压患者102例,其中未接受治疗者12例,治疗率为88.2%;在接受治疗的90例患者中,达标率仅为33.3%,提示2型糖尿病合并高血压的患者血压控制不理想,总体达标率较低。从统计的降压药物使用数据来看,ARB和ACEI约占70%,其次分别为钙离子阻滞剂(50%),利尿剂(22.2%),β受体阻滞剂(8.8%),α受体阻滞剂(8.8%);从用药组合来看,单一药物治疗39人,联合药物治疗51人(包括复方制剂治疗),最常见的药物组合为血管紧张素受体阻滞剂和钙离子阻滞剂的联用。对于糖尿病合并高血压的患者而言,指南推荐以ACEI或ARB为基础的联合降压方案,可联合使用钙离子阻滞剂、小剂量利尿剂、选择性β受体阻滞剂,本次调查结果说明临床医师在降压药物种类的选择上总体较为合理,但是在无明确禁忌证的情况下,作为糖尿病患者降压首选用药的ACEI类和ARB类药物的比例应进一步提高。
相关研究证实,血压水平与血糖水平密切相关[7],2型糖尿病患者长期高血糖状态,体内的糖基化终末产物会增加胶原交联,使管壁纤维化增加,血管僵硬,最终导致高血压病的发生[8]。本研究中,2型糖尿病合并高血压组无论是血糖水平还是血压水平,均明显高出单纯糖尿病组,差异有统计学意义(P<0.05),亦证实了上述观点。另国外学者[9]研究还发现,若对糖尿病合并高血压的患者监测并严格控制血压可使任何糖尿病相关的终点事件发生率至少降低20%,而强化血糖对终点事件发生率并没有显著降低,由此提示对于该类人群,控制血压在某种程度上可能比控制血糖更为重要。
目前流行病学和临床研究结果显示,尿酸水平的升高与高血压[10-11]及心血管疾病密切相关,且是上述疾病发生或者死亡的独立高危因素;同时血尿酸水平也与糖尿病微血管病变有关[12]。本研究结果显示,在两组人群对比分析中,2型糖尿病合并高血压组的血尿酸及尿ACR的阳性率均明显高于单纯糖尿病组,与文献报告一致。因此2型糖尿病患者应注意定期监测血尿酸水平,对同时合并高尿酸血症者要积极降尿酸治疗,以便早期防治糖尿病血管并发症。
另外,有国内学者报道[13]: 血脂异常和高血压存在着密切的联系。高血压患者多伴有血脂异常,且以三酰甘油升高最为明显;同时高三酰甘油血症是2型糖尿病中最常见的血脂异常,而在本研究中,两组间脂代谢差异总体不明显,考虑可能和入选的部分患者院外服用调脂药物,一定程度上干扰了血脂的真实水平有关。
高血压和糖尿病是导致尿微量蛋白的主要原因[14],当糖尿病合并高血压时,尿微量白蛋白异常的发生率更高。本研究中多因素logistic回归分析亦支持尿微量蛋白是糖尿病合并高血压的危险因素,其原因可能为伴有尿微量蛋白的糖尿病患者血管内皮功能损害更明显,血浆白蛋白更易通过受损的内皮细胞渗透到内膜下,从而加速动脉硬化的发生[15]。因此2型糖尿病患者一旦出现尿微量蛋白,临床医师需警惕其并发高血压的风险加大,应密切监测其血压变化,做到早发现,早治疗。
有文献报道: BMI和年龄≥60岁是2型糖尿病合并高血压的独立危险因素[16]。肥胖作为全球性的健康问题,已被确定为糖尿病和高血压的独立性危险因素[5]。年龄增加为不可抗拒因素,年龄越大患者合并高血压概率增高[13]。本研究结果与之总体一致。
综上所述,2型糖尿病患者高血压发生率高,与高龄、超重和肥胖及尿微量蛋白有关,且高血压控制率较低。2型糖尿病患者不仅要积极控制血糖,同时还要加强血压的管理,以便更好地防治糖尿病慢性血管并发症。

