气管抽吸标本微生物检测在预测新生儿呼吸机相关性肺炎中的作用分析
呼吸机相关性肺炎是临床上较为常见并发症之一,具有较高的发生率,同时也是一种医院获得性感染疾病,该病的发生是由机械通气48 h后至拔管后48 h内所引起的一种肺炎,若不及时进行有效治疗能够导致新生儿死亡,为此临床上需格外注意[1-2];我院为了探讨气管抽吸标本微生物检测在预测新生儿呼吸机相关性肺炎中的作用,选取92例重症监护病房患儿作为研究对象,见正文描述。
1 资料与方法
1.1 临床资料
选取2016年6月—2018年10月收治的92例重症监护病房患儿作为研究对象,按照是否感染呼吸机相关性肺炎分为观察组(符合呼吸机相关性肺炎诊断标准)与对照组(不符合呼吸机相关性肺炎诊断标准),每组各46例;其中,男性患儿共42例、女性患儿共50例;胎龄范围26~42周,平均胎龄为(33.45±1.05)周;体质量范围852~2 753 g,平均体质量(1 802.51±15.23)g。
1.2 方法
在无菌条件下通过气管插管将呼吸道分泌物取出或通过更换气管插管时收集导管末端的分泌物,随后进行细胞培养,即将标本接种在平板上培养,培养过程中筛选生长良好可凝致病菌接种在细菌鉴定板上进行微生物鉴别。
1.3 观察指标
观察及评估两组患儿的病原微生物检出率、重症监护病房住院时间、总住院时间、病死率。
1.4 统计学分析
选择SPSS 21.0软件对数据进行分析处理,计量资料以(均数±标准差)表示,采用t检验;计数资料以(n,%)表示,采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 一般资料
两组患儿在性别、入院体温、白细胞计数、CRP、PCT、ALT对比(P>0.05);两组患儿在胎龄、出生体质量、机械通气时间对比(P<0.05),见表1。
2.2 病原微生物检出率分布
观察组中革兰阴性菌以鲍曼不动杆菌占比最高,革兰阳性菌中以金黄色葡萄球菌占比最高,真菌中以白假丝酵母菌占比最高,见表2。
2.3 重症监护病房住院时间、总住院时间、病死率观察
观察组重症监护病房住院时间、总住院时间长于对照组,而病死率高于对照组(P<0.05),见表3。
3 讨论
目前临床上尚未明确呼吸机相关性肺炎发病机制,仅认为与呼吸机相关性肺炎的微生物具有密切相关联系,按照微生物的类型可分为两种,即为内源性与外源性[3-5];一旦新生儿实施气管插管,则会在一定程度上损伤黏膜纤毛清除功能,继而导致内源性或外源性微生物定植在呼吸道内,最终引起呼吸机相关肺炎;其中外源性微生物来自医务人员手部污染、抽吸装置污染、加湿器污染等,针对以上情况的发生临床上需做好消毒及灭菌工作,尽可能的避免外源性微生物的出现,对降低呼吸机相关性肺炎发生率具有积极作用[6-8]。
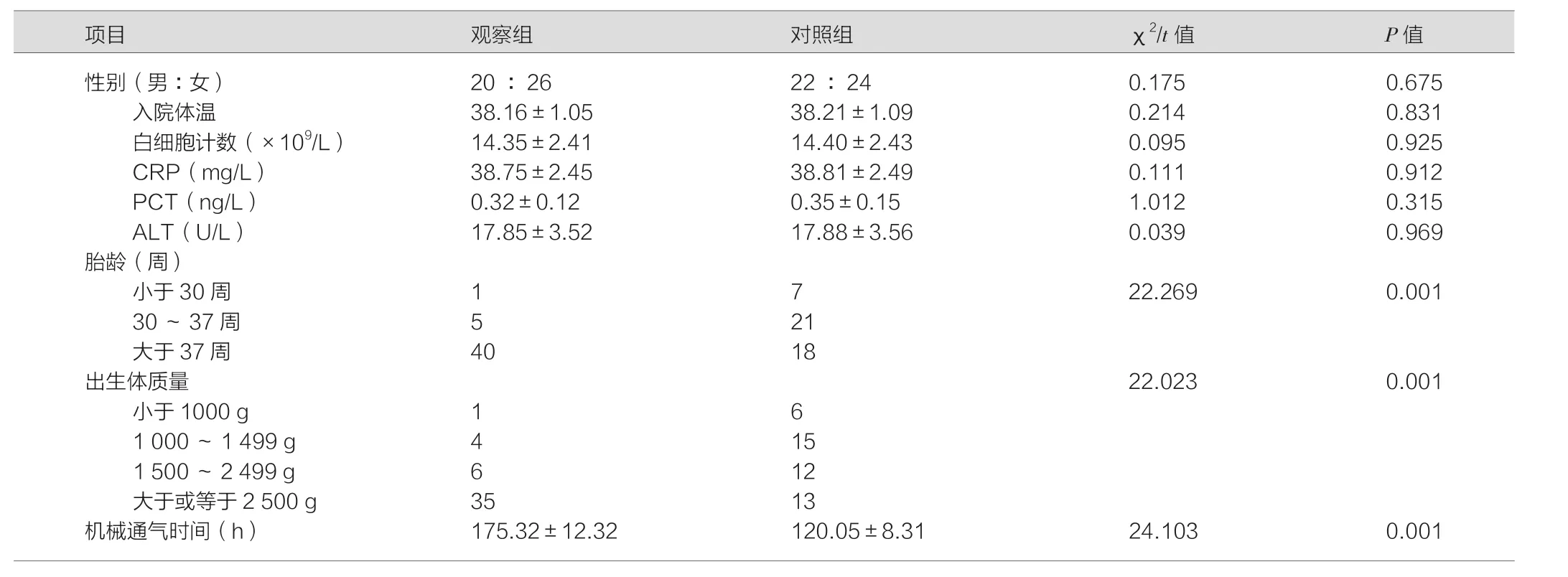
表1 两组一般资料比较
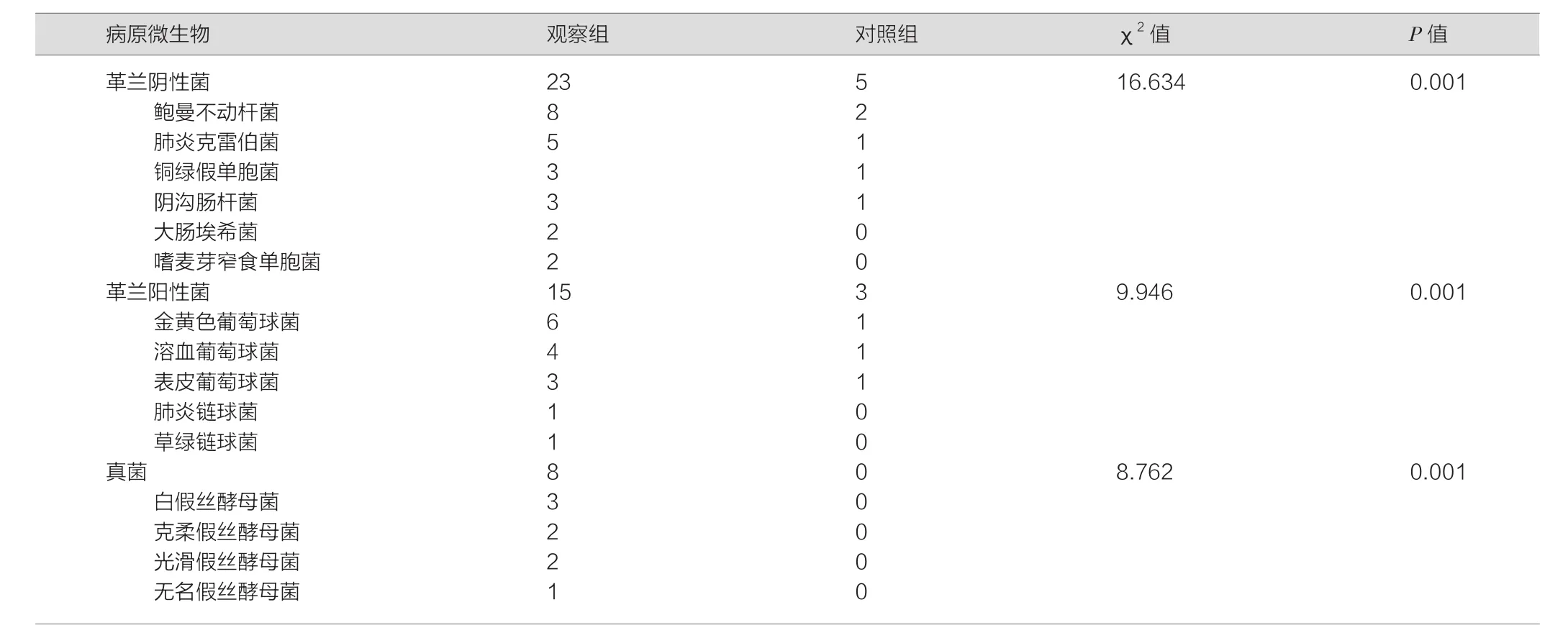
表2 两组患儿的病原微生物检出率分布(例)

表3 两组重症监护病房住院时间、总住院时间、病死率观察
曾有学者研究表明:新生儿出生体重过轻、机械通气时间延长等因素均会在一定程度上增加呼吸机相关性肺炎发生率,即是因为低出生体重的新生儿免疫系统不完善,无法抵抗来自外界的病原微生物,加上机械通气时间的延长,能够进一步增加院内感染几率[9-11];于本次研究结果中可看出观察组与对照组在胎龄、出生体质量、机械通气时间等因素对比(P<0.05);与赵晓红等[12]学者研究结果一致,即对照组与VAP组的胎龄、出生体质量、机械通气时间对比(P<0.05),由此说明以上因素是引起呼吸机相关性肺炎发生的危险因素之一;且经气管抽吸标本微生物检测可发现呼吸机相关性肺炎患儿病原微生物中以革兰氏阴性菌(鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单胞菌)为主,其次为革兰氏阳性菌(金黄色葡萄球菌、溶血葡萄球菌、表皮葡萄球菌),受经机械通气的影响可进一步加快消化道或上呼吸道定植菌进入肺部组织速度,最后引起呼吸机相关性肺炎疾病。
综上所述,气管抽吸标本微生物检测用于预测新生儿是否患有呼吸机相关性肺炎具有较高的临床价值,通过对病原微生物的检出,及时为临床诊治提供客观依据。

