A 群链球菌热灌注治疗对经尿道电切术后高危型腺性膀胱炎患者排尿功能的影响
叶燕乐 陈清霞 黄志扬 张文彬 郑志雄
腺性膀胱炎是一种膀胱黏膜增生性和(或)化生性病变,临床表现常为非特异性,因此易被误诊为尿道综合征,且治疗后极易复发。有癌变倾向的腺性膀胱炎被称为高危型腺性膀胱炎,又称为难治性腺性膀胱炎[1,2]。目前经尿道膀胱电切术、激光疗法、药物灌注等均为临床治疗腺性膀胱炎的常用方法,均可控制病情发展,但目前临床对经尿道膀胱肿瘤电切术(TURBT)后是否行膀胱热灌注治疗仍存在争议[3,4]。本研究重点探讨TURBT 术后高危型腺性膀胱炎进行A 群链球菌热灌注治疗的疗效,现报道如下。
1 材料与方法
1.1 一般资料选取2015年1月~2016年12月在我院治疗的40例高危型腺性膀胱炎患者为研究对象,均有尿频、尿急、尿痛等临床表现,其中10例有膀胱区疼痛,5例镜下可见血尿,6例排尿困难,2例有间歇性肉眼血尿;病变位于膀胱三角区35例,超出膀胱三角区5例。纳入标准:术后病理确诊为高危型腺性膀胱炎者;无青霉素过敏史者;无严重心肺疾病者;所有纳入患者及家属均知情同意。排除标准:有难以控制的泌尿系统感染及全身感染者;合并肝肾功能异常者;妊娠及哺乳期妇女;伴有其他肿瘤者等。将入选患者随机分为试验组和对照组,各20例,试验组男7例,女13例;年龄25~70岁,平均(45.24±3.12)岁;病程3~18个月,平均(5.36±2.31)个月;对照组男5例,女15例;年龄27~73岁,平均(44.31±3.07)岁;病程5~24个月,平均(5.67±2.42)个月。两组患者一般临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究获得我院道德与伦理委员会的批准。
1.2 方法两组均行TURBT,试验组术后给予A 群链球菌治疗,将A 群链球菌5KE 加入3 000ml 0.9%氯化钠注射液进行热灌注治疗,热疗仪为广州宝瑞BR-TRG-Ⅱ型,灌注温度控制在44℃~45℃,循环模式,保留药物2h,留置三腔尿管引流,术后5~7d拔除三腔尿管,1次/周,8次后改为每月热灌注治疗1次,再继续治疗8次。
1.3 观察指标①试验组患者每次膀胱灌注化疗后查尿常规,观察局部及全身不良事件发生情况,包括发热、骨髓抑制、过敏反应、胃肠道反应、头晕头痛、膀胱刺激症状、血尿、化学性膀胱炎、泌尿系感染、尿道狭窄、膀胱挛缩等;每3个月复查一次血常规和肝、肾功能。②分别于术后第1、3、6、9、12个月对两组患者进行膀胱镜检查,并进行膀胱过度活动症评分(OABSS)问卷调查,对有可疑病变的患者进行病理活检,明确有无复发、恶变。③分别于术前及术后第3、6、12个月检测并比较两组患者的排尿功能。
1.4 统计学方法采用SPSS 19.0 软件对数据进行统计学分析,计量资料以均数±标准差(±s)表示,采用t检验;多组间比较采用重复测量方差分析;计数资料以百分比(%)表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 试验组术后不良事件及发生情况所有患者术后随访12个月以上,试验组患者灌注过程中均无明显全身不良反应,血常规、白细胞、肝肾功能无明显变化,1例在第2次灌注后出现恶心、食欲不振、低热(体温38.3℃)症状,未经干预自然缓解;2例尿常规检查发现白细胞+~++,嘱多喝水,3~5d 后自行缓解,继续行膀胱灌注治疗;所有患者均未出现因尿道狭窄、骨髓抑制、膀胱挛缩等而停止灌注治疗。
2.2 两组术后OABSS 评分比较术后第1~12个月对照组患者OABSS 评分呈现先降低后升高的趋势,试验组患者OABSS 评分逐渐降低(P<0.05)。术后第1、3、6个月时两组OABSS 评分差异无统计学意义(P>0.05),术后第9、12个月试验组患者OABSS评分低于对照组(P<0.05)。见表1。
表1 两组患者术后OABSS 评分变化比较(±s,分)
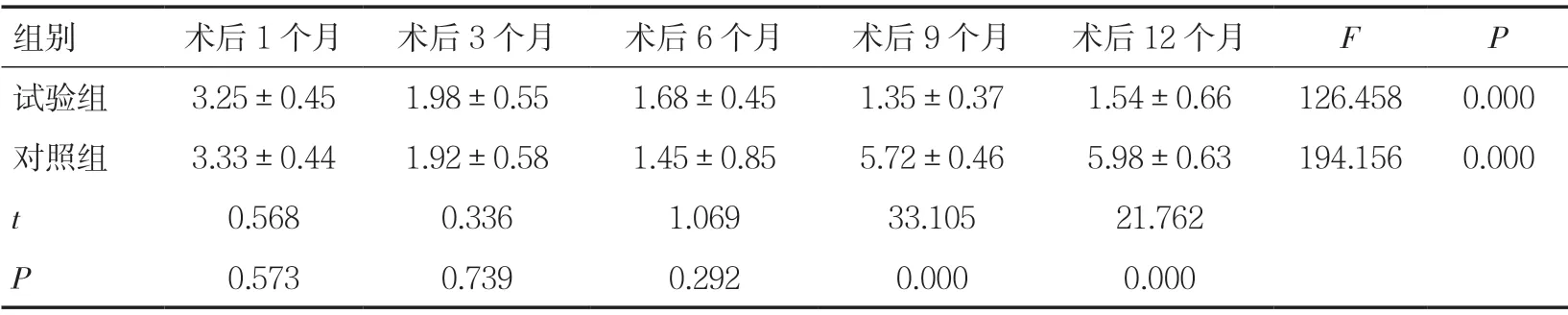
表1 两组患者术后OABSS 评分变化比较(±s,分)
组别术后1个月术后3个月术后6个月术后9个月术后12个月FP试验组3.25±0.451.98±0.551.68±0.451.35±0.371.54±0.66126.4580.000对照组3.33±0.441.92±0.581.45±0.855.72±0.465.98±0.63194.1560.000 t 0.5680.3361.06933.10521.762 P 0.5730.7390.2920.0000.000
2.3 两组术后复发情况比较对照组7例出现腺性膀胱炎复发,发生率为35.0%,其中2例分别在术后第8、9个月时出现排尿困难,予行膀胱镜检查,发现三角区炎性复发堵住尿道内口确认导致排尿困难,5例在术后12个月行膀胱镜检发现复发,其中1例出现左肾中度积水,均再次行TURBT,1例为病变范围比首次TURBT 时更大,病理检测确认为恶性潜能的膀胱尿路上皮肿瘤,其余患者均为腺性膀胱炎。试验组术后12个月1例复发,总复发率低于对照组(χ2=4.725,P=0.030)。见表2。
2.4 两组术后排尿功能变化比较术前两组患者排尿次数、残余尿量及最大尿流率无统计学差异(P>0.05);从术前至术后12个月,两组排尿次数、残余尿量逐渐减少,最大尿流率逐渐升高(P<0.05);且与对照组比较,术后第3、6、12个月试验组排尿次数、残余尿量减少,最大尿流率升高(P<0.05)。见表3。
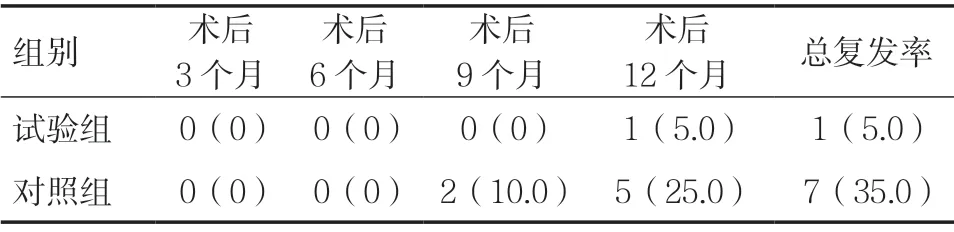
表2 两组术后复发率比较[n(%)]
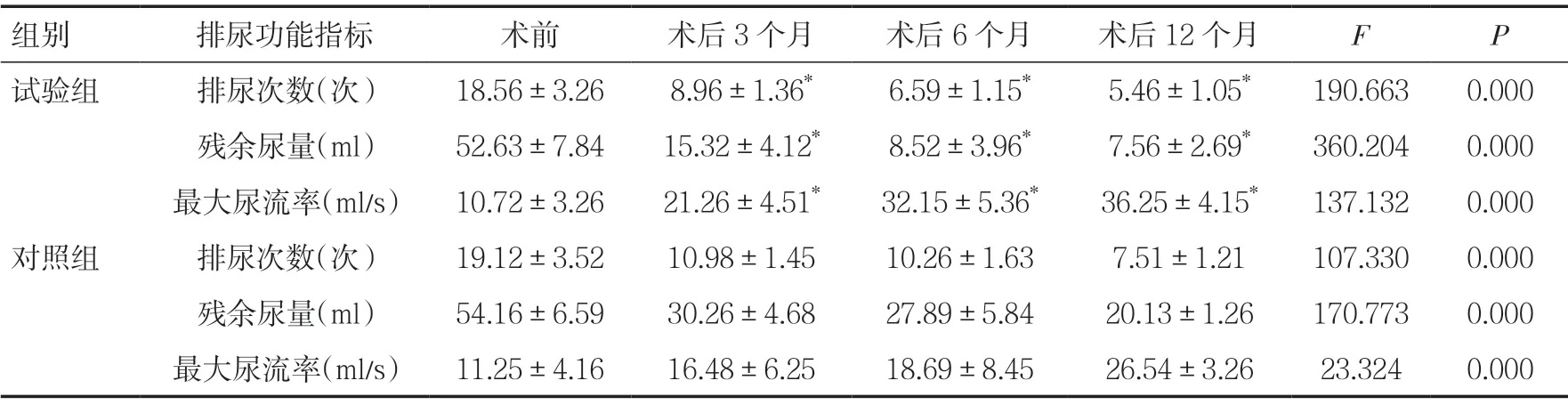
表3 两组手术前后排尿功能变化比较[n(%)]
3 讨论
近年来,由于膀胱镜检查及病理活检的广泛应用,泌尿外科医师及病理医师对腺性膀胱炎的认识逐渐提高,致使其临床发病率有升高趋势[5]。国外报道显示,尸检中腺性膀胱炎发病率高达60% ~70%,而临床上仅为0.1%~1.9%[6]。腺性膀胱炎是由于长期膀胱感染、下尿路梗阻、结石等慢性刺激引起膀胱移行上皮细胞增殖;膀胱颈部、尿道内口下方、三角区为好发部位,在膀胱黏膜固有层上形成移行上皮巢,上皮巢可以逐渐转变成囊性膀胱炎。镜下腺性膀胱炎的乳头表面光滑,无血管介入,看不见血管分支,无浸润性生长,这与肿瘤不同[7,8]。
低危型腺性膀胱炎包括小滤泡型、慢性炎症、膀胱黏膜无显著改变型;高危型包括病理为非典型增生、大片绒毛样水肿状、有膀胱癌病史者、团块瘤状。腺性膀胱炎是否为膀胱癌的癌前病变目前临床争议较大,但普遍认为高危型腺性膀胱炎治疗效果不佳,易复发[9]。有人对腺性膀胱炎MMAC1 基因、人类端粒酶逆转录酶、rasP21、p53、MMP-9、Ki-67、Bcl-2等进行研究,认为腺性膀胱炎可能为癌前病变,有发展成为膀胱腺癌、黏液腺癌的可能[10,11]。Li等[12]认为有COX-2和Bcl-2 表达的腺性膀胱炎可能是一种癌前病变,可能转变为膀胱癌。
常规药物保守治疗仅对低危型腺性膀胱癌有效,但仍有向高危型转变的可能,但膀胱部分切除术存在创伤大、手术费用高等缺点。TURBT 术是目前临床治疗腺性膀胱炎的主流术式,能有效切除病变组织及其周围正常的膀胱黏膜,且手术创伤小,但术后仍存在一定的复发风险。热灌注治疗可以缩小血管内皮细胞间隙,增加血管壁厚度,还可以抑制肿瘤细胞的合成、减少血管内皮生长因子(VEGF)对血管内皮细胞的刺激,进一步抑制血管过度增生;可改善膀胱组织局部微循环,增强药效,灌注过程中维持灌注药物温度在44℃~45℃,可改变药物在细胞内的分布,影响药物代谢[13,14]。A 群链球菌是1966年冈本等从人源A组溶血性链球菌Su 株在Bemheimer 基础培养基中培养并经青霉素G与45℃热处理灭活后冻干的一种生物反应调节剂,是一种超抗原,具有明显的免疫学活性[15,16]。Huang等[17]在小鼠中观察沙培林增加血管生成的标记蛋白(VEGF-A和HIF-1α)的表达和胶原合成标记(FGF2和TGF-β1)mRNA的表达,促进血管生成、胶原合成和重塑的过程,促进了伤口愈合。Zhao等[18]在一项乳腺癌研究中发现,A 群链球菌通过降低B 细胞淋巴瘤基因2(bcl-2nd)Ki67 mRNA的表达,促进癌细胞的凋亡增加12%~20%,显示出较好的抗肿瘤作用。Tian等[19]研究也发现,在胸部肿瘤A 群链球菌暴露组中CD4+、CD8+、NK 细胞水平均高于对照组。在本研究中试验组患者化疗过程中未出现全身不适、骨髓抑制、胃肠道反应、化学性膀胱炎等症状,术后第9、12个月试验组患者OABSS 评分低于对照组,同时热灌注治疗对高危型腺性膀胱炎复发的预防也有良好效果,患者耐受性好。对患者排尿功能的观察结果显示,从术前至术后第12个月,两组排尿次数、残余尿量逐渐减少,最大尿流率逐渐升高;且与对照组比较,术后第3、6、12个月试验组排尿次数和残余尿量减少,最大尿流率升高。表明TURBT 术后两组患者的排尿功能均有改善,但进行A 群链球菌热灌注治疗对排尿功能的改善作用更为显著。
综上所述,A 群链球菌热灌注治疗TURBT 术后高危型腺性膀胱炎,可改善患者排尿功能,降低复发率,且安全性较好。然而本研究病例数较少,随访时间较短,属于观察性研究,特别是OABSS 评分有可能产生偏倚,从而在一定程度上影响研究结果的准确性,需要进一步长期观察以确认其临床 疗效。

