血清镁离子对老年急性脑梗死患者短期预后的影响
陈 洁 朱 杨 朱兴进 金小燕 何 鸿 杨 扬
(上海市第九人民医院黄浦分院,上海200011)
急性脑梗死又名缺血性脑卒中,是多因素所致的局部脑组织区域血液供应障碍,脑组织缺血缺氧性病变坏死,产生对应的神经功能缺失表现[1]。有研究认为[2],在急性脑梗死发生后的相关病理生理反应中,镁离子参与其中。随着医学研究的深入,临床上逐渐增加了对急性脑梗死预后影响因素的研究,但血清镁离子与预后关系相关内容并不多。为此,本研究将对其进行分析。报道如下。
1 资料与方法
1.1 一般资料
从2016年7月至2018年6月期间我院老年急性脑梗死住院患者中抽取100例。在入院时根据血清镁离子水平将其分为低镁组(≤0.7mmol/L)、正常组(>0.7mmol/L)。低镁组46例,男性与女性分别28例、18例,年龄 60-78 岁,平均(69.6±4.2)岁,额叶、顶叶、枕叶、颞叶梗死分别19例、10例、9例、8例;正常组54例,男性与女性分别32例、22例,年龄61-77 岁,平均(69.3±4.1)岁,额叶、顶叶、枕叶、颞叶梗死分别21例、12例、11例、10例。
1.2 入选、排除标准
入选标准:与《中国急性缺血性脑卒中诊治指南2014》中腔隙性脑梗死的诊断标准相符[3],经临床症状、体征检查,头颅CT或MRI扫描证实,年龄≥60岁,发病至入院时间≤24h。
排除标准:外伤、中毒、感染、代谢、肿瘤及血液病所致的神经系统异常;短暂性脑缺血发作和椎-基底动脉供血不足;心、肝、肾等严重功能不全;高血压危象;高血压性脑病。
1.3 研究指标与方法
(1)两组患者入院时、入院后14d、入院后28d血清镁离子,钙离子水平,血脂水平,颈动脉血管斑块情况。抽取患者5ml左右静脉血置于生化管中,充分摇匀,经全自动生化分析仪(日本日立7180)测定血清镁、钙、血脂水平,经颈部血管彩超测定颈动脉血管斑块面积。
(2)两组患者入院时、入院后14d、入院后28d两组预后情况。根据美国国立卫生研究院卒中量表(NIHSS)评价神经功能缺损情况,分数为0-42分,分数越高,神经功能缺损情况越严重;根据巴塞尔指数日常生活独立活动指标(ADL)与改良Rankin量表(mRS)评价日常活动能力,ADL分数为0-100分,分数越高,患者日常行为能力越强,mRS分数为0-6分,分数越低,患者日常行为能力越强。
(3)血清镁离子水平和患者预后相关性。
1.4 统计学分析
2 结 果
2.1 两组患者入院时、入院后14d、入院后28d血清镁离子,钙离子水平,血脂水平,颈动脉血管斑块情况
入院时、入院后14d、入院后28d低镁组血清镁离子、钙离子水平远低于正常镁组(P<0.05),且两组组内各个时间点相比差异均有统计学意义(P<0.05);入院时、入院后14d、入院后28d低镁组TC、TG水平远高于正常镁组(P<0.05),且两组组内各个时间点相比差异均有统计学意义(P<0.05);入院时、入院后14d、入院后28d低镁组颈动脉血管斑块面积远大于正常镁组(P<0.05),且两组组内各个时间点相比差异均有统计学意义(P<0.05)。见表1。
2.2 两组患者入院时、入院后14d、入院后28d两组预后情况
入院时、入院后14d、入院后28d低镁组NIHSS评分、mRS评分均远高于正常镁组(P<0.05),且两组组内mRS评分各个时间点相比差异均有统计学意义(P<0.05),入院后28d两组NIHSS评分远低于入院时(P<0.05),与入院后 14d无显著差异(P>0.05);入院时、入院后14d、入院后28d低镁组ADL评分均远低于正常镁组(P<0.05),且两组组内各个时间点相比差异均有统计学意义(P<0.05)。见表2。
2.3 血清镁离子水平和患者预后相关性
血清镁离子水平与NIHSS、mRS评分为负相关(P<0.05),与 ADL 评分为正相关(P<0.05)。见表 3。
3 讨论
镁为重要电解质之一,在人体内含量较高,低镁可能与许多慢性疾病相关,例如阿尔茨海默氏症、哮喘、注意缺陷多动障碍、胰岛素抵抗、2型糖尿病、高血压、心脑血管疾病(如急性心肌梗死,急性脑梗死等)、偏头痛和骨质疏松症等。随着镁在治疗缺血性心脏疾病中的研究深入,人们开始关注和研究其与缺血性脑血管疾病的关系,并取得了一些成果[4]。老年群体机体功能整体下降,镁摄入及吸收可能存在异常,具有潜在低镁的风险,发生脑损伤疾病的可能性也越高[5]。研究血镁浓度与老年急性脑梗死患者短期预后的关系,制订个体化治疗方案,具有重要的社会及经济价值。
表1 比较两组患者不同时期血清镁离子,钙离子水平,血脂水平,颈动脉血管斑块情况(±s)
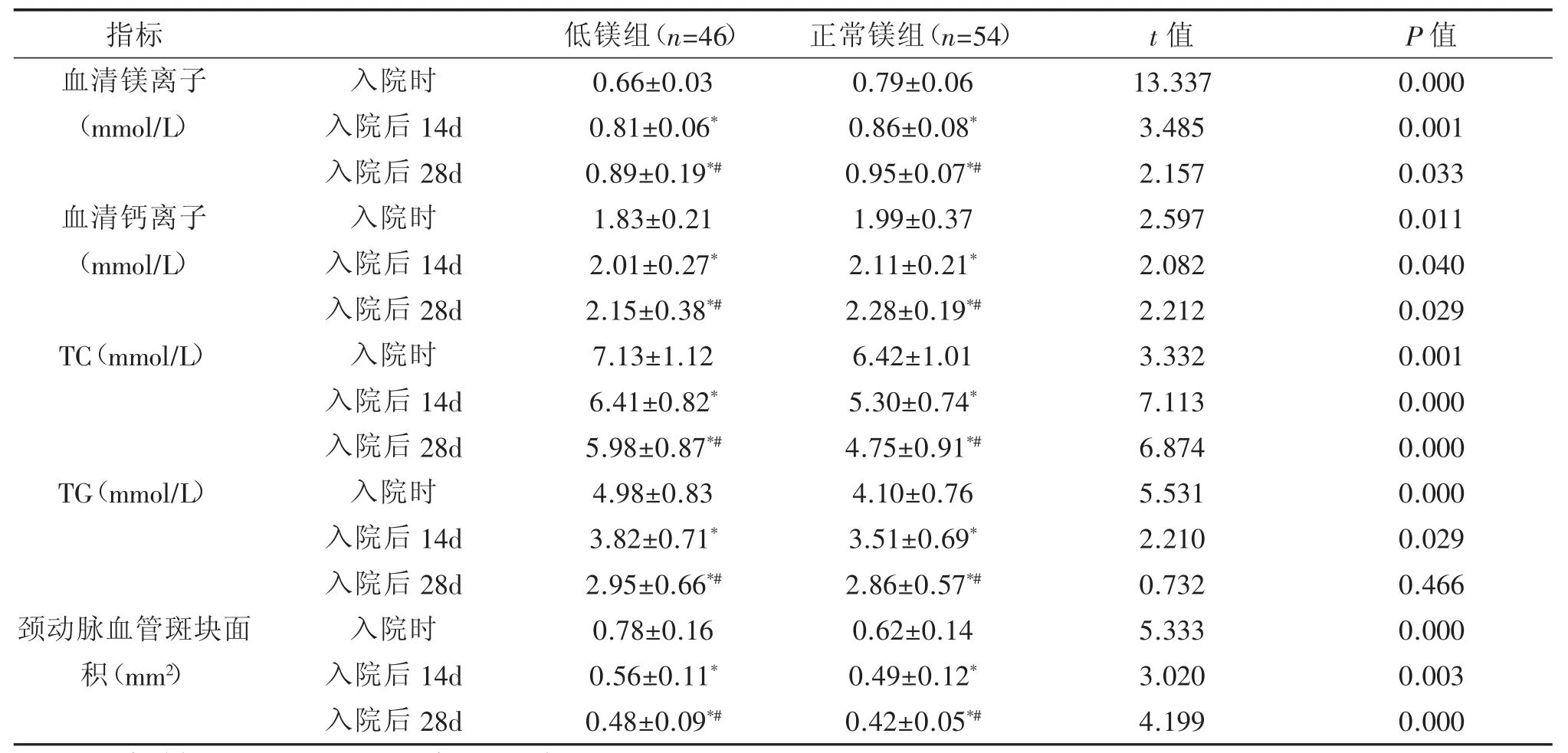
表1 比较两组患者不同时期血清镁离子,钙离子水平,血脂水平,颈动脉血管斑块情况(±s)
注:和入院时相比,*P<0.05,和入院后 14d 相比,#P<0.05。
指标血清镁离子(mmol/L)血清钙离子(mmol/L)TC(mmol/L)TG(mmol/L)颈动脉血管斑块面积(mm2)入院时入院后14d入院后28d入院时入院后14d入院后28d入院时入院后14d入院后28d入院时入院后14d入院后28d入院时入院后14d入院后28d低镁组(n=46)0.66±0.03 0.81±0.06*0.89±0.19*#1.83±0.21 2.01±0.27*2.15±0.38*#7.13±1.12 6.41±0.82*5.98±0.87*#4.98±0.83 3.82±0.71*2.95±0.66*#0.78±0.16 0.56±0.11*0.48±0.09*#正常镁组(n=54)0.79±0.06 0.86±0.08*0.95±0.07*#1.99±0.37 2.11±0.21*2.28±0.19*#6.42±1.01 5.30±0.74*4.75±0.91*#4.10±0.76 3.51±0.69*2.86±0.57*#0.62±0.14 0.49±0.12*0.42±0.05*#t值13.337 3.485 2.157 2.597 2.082 2.212 3.332 7.113 6.874 5.531 2.210 0.732 5.333 3.020 4.199 P值0.000 0.001 0.033 0.011 0.040 0.029 0.001 0.000 0.000 0.000 0.029 0.466 0.000 0.003 0.000
表2 比较两组患者不同时期神经功能缺损情况、日常活动能力(±s)
注:和入院时相比,*P<0.05,和入院后 14d 相比,#P<0.05。
组别 例数(n)NIHSS ADL mRS低镁组正常镁组t值P值46 54入院时17.22±1.95 14.26±2.54 6.448 0.000入院后14d 14.01±2.30*12.53±2.47#3.082 0.003入院后28d 13.82±2.10*12.42±2.31#3.149 0.002入院时42.93±5.10 53.02±5.06 9.902 0.000入院后14d 52.76±5.63*60.87±6.01#6.923 0.000入院后28d 63.59±6.97*#70.23±5.64*#5.265 0.000入院时4.35±0.32 3.96±0.61 3.901 0.000入院后14d 3.87±0.31*3.01±0.32*13.588 0.000入院后28d 2.76±0.85*#1.95±0.21*#6.770 0.000
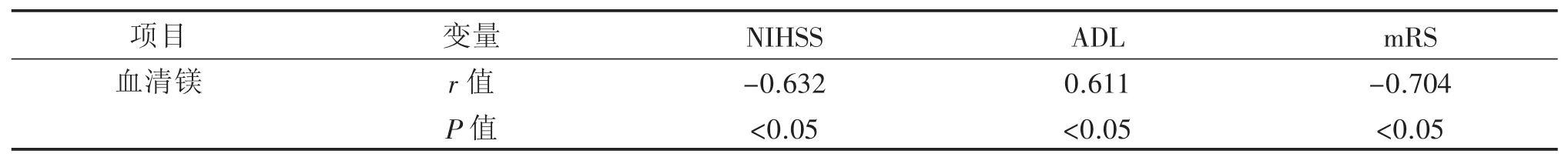
表3 血清镁离子水平和患者预后相关性
本研究中,随着入院时间的延长,患者血清镁离子、钙离子随着病情的好转上升,血脂指标水平降低,颈动脉血管斑块面积缩小。脑梗死后机体应激反应促进儿茶酚胺释放,增加游离脂肪酸,鳌合镁生成脂肪酸,降低血镁浓度。脑梗死患者脑组织氧气与血液缺失,神经细胞能量代谢异常,钙离子-镁离子-ATP酶活性降低,钙排出能力降低,加上镁离子水平降低减弱拮抗钙离子内流作用,钙自细胞外向细胞中转移,引发神经细胞的病理与生理反应。有学者认为[6],高脂血症为急性脑梗死发生与预后不良的危险因素,高血脂将显著改变血流变指标,增加血液粘稠度,加快血栓形成,增加患者死亡与疾病复发风险。斑块增大与结构的变化将在快速血流的冲击下脱落、破裂,形成远端血管栓塞,面积越大,栓塞越严重,血氧缺失越严重[7]。随着治疗的开展,患者病情逐渐好转,血清镁离子、钙离子、血脂水平、颈动脉血管斑块情况也逐渐好转。关于结果中两组入院后28d TG水平无显著差异,原因可能与检测误差、入选病例过少相关。
另外,本研究还显示,正常镁组预后效果优于低镁组,且血清镁离子水平与NIHSS评分、ADL评分、mRS评分具有相关性,表明血清镁离子水平与预后效果关系密切。有研究指出,镁可参与到细胞膜主动运输钙和钾离子中,维持神经冲动传导,肌肉收缩,血管舒张收缩功能,阻滞病理性钙离子内流,拮抗兴奋性氨基酸的过度释放,扩张血管改善微循环,抗氧化抗自由基,抑制血小板凝聚,且具有亚低温效应,阻断N-甲基-D-门冬氨酸受体,进而起到脑保护作用[8]。因此,在急性脑梗死诊疗中,需加强对镁离子水平的监测,作为临床处理的依据。
综上,老年急性脑梗死患者血清镁离子、钙离子随着病情的好转逐渐上升,血脂水平逐渐降低,颈动脉血管斑块面积逐渐缩小,其中血清镁离子水平与预后效果关系密切,低水平提示预后不良。

