超声心动图联合CT血管造影成像诊断心脏二尖瓣脱垂的临床价值*
1.四川省都江堰市中医医院超声科(四川 都江堰 611830)
2.成都医学院第一附属医院放射科(四川 成都 610500)
唐 浩1 黄 昊2
二尖瓣脱垂(MVP)属于二尖瓣关闭不全的主要原因之一,可由先天性、退行性、感染性、功能性病变独立或共同导致[1],患者由于单个或2个瓣叶在心动收缩期脱向左房而引起反流,可严重增加左心容量负荷,长期可引起心功能失代偿[2],危险性较大。外科手术仍是治疗MVP的最有效途径,因此术前通过影像学检查方法确诊并评估脱垂程度尤为关键。超声心动图(UCG)凭借安全简便、诊断信息全面等特征,已成为心脏疾病的最主要诊断方案,但仍对操作者经验依赖性较强、且可重复性欠佳[3]。CT血管造影(CTA)则具备较高分辨率,已在冠状动脉病变诊断中获得临床广泛共识[4],虽然理论上能充分显示血流腔体内病变形态,然而在瓣膜病变领域应用则较少。对此,本研究旨在探索UCG联合CTA对MVP的临床诊断价值,现将取得成果报道如下。
1 资料与方法
1.1 一般资料回顾性分析2016年10月~2018年9月期间,我院收治的28例MVP患者临床资料。纳入标准:(1)手术所见符合MVP相关诊断标准者[5];(2)年龄≥18岁者;(3)已接受UCG与CTA检查,并在2周内择期完成手术者。排除标准:(1)诊断为先天性心脏病、风心病引发MVP者;(2)对造影剂过敏者;(3)影像质量欠佳或临床资料不完整者。纳入对象其中男性12例,女性16例;年龄为32~68岁,平均(53.20±9.48)岁;伴有二尖瓣黏液样变性7例,高血压病10例,感染性心内膜炎4例;行二尖瓣成形术9例,行二尖瓣置换术19例。
1.2 仪器与检查方法
1.2.1 UCG检查方法:采用GE VIVID E9型彩色多普勒超声诊断仪,经胸探头频率1.5~4.5MHz,患者取左侧卧位,常规心电监护,常规二维超声扫描模式下进行全面扫查,并分别获取胸骨旁心尖两腔心切面、心尖四腔心切面、胸骨旁左室长轴切面、大动脉短轴切面及胸骨上窝切面影像,为连续彩色多普勒模式,调适放大血流汇聚动态影像满意后,嘱患者屏气,连续测量3~5个心动周期储存。
1.2.2 CTA检查方法:采用SIEMENS SOMATOM Sensation 6 4 排螺旋C T 扫描仪,管电压1 2 0 k V,管电流通过心电门控技 术 调 适 在3 5 0 ~4 2 0 m A s 范围内,矩阵5 1 2×5 1 2,准直2mm×32mm×0.6mm,层厚6mm,转速0.30s/r,训练患者采取单次呼气末屏气扫描,屏气时间为10~15s,扫描范围确定在器官分叉平面至心脏膈面,予以碘普罗胺注射液(生产企业:拜耳医药保健有限公司广州分公司,规格:370mgI/mL,国药准字H10970417)80mL,以双筒高压注射器静脉团注后(注射速率为5mL/s),同等速率注射生理盐水20mL推进循环,兴趣区域CT阈值设定为100Hu,延迟4s自动触发扫描。
1.3 影像处理与分析超声影像通过EchoPAC工作站进行后处理,TomTec软件导入影像后分析心内结构、瓣膜组织特点及大血管位置;CTA影像借助Leonardo工作站进行脱机分析,将原始图像结合心动周期20%~50%内每隔5%进行一次重建,重建方案采用多平面重建(MPR);两组影像均由心脏瓣膜病诊断经验丰富的医师进行判读,着重辨别左室、左房大小及二尖瓣瓣环、瓣叶、腱索、乳头肌形态,并在参数测量软件中读取相关病变情况数据。
1.4 统计学方法所得数据均录入SPSS 19.0进行统计处理,计数资料以百分率(%)表示,诊断方案间比较实施χ2检验;计量资料先采取正态性检验确认均近似服从正态分布后,诊断方案间总体实施单因素ANOVA方差分析,对分析结果有统计学意义项目进一步采取LSD-t检验;上述检验均为双侧检验,结果以P<0.05代表有统计学意义。
2 结 果
2.1 病变情况比较UCG、CTA、手术测量瓣环周长、瓣叶厚度水平及腱索断裂率,差异均无统计学意义(P>0.05),而UCG测得瓣环位移水平明显低于手术测量,CTA测得幕状区面积水平明显低手术测量,差异均有统计学意义(P<0.05),见表1。
2.2 诊断效能比较单纯UCG及单纯CTA诊断MVP准确率均明显低于UCG联合CTA方案,差异均有统计学意义(P<0.05),见表2。
3 讨 论
二尖瓣作为典型的单向阀门式结构,心动舒张期可保持瓣叶开放,血液从左房泵入左室,而收缩期瓣叶需保持关闭状态,以保障左室血液射入主动脉而避免射回左房内,一旦发生MVP,可导致二尖瓣前后瓣叶对合不良,引起二尖瓣反流[6]。
MVP患者瓣膜关闭时,瓣叶部分或完全脱向左房,而瓣尖则指向左室,UCG下多表现为收缩期二尖瓣前后叶回声不连续,腱索断裂时则可见随心动周期呈“链枷样”甩动的残端,前叶脱垂时反流血流多沿左心侧后壁流向左房底部,而后叶脱垂时反流血流则指向前叶靠左房侧向主动脉后壁或房间隔方向。本研究中,单纯UCG诊断MVP准确率明显低于UCG联合CTA,这表明即便有彩色多普勒血流特征的协助,UCG影像仍可因观察切面平面不能契合二尖瓣解剖结构而造成较多误诊。据相关文献报道,早期临床多将二尖瓣环化为平面几何结构,但后续有尸检结果指出二尖瓣前后瓣叶最高点连线与最低点连线并不处在一个平面,而整个二尖瓣环应属于“马鞍”形的立体构造[7],因此通过平面影像学作出诊断可造成一定误差。本研究还发现,UCG测得瓣环位移水平明显低于手术测量结果,这表明UCG对二尖瓣环几何参数的测定精密度仍有待改善,而CTA则能相对准确给出上述信息,联合应用收益较大。有关专家提出,心尖四腔心切面作为UCG常用观测切面,通常可过度评估瓣膜脱垂程度,以致诊断出假阳性病例[8]。
表1 UCG、CTA及手术测量病变情况比较
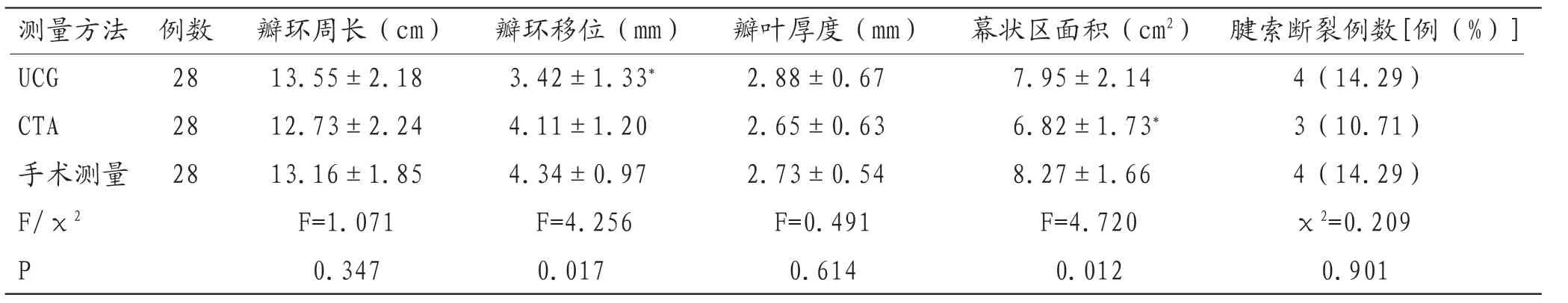
表1 UCG、CTA及手术测量病变情况比较
注:与手术测量比较,*P<0.05
测量方法 例数 瓣环周长(cm) 瓣环移位(mm) 瓣叶厚度(mm) 幕状区面积(cm2) 腱索断裂例数[例(%)]UCG 28 13.55±2.18 3.42±1.33* 2.88±0.67 7.95±2.14 4(14.29)CTA 28 12.73±2.24 4.11±1.20 2.65±0.63 6.82±1.73* 3(10.71)手术测量 28 13.16±1.85 4.34±0.97 2.73±0.54 8.27±1.66 4(14.29)F/χ2 F=1.071 F=4.256 F=0.491 F=4.720 χ2=0.209 P 0.347 0.017 0.614 0.012 0.901
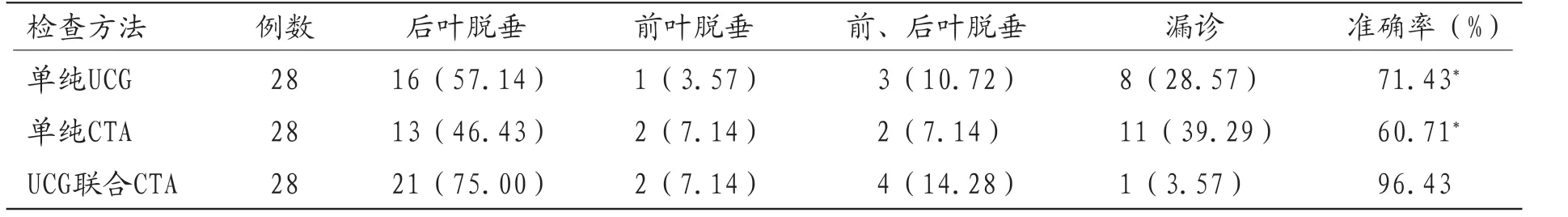
表2 UCG、CTA及二者联合方案诊断结果比较[例(%)]
美国心脏病协会/美国心脏病学会(AHA/ACC)编制的相关指南表示,MVP患者术前需至少进行1次冠状动脉血管造影检查[9],因而此类“一站式”CTA检查相比于UCG优势得以突显,能在了解冠状动脉及左心功能的同时对二尖瓣病变予以进一步评估。部分学者在研究中指出,瓣环移位及瓣叶厚度≥2mm是MVP确诊的主要解剖学参数参考范围[10],而幕状区增大也是其病变导致二尖瓣反流程度的主要评估项目。本研究结果显示,CTA测得幕状区面积水平明显低于手术测量,且单纯CTA诊断MVP的准确率明显低于UCG联合CTA方案,提示UCG通过不同切面准确计算幕状区面积,可与CTA所得影像信息形成互补,对提高术前诊断效能有利。Koo等[11]认为,CTA影像由于缺乏血流动力学信息,对MVP造成的二尖瓣反流症状不甚敏感,加之辐射与造影剂用量限制,因而其仍不能取代UCG在该领域的临床应用地位。
UCG与CTA联用,有助于能通过相互补充诊断信息,提高其对MVP的诊断效能,从而有助于为术式设计、疗效评估及预后判断提供精确指导证据。

