X线平片与MSCT对胫骨平台骨折影像学诊断价值比较*
山东省聊城市中医医院放射科(山东 聊城 252000)
黄景玉
膝关节创伤中最为常见的一种骨折类型则为胫骨平台骨折(fracture of tibial plateau)。胫骨平台骨折常由暴力的撞击或坠落引起的压缩暴力等外力作用造成[1]。而胫骨平台骨折属于典型的关节内骨折,因此严重影响着膝关节的正常功能[2]。X线是临床常见的诊断胫骨平台骨折的影像学手段,但由于膝关节解剖结构复杂,少数胫骨平台骨折经X线检查无法得到确切结果,易出现漏诊、误诊的情况[3]。而由于胫骨平台骨折常常合并关节软骨、膝关节韧带或半月板的损伤,如果不能及时确诊、尽早治疗,将可能导致膝关节功能障碍[4]。近年来临床上广泛使用多层螺旋CT(MSCT)扫描来对患者进行检查,研究显示,MSCT因其扫描速度快、清晰度高、密度分辨率高,再结合其三维重建,可使胫骨平台结构的显示更加立体、清晰,且显示的角度更广,对胫骨平台的骨折更具优势,从而有助于临床的确诊和及时展开治疗[5]。为进一步探讨X线平片与MSCT对隐匿性胫骨平台骨折的影像学诊断价值,本研究收集了67例胫骨平台骨折患者的临床及影像学资料进行了相关探讨研究,现报道如下。
1 资料与方法
1.1 一般资料收集我院2016年5月~2018年7月我院收治的胫骨平台骨折患者67例。研究对象入选标准:(1)所选患者均进行X线正侧位平片与MSCT扫描检查,且临床及影像学资料完整;(2)均经手术证实存在胫骨平台骨折。排除标准:(1)妊娠期妇女;(2)资料不完整患者;(3)未取得患者本人及家属同意参与本研究者。67例患者中,男48例,女19例,年龄26~74岁,平均年龄(43.48±8.53)岁,其中27例为左膝损伤,35例为右膝损伤,双膝损伤4例。所有患者均以膝关节疼痛、肿胀、活动受限等为主要临床表现。67患者均具有外伤史:其中,交通事故伤36例,高处坠落伤14例,意外摔伤或重物砸伤骨折11例,运动及其他伤6例。
1.2 设备与检查方法所有患者X线检查均采用德国西门子DR机,进行膝关节前后位及侧位片摄影。根据患者具体情况设定适当的曝光条件,正位片患者取坐位,伸直下肢,脚尖朝上,照射中心:膝关节间隙;侧位片患者取侧卧位,照射中心:髌骨下缘与腘窝后缘垂直摄入。在对患者进行X线检查后使用MSCT对患者进行扫描。CT扫描设备采用美国GE Bright Speed 16排螺旋CT机,患者取仰卧体位,下肢尽可能伸直,设置足先进的进床方式,扫描范围:以膝关节为中心,囊括整个疑似骨折区域。设置CT扫描参数:120kV,210mA,层间距1mm,扫描层厚1mm,矩阵为512×512,扫描速度0.5 s,分辨率512×512,扫描结束后对数据进行层厚为0.5mm的薄层重建。最后将薄层重建图像传入计算机后台工作站,进行多平面重组(MPR)、容积再现(VR)、表面遮盖法(SSD)等技术的图像后处理。所得最终影像图片由2名及2名以上放射科主任医生级别及以上诊断医师进行双盲法操作,从而对两种检查方法在患者骨折部位的显示情况方面进行比较,进一步分析两种检查方法在胫骨平台骨折中的诊断价值。
1.3 诊断标准及分型诊断标准:根据临床症状及病史,以及影响学表现来进行诊断及分型。分型标准:参照临床常用的Schatzher法[6]进行胫骨平台骨折分型:共分为6型,Ⅰ型:外侧平台劈裂,Ⅱ型:外侧平台劈裂合并塌陷,Ⅲ型:外侧平台塌陷,Ⅳ型:内侧平台劈裂或塌陷,Ⅴ型:双侧平台劈裂或塌陷型,Ⅵ型:胫骨平台骨折,伴有干骺端和骨干分离。
1.4 观察指标(1)X线平片与MSCT扫描对胫骨平台骨折的检出率;(2)观察X线平片与MSCT扫描对胫骨平台骨折中的影像学表现及在胫骨平台骨折分型中的诊断。
1.5 统计学方法本研究采用SPSS 18.0统计软件对数据进行检验,正态计量采用()进行统计描述,并进行t检验;计数等资料采用率和构成比描述,并进行χ2检验,以P<0.05为数据差异具体统计学意义。
2 结 果
2.1 X线平片与MSCT对胫骨平台骨折的分型及检出率67例患者最终经手术后均确诊为胫骨平台骨折,其中Ⅰ型10例,Ⅱ型18例,Ⅲ型11例,Ⅳ型12例,Ⅴ型12例,Ⅵ型10例。其中经X线检查共确诊43例,漏诊8例(Ⅰ型骨折2例,Ⅱ型骨折4例,Ⅲ型骨折2例),误诊13例(5例Ⅱ型骨折被错诊为Ⅰ型骨折,6例Ⅱ型被误诊为Ⅲ型骨折,2例Ⅴ型骨被误诊为Ⅱ型骨折),无法诊断3例。X线平片对胫骨平台骨折的检出率为64.18%(43/67);经MSCT扫描及三维重建后共确诊65例患者为胫骨平台骨折,2例Ⅱ型骨折患者因在三维重建图像上无明显骨折线显示而被误诊为Ⅲ型骨折。MSCT扫描对胫骨平台骨折的检出率为97.01%(65/67)。MSCT扫描对胫骨平台骨折的检出率高于X线平片的检出率,且差异具有统计学意义(χ2=23.097,P=0.000)。 X线平片与MSCT对胫骨平台骨折的分型情况详见表1。
2.2 X线平片与MSCT对胫骨平台骨折的显示情况胫骨平台骨折患者在X线平片上膝关节外侧间隙呈现出不对称性增宽,部分患者于髌上囊可见少量或明显积液(见图1),所有患者在临床诊断过程中均存在不同程度的胫骨平台处软组织肿胀及疼痛感;在MSCT扫描图像上胫骨平台骨折患者均可于髌上囊处见不同程度的积液,膝关节外侧间隙呈现出不对称性增宽,且可见不同程度的胫骨平台塌陷(见图2-3),同时存在局部压痛以及胫骨平台外软组织肿胀征象。
3 讨 论
胫骨平台(tibial plateau)是由胫骨与股骨下端接触面形成的。胫骨平台是膝关节的重要负荷结构,一旦发生骨折,内、外平台受力不均,将产生骨关节炎改变。由于胫骨平台内外侧分别有内、外侧副韧带,平台中央有胫骨粗隆,其上有交叉韧带附着,当胫骨平台骨折时常发生韧带及半月板的损伤[7]。目前临床对可能存在骨折患者的检查除临床基本体格检查外,通常采取影像学手段进行辅助检查[8-9],而其中以X线检查为主,X线检查对于移位性骨折、有骨质改变的骨病、关节部位骨性病变等疾病有很好的诊断价值,且X光片还能拍摄动力位相,能发现患者在改变体位时才感觉到不适的疾病,此外X光检查费用低廉,投照量小,适合绝大多数患者常规检查。但是,X线在检查过程中对患者的摆位要求较高,而对于骨折患者,很难按配合摆位的要求,从而对某些影片清晰度以及重叠、微小骨折显示情况不太理想,进一步影响影像科医生判定的准确性,所以需进行CT或MRI进行进一步检查[10-11]。相关研究表明,MSCT对骨折线位置的显示更加清楚,且在微小骨折的显示上也较X线检查更为具体,在对胫骨平台骨折的检查中具有较高的准确性[12]。

表1 X线平片与MSCT对胫骨平台骨折的分型诊断情况显示[n(%)]
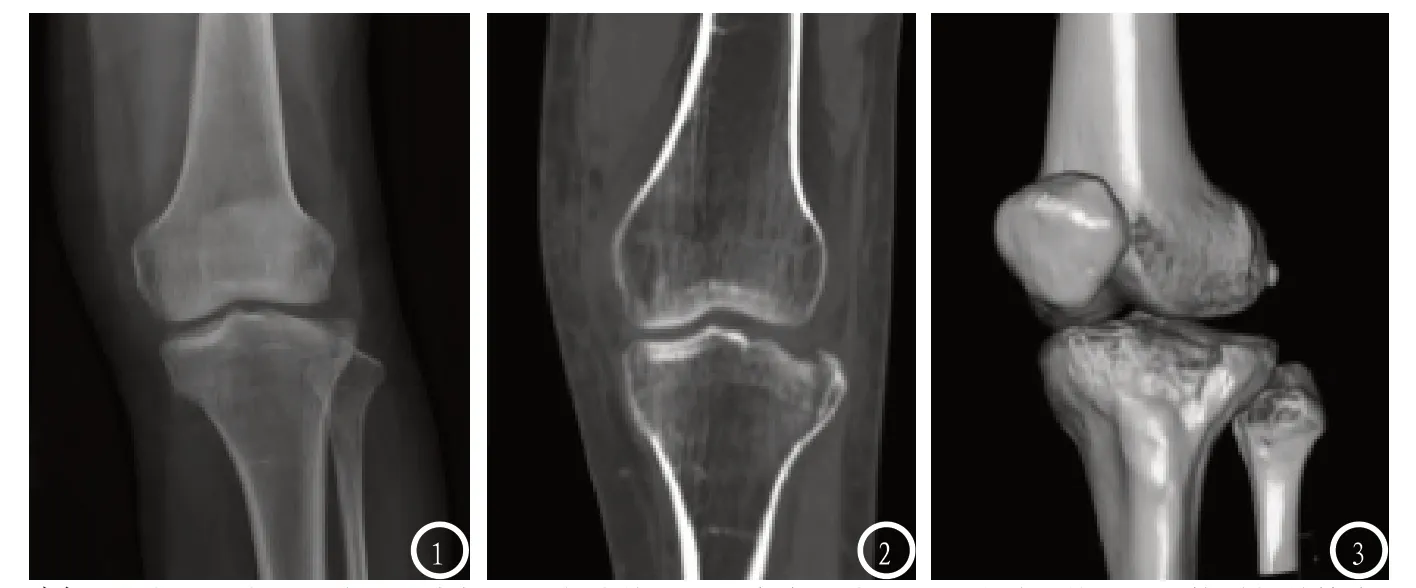
图1-3 患者,女,48岁,因车祸后1d左膝关节出现疼痛、肿胀、活动受限并于医院接受相关检查及治疗,经临床及影像学初步诊断为胫骨平台Ⅲ型骨折,后经手术证实。图1,X线正位片示胫骨平台外侧见稍低密度;图2,MSCT可于胫骨平台外侧见纵行骨折线,且骨折部位有轻微移位现象;图3,MSCT三维重建图像示胫骨平台外侧呈现出轻微塌陷,且于关节面处见明显骨折线。
MSCT引入了各向同性成像的概念,它指的是使用原始断层数据生成具有相同空间分辨率的其它方位图像。对小范围扫描而言, 各向同性成像可使用小焦点曝光和超薄切片(0.5mm),明显提升对病变的显示率[13]。MSCT具有较高的图像分辨率,且对病灶扫描更全面,有利于减少病灶的遗漏[14]。且无需患者进行多次体位改变,减少了骨折患者骨折在检查过程中的痛苦,对于病变的显示更加直观、立体。
本文中,X线平片对胫骨平台骨折的检出率为64.18%,MSCT扫描对胫骨平台骨折的检出率为97.01%,MSCT扫描对胫骨平台骨折的检出率高于X线平片的检出率(P<0.05);胫骨平台骨折患者在影像学上均出现膝关节外侧间隙呈现出不对称性增宽,髌上囊积液,胫骨平台塌陷等典型症状,同时存在局部压痛以及胫骨平台外软组织肿胀现象。该研究结果表明,当X线检查提示患者存在典型骨折征象且无法准确判断时,可进一步进行MSCT扫描检查,从而对骨折线位置进行准确反映,为临床医生的诊断提供更为有效的判断依据。
综上所述,MSCT较X线平片对胫骨平台骨折的检出率更高,能够作为X线检查的补充检查手段,从而为临床提供更加有力的影像学资料,提高临床对胫骨平台骨折的诊断准确性。

