乳腺癌原发灶超声特征与腋窝淋巴结转移的关系
向永涛 甘 兵 赵 亮
(湖北省宜昌市中心人民医院江南院区超声科,宜昌市点军区人民医院,宜昌 443000)
乳腺癌是临床上常见恶性肿瘤之一,好发于中年女性群体,早期无特异性症状,且原位癌并不致命,但由于其易发生腋下淋巴结转移,影响疾病的转归,故如何有效评估淋巴结转移的发生,对制定合理的治疗方案和预后评估具有重要的价值[1]。目前,超声检查是诊断乳腺癌主要影像学方法之一,其诊断价值已逐渐被临床所认可,而近年来超声也逐渐被应用于乳腺癌淋巴结转移诊断中,但其临床诊断尚无统一标准。国内外研究均报道,乳腺癌原发灶的形态学特征与肿瘤的活性(生物学行为)存在一定关系,其形态学会随淋巴结转移等生物学行为出现而发生相应的变化,提示监测乳腺癌原发灶的形态学特征对腋窝淋巴结转移具有重要的评估价值,但目前关于乳腺癌超声特征与腋窝淋巴结转移的关系报道较少[2,3]。对此,本研究回顾性分析乳腺癌患者原发灶超声特征与腋窝淋巴结转移的关系,为评估患者腋窝淋巴结转移提供更多的依据,现报道如下。
1 资料与方法
1.1研究对象 回顾性选取2015年6月至2017年6月本院收治的乳腺癌患者112例,年龄38~69岁、平均(52.05±10.84)岁,纳入标准:①经术后病理学检查证实为乳腺癌;②年龄>18岁、单侧癌变;③无精神病病史,可配合完成检查;④签署知情同意书。排除标准:①检查前有行化疗、放疗等治疗史;②有免疫系统、 血液系统等严重性疾病;③有心、肝、肾等原发性严重性疾病;④妊娠期、哺乳期、其他恶性肿瘤等特殊人群;⑤资料收集不完整者。
1.2方法
1.2.1超声仪器 Philips IEELite、Mindary DC-7r超声诊断仪,线阵探头,频率5~13 MHz。
1.2.2超声检查 所有患者取侧卧位、充分暴露乳房及腋下区,以乳头为中心多切面检查乳房对4个象限及乳晕区情况,发现病灶时记录其位置、形态、大小、边缘、内部回声等,并转换彩色多普勒血流成像(Color Doppler Flow Imaging,CDFI),调节彩色增益至无噪声及脉冲重复频率、取样框至清晰显示病灶及其周边1 cm范围内情况,观察、记录其血流情况,完毕后将声束与血流的夹角设置<60°、取样容积宽度值为1 mm,血流频谱描记选择血流色彩最鲜艳位置,对同一肿瘤内多处血流者,采用多点取样逐一观察及展开血流频谱,血流分级参照Adler的半定量法[4]。
1.2.3指标观察 观察和记录所有患者年龄、患侧(左、右),肿瘤位置(外上、外下、内上、内下象限和乳晕)、病理类型(浸润性导管癌、浸润性小叶癌、非浸润性导管内癌、乳头状癌、其他非浸润性癌)、纵横比(≤1、>1)、最大直径(≤2 cm、>2 cm)、毛刺征、钙化、血流分级(Ⅰ~Ⅱ、Ⅲ~Ⅳ)、腋窝淋巴结数(≤2个、>2个)、腋窝淋巴结转移等资料[5,6]。
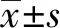
2 结果
2.1乳腺癌及其腋窝淋巴结转移情况 本研究中,术后病理结果显示腋窝淋巴结转移52例(46.43%),典型超声检查结果见图1、2。
2.2腋窝淋巴结转移的单因素分析 单因素分析结果显示,年龄、肿瘤位置、纵横比、患侧等与腋窝淋巴结转移无关(P>0.05),肿瘤病理类型、肿瘤最大直径、毛刺征、钙化、血流分级、腋窝淋巴结数与腋窝淋巴结转移有关(P<0.05),见表1。
2.3乳腺癌原发灶超声特征与腋窝淋巴结转移的Logistic回归性分析 Logistic回归性分析结果显示,校正肿瘤病理类型后,肿瘤最大直径>2 cm、毛刺征、钙化、血流Ⅲ~Ⅳ级、腋窝淋巴结数>2个是腋窝淋巴结转移的独立危险因素(P<0.05),见表2。
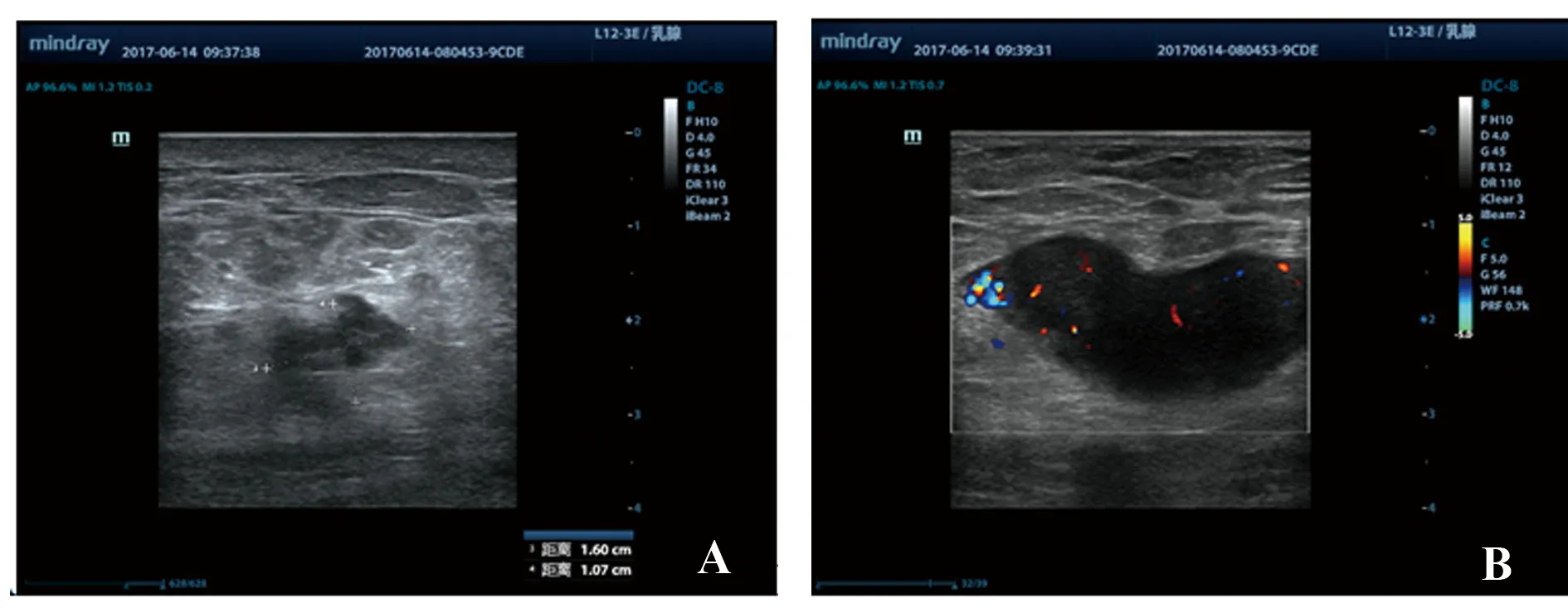
图1 女,54岁,经术后病理检查为乳腺癌无腋窝淋巴结转移Fig.1 Female,54 year old,postoperative pathological examination showed breast cancer without axillary lymph node metastasisNote: The A image was two-dimensional ultrasound,the cortex was heterogeneous,no thickening,homogeneous internal echo,no calcification.The B image was color Doppler sonogram,there were 3-4 small vessels,punctate,rod like blood flow signals.

图2 女,52岁,经术后病理检查为乳腺癌腋窝淋巴结转移Fig.2 Female,52 year old,postoperative pathological examination showed breast cancer with axillary lymph node metastasisNote: The A image was two-dimensional ultrasound,inhomogeneous cortex and thickening,inhomogeneity of internal echo,calcification.The B image was color Doppler sonogram,rich blood flow in the central lymphatic portal,>4 small blood vessel or punctate or rod like blood flow signal can be seen,stage Ⅲ of blood flow.
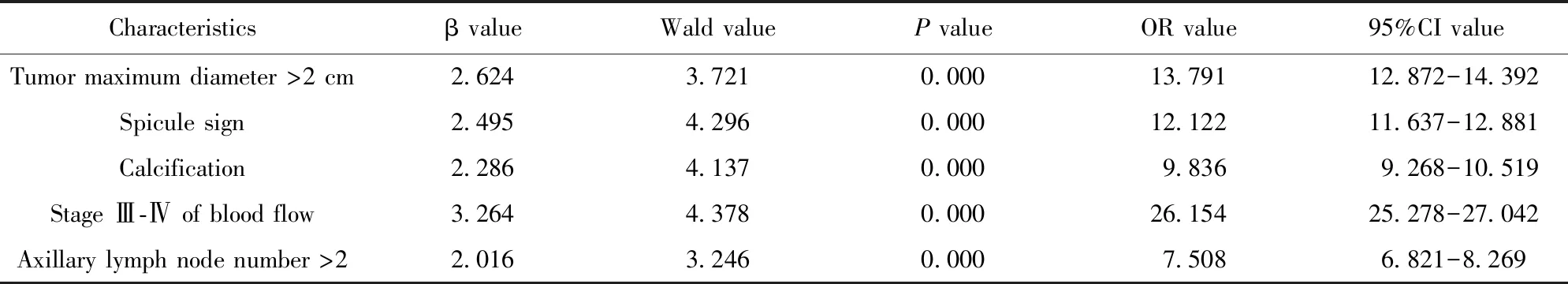
表2 乳腺癌原发灶超声特征与腋窝淋巴结转移的Logistic回归性分析Tab.2 Logistic regression analysis of ultrasonographic features and axillary lymph node metastasis in primary breast cancer

表1 腋窝淋巴结转移的单因素分析[n(%)]Tab.1 Single factor analysis of axillary lymph node metastasis[n(%)]
3 讨论
腋窝淋巴结转移是乳腺癌最常见的转移方式,因癌细胞丧失了正常细胞的特性及其细胞之间连接松散、易脱落,加之乳腺组织中含有许多淋巴管网,因而随病情进展,乳腺癌细胞可随血液或淋巴液扩散全身而形成转移,而腋窝淋巴结转移是判断其临床分期及评估预后的重要内容,对决定治疗方案也有重要的意义[7,8]。多年以来,腋淋巴结清扫一直被认为是浸润性乳腺癌手术治疗标准中的一部分,但近年来多数研究表明,对无腋窝淋巴结转移者,可免除此术式,以避免淋巴水肿、上肢疼痛和活动受限等并发症状,且也可达良好的临床疗效,故如何有效评估腋窝淋巴结转移是医师关注的热点[9,10]。
目前,前哨淋巴结定位活检是乳腺癌腋窝淋巴结转移诊断中较为准确的方法,可通过穿刺获得淋巴结组织进行病理检查,但因该方法具有一定的创伤性,在临床应用上具有一定的局限[11,12]。而近年来,随着超声技术的发展与成熟,其凭借安全性好、无创、操作简单、图像清晰等优势,在乳腺癌及淋巴结转移诊断中可清晰地显示病灶的形态学特征,其敏感度和特异度高,并具有良好的准确性[13,14]。有研究显示,超声作为腋窝淋巴结的检测及诊断方法之一,其临床作用逐渐被认可,但腋窝内结构复杂、富含脂肪、髓质与脂肪的回声相近等特征,导致腋窝淋巴结的超声缺乏特异性而在临床应用中受到限制[15,16]。而相关研究表明,腋窝淋巴结转移是乳腺癌常见的生物学行为,肿瘤的不断生长和浸润是其病理基础,新生血管则是肿瘤生长、侵袭转移的必要条件,这提示乳腺癌临床及病理形态特征与腋窝淋巴结转移的发生密切相关[17,18]。
本研究回顾性分析乳腺癌患者原发灶超声特征与腋窝淋巴结转移的关系,发现单因素分析结果中,肿瘤病理类型、肿瘤最大直径、毛刺征、钙化、血流分级、腋窝淋巴结数与腋窝淋巴结转移有关,此结果与王蓓等[19]和Fang等[20]研究基本一致。这可能是由于在乳腺癌发生腋窝淋巴结转移的过程,异常快速、不规律、放射性的生长特点不仅使肿瘤异常增大,还会刺激生成大量的新生血管并获取周围正常细胞的营养,以满足肿瘤生长所需的营养物质,导致癌灶周围细胞或组织的液化坏死,出现毛刺征、钙化及异常丰富的血流信号,加之癌灶越大,其侵袭能力越强、腺体受累的范围越大,乳腺内淋巴导管引流肿瘤细胞的机会就会增加,腋淋巴结转移率越高,并能够侵袭更多的淋巴结。而本研究进一步的Logistic回归性分析结果显示,校正肿瘤病理类型后,肿瘤最大直径>2 cm、毛刺征、钙化、血流Ⅲ~Ⅳ级、腋窝淋巴结数>2个是腋窝淋巴结转移的独立危险因素,提示上述乳腺癌原发灶超声特征能够作为评估腋窝淋巴结转移的重要诊断信息。而本研究总结,因乳腺癌肿块越大,其血供越丰富、生长越快,显示的血流信号越多,尤其是浸润性病理类型的肿瘤,因此患者行超声检查后,除上述特定的乳腺癌原发灶超声特征外,还应结合其他如临床病史、病理类型等,以提高腋下淋巴结的检出率。
综上所述,乳腺癌原发灶超声特征与腋窝淋巴结转移有关,肿瘤最大直径>2 cm、毛刺征、钙化、血流Ⅲ~Ⅳ 级、腋窝淋巴结数>2个对评估腋窝淋巴结转移具有重要的提示作用,值得临床进一步推广。

