剖宫产术后子宫瘢痕妊娠60例临床分析
剖宫产瘢痕部位妊娠(cesarean scar pregnancy,CSP)是指受精卵着床于前次剖宫产子宫切口瘢痕处的一种异位妊娠,是一种罕见而严重的并发症。剖宫产子宫瘢痕妊娠专家共识(2016)提出CSP的发生率为1:2 216~1:1 800,占有剖宫产史的妇女的1.15%,占所有前次剖宫产史妇女异位妊娠的6.1%[1-3]。CSP作为剖宫产远期并发症之一,临床上常被误诊为宫颈妊娠、难免流产或不全流产,在刮宫或人流时由于切口瘢痕缺乏收缩能力,局部断裂的血管不能收缩,常可发生致命的大量出血,有时需行子宫切除来挽救患者生命,给患者带来极大的生理和心理创伤。故此,加强对CSP的认识,早期明确诊断非常重要,是处理本病的关键[4]。通过对我院60例剖宫产子宫瘢痕部位妊娠患者病历进行回顾性分析,探讨剖宫产子宫瘢痕部位妊娠的早期诊断及处理方法,指导临床工作,现汇报如下。
1 资料与方法
1.1 一般资料
统计2013年1月—2017年1月我院妇科收治的剖宫产子宫瘢痕部位妊娠患者60例,年龄范围为22~44岁,平均(34.25±2.65)岁;孕次范围为2~5次,平均(2.37±0.63)次;末次剖宫产手术至发病时间范围为0.5~11年,平均(3.25±1.52)年;均有停经史,停经时间范围为41~70天,平均(39.52±11.35)天;既往剖宫产次数范围为1~3次,平均(1.55±0.51)次,其中一次剖宫产51例,二次剖宫产8例,三次剖宫产1例。60例患者中以无痛性阴道流血为主要临床症状33例,无特征性临床表现27例。血β-HCG水平均高于正常水平,平均血β-HCG值为(288 65±488 5)IUL。阴道超声加彩色多普勒检查:Ⅰ型35例;Ⅱ+Ⅲ型共21例;4例误诊为宫内妊娠,行正常人工流产大出血遂急行MRI确诊后手术治疗。
1.2 诊断标准和分型
采用《剖宫产术后子宫瘢痕妊娠专家共识(2016)》[1]诊断和分型。诊断标准:(1)宫腔内、子宫颈管内空虚,无妊娠囊;(2)妊娠囊着床与子宫前壁下段肌层,部分妊娠囊可见胎芽或胎心搏动;(3)子宫前壁肌层连续性中断,妊娠囊与膀胱之间的子宫肌层明显变薄、甚至消失;(4)彩色多普勒血流显像(CDFI)显示妊娠囊周边高速低阻血流型号。分型:I型:妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内妊娠囊与膀胱之间子宫肌层变薄,厚度>3 mm;Ⅱ型:妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,妊娠囊与膀胱间子宫肌层变薄,厚度≤3 mm;Ⅲ型:妊娠囊完全着床与子宫瘢痕处并向膀胱方向外凸,妊娠囊与膀胱之间肌层明显变薄,甚或缺失,厚度≤3 mm。
1.3 研究方法
对Ⅰ型35例CSP患者给予药物保守治疗,使用甲氨蝶呤(MTX)50 mg/m2肌肉注射联合米非司酮50 mg/次,共6次口服,监测血β-HCG下降情况,待下降或不再上升时行彩超引导联合负压吸宫术,其中5例因出血较多而改行手术治疗转入手术治疗组,其余30例作为保守治疗组;对21例Ⅱ+Ⅲ型CSP患者、5例I型出血多转入手术治疗的患者和4例误诊患者作为手术治疗组,行阴道局部病灶切除和子宫修补术。统计并比较两组患者手术成功率和并发症的发生率,术后血β-HCG值恢复时间、出血量、住院时间和病灶缩小时间,60例组织标本均送病理检查。
1.4 治疗方法
保守治疗采用MTX+米非司酮联合治疗[5],3天后行彩超引导下清宫术;手术治疗采用经阴道病灶切除加子宫修补术[6]:患者全麻,取膀胱结石位,将其排空,利用宫颈钳向下牵拉宫颈上唇直至阴道穹隆可视,使用稀释的垂体后叶素液体浸润宫颈和阴道间隙,在宫颈膀胱腹膜反折下方0.5 cm横行切开,进入膀胱宫颈间隙,将膀胱上推至膀胱腹膜反折处,打开腹膜,找到子宫瘢痕妊娠处,瘢痕处表面呈褐色,软有隆起,在其周围浸润稀释的垂体后叶素液,沿原切开方向隆起处切开1 cm切口,用7号吸管行吸宫术,将吸除组织周围0.5 cm的瘢痕组织切除,随后缝合止血,留置尿管。
1.5 疗效评价
根据患者术后临床症状及实验室指标进行疗效评价[7],治愈:患者所有症状消失,各项指标显示正常;有效:患者临床症状好转,各项指标包括HCG以及包块均有明显改善;无效:患者临床症状无好转甚至恶化。
1.6 统计学方法
对两组数据采用SPSS 13.0软件进行统计分析,计数资料采用χ2检验,计量资料通过(±s)表示,给予t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗成功率与术后并发症比较
I型35例CSP患者,5例出血较多转手术治疗,其他30例I型CSP患者作为保守治疗组,成功率为100.00%(30/30),全部达到治疗效果,治愈25例;手术治疗组共30例,成功率100%(30/30),治愈27例,均达到手术效果,两组均无无效病例。8例术后并发症主要表现为阴道出血淋漓不尽,保守治疗组为5例,16.67%(5/30),最长一例达81天;手术治疗组为3例,10.00%(3/30),2例感染,加强抗感染后正常,1例怀疑憩室。两组治疗成功率和并发症比较差异无统计学意义(P>0.05)。见表1。

表1 两组疗效和并发症比较[例(%)]
2.2 两组血β-HCG值、出血量及住院时间及病灶消退时间比较
手术治疗组治疗后血β-HCG值恢复时间、住院时间、出血量和病灶消退时间明显低于保守治疗组,差异有统计学意义(P<0.05),见表2。
2.3 病理检查结果
60例患者的病灶组织标本均送病理学检查,均提示退变、坏死的绒毛或胎盘组织。
3 讨论
CSP是一种特殊部位的异位妊娠,有研究显示,CSP与患者初次剖宫产时引起的子宫内膜损伤有关[8-9]。若受精卵着床于有缺陷的剖宫产子宫切口瘢痕处,可导致蜕膜缺损,滋养细胞进入肌层,形成植入甚至穿透切口薄弱的肌层,造成无法控制的大出血甚至子宫破裂。因此,预防CSP的发生首先应提高产科质量,严格剖宫产指征,保证剖宫产手术质量,减少剖宫产的发生率,减少切口感染、愈合不良的机会。术后加强生育宣教,做好避孕措施,对有剖宫产史再次妊娠的妇女,应重点排查CSP,从而减少CSP的发生。鉴于CSP是一种特殊类型的异位妊娠,尚无统一的治疗标准,继续妊娠容易发生难于控制的大出血、失血性休克、甚至切除子宫等,一旦确诊应及时终止妊娠。目前治疗CSP的方法临床上有多种方案,比如药物治疗、介入治疗、刮宫治疗、手术治疗等多种多样。手术治疗又有药物加刮宫术、选择性子宫动脉栓塞术(UAE)加刮宫术、宫(腹)腔镜手术、开腹和经阴道病灶切除术等。因此,对于CSP的治疗应参照患者的自身综合状况、病灶大小,特别是CSP的分型,选择合适的治疗。对于Ⅰ型,选择UAE加B超引导清宫是一种有效的方法;对于Ⅱ+Ⅲ型CSP,建议采用手术治疗[10],因为阴式手术具有住院时间短,HCG恢复快,术中出血少[11-12]的优点。而UAE设备代价过高(本文用药物加刮宫术替代UAE加刮宫术),宫(腹)腔镜不能普及,开腹创伤过大,因此,药物联合加彩超引导刮宫术及经阴道病灶切除子宫修补术就成为基层治疗CSP不错的选择。本研究对照组中35例Ⅰ型CSP患者采用MTX加米非司酮配合B超引导下刮宫术,极大地改善和提高了操作的安全性和准确性,也极大地减少了不良反应和并发症的发生率[13]。本组有30例成功治愈,治愈率达到85.71%。应用MTX联合米非司酮,是因为MTX能干扰二氢叶酸还原为四氢叶酸,使DNA合成受阻,抑制绒毛的生长,使绒毛变性、坏死、脱落,是治疗异位妊娠的首先药物;米非司酮治疗CSP的原理是米非司酮为抗孕激素药物,拮抗孕酮使绒毛组织发生蜕变,蛻膜组织发生萎缩坏死导致胚胎死亡,排出体外[5]。手术治疗组中21例Ⅱ+Ⅲ型CSP 患者、4例误诊患者和5例保守治疗失败患者均采用经阴道病灶切除加在宫修补术,成功率100%,与保守治疗组比较在出血量、住院时间、β-HCG恢复时间和病灶缩小时间方面差异均具有统计学意义(P<0.05)。因此,阴式子宫瘢痕妊娠切除修补术是一种微创手术,可修补子宫瘢痕部位,也可一次性彻底清除病灶,使患者恢复快,住院时间短,并发症发生率低、安全性高[14]等优点,且姚书忠等人[15]提出无论是哪种类型的CSP,一旦诊断出来,宜尽早治疗,早期均可采用阴式手术,具有很高的安全性及有效性,对保守治疗失败患者,采用手术治疗也是不错的选择。
表2 两组术后血β-HCG值、出血量及住院时间、病灶缩小时间比较(±s)
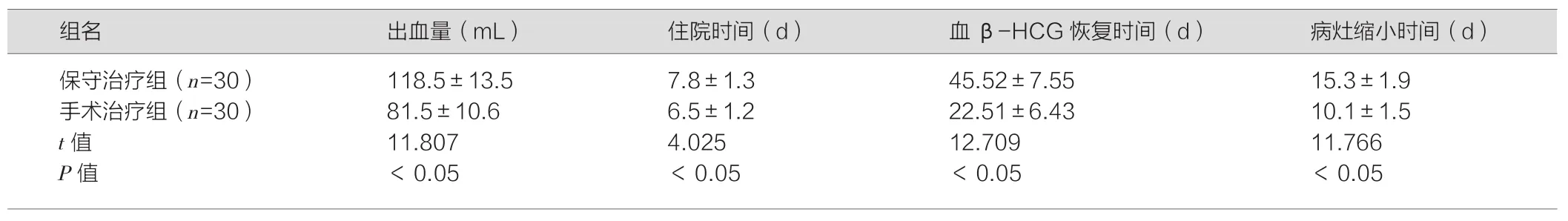
表2 两组术后血β-HCG值、出血量及住院时间、病灶缩小时间比较(±s)
组名 出血量(mL) 住院时间(d) 血β-HCG恢复时间(d) 病灶缩小时间(d)保守治疗组(n=30) 118.5±13.5 7.8±1.3 45.52±7.55 15.3±1.9手术治疗组(n=30) 81.5±10.6 6.5±1.2 22.51±6.43 10.1±1.5 t值 11.807 4.025 12.709 11.766 P值 <0.05 <0.05 <0.05 <0.05
因为剖宫产子宫瘢痕部位妊娠均有停经史、子宫增大、血β-HCG升高等早孕表现,所以对既往有剖宫产病史的患者,就诊时如果有上述临床表现和阴道出血者,就应高度警惕子宫瘢痕部位妊娠的可能,及时行阴道超声和彩色多普勒检查,必要时行MRI检查,主要是CSP患者应用MRI诊断,检出率高,以进一步明确诊断[16];对诊断明确的I型CSP患者,在知情同意行保守治疗时,必须由高年资医师亲自操作,这样可以缩短手术时间,减少出血量,提高治疗的成功率,减少术后的并发症等,同时做好手术的预案,一旦失败立即手术治疗,以挽救患者的生命;对Ⅱ型、Ⅲ型CSP患者建议采用手术治疗,手术治疗根据医师的情况采用最熟悉最可靠对患者最有利的方式,本文采用的经阴道手术治疗CSP患者,均严格的掌握了手术指征,建议对部分孕囊较大、出血偏多、剖宫产间隔时间短、多次剖宫产史和有意愿的I型患者也可放宽手术指征,手术的同时修复子宫的缺陷,避免CSP的再次发生。本文60例CSP,由于诊断和处理及时,没有发生一例子宫切除和孕妇死亡。
本文8例并发症主要是术后阴道出血淋漓不尽,其中手术治疗组有2例合并感染,1例切口憩室;保守治疗组5例患者血β-HCG消退时间偏长,其中1例患者到81天才消退,病灶在10周左右恢复。因此,重视CSP患者术后的随访,坚持监测血β-HCG值和彩超检查病灶恢复情况,对减少患者恐惧心理,提高患者生活质量大有裨益。
总之,在临床实践中,我们应严格掌握剖宫产指针,降低剖宫产率,并通过加强CSP预防工作,降低CSP 的发生率,同时需加强对CSP 的认识,做到早诊断,早终止,早清除[17]。

