标准外伤大骨瓣开颅术治疗额颞部重型颅脑损伤临床观察
吴 浩
博爱县人民医院神经外科,河南 博爱 454450
重型颅脑损伤(severe traumatic brain injury,STBI)属脑外科多发疾病,多因挤压、钝器打击、高空坠落、车祸等高能量外界暴力而造成,同时其发病率较高,有资料统计显示,颅脑损伤患者中达20%均为STBI[1-5]。该病临床表现为感觉障碍、恶心呕吐、失语、头痛等,严重者甚至可产生休克,同时常并发脑水肿、颅内血肿及脑挫伤等,导致其颅内压异常升高,致残、致死风险大,严重威胁患者生命健康和生活质量[6-10]。目前,外科手术仍为治疗STBI的主要手段。尹乾坤等[11-15]研究指出,采用标准外伤大骨瓣开颅术能有效清除颅脑损伤患者颅内血肿,降低其颅内压,控制疾病进展。本研究将标准外伤大骨瓣开颅术应用于STBI患者,旨在观察其对STBI患者术后并发症发生率及生活质量的影响。
1 资料与方法
1.1临床资料选择博爱县人民医院2012-08-2016-08收治的STBI患者98例,依据建档顺序分组,各49例。观察组男28例,女21例,年龄23~74(44.90±6.51)岁,格拉斯哥昏迷评分(GCS)为3~8分,平均(5.08±1.37)分。对照组男29例,女20例,年龄24~72(44.17±6.83)岁,GCS评分为3~8分,平均(5.29±1.43)分。2组性别、GCS评分、年龄等基线资料比较无明显差异(P>0.05)。本研究通过我院伦理委员会审核批准。
1.2纳入、排除标准(1)纳入标准:均符合《外科学》STBI有关诊断标准[16],且通过CT检查确诊;知情同意本研究;(2)排除标准:合并脑肿瘤、凝血功能障碍、脑血管病、出血倾向、颅内高血压、精神系统疾病者;存在严重肝肾功能障碍者;妊娠期或者哺乳期女性。
1.3方法对照组实施常规骨瓣开颅术,全麻,仰卧体位,仔细探查病灶、血肿位置,确定恰当骨瓣位置,施行开颅减压,待病灶与血肿彻底清除之后采取止血缝合处理。见图1、2。观察组采取标准外伤大骨瓣开颅术:全麻,在头部颧弓上耳前1 cm左右位置做一切口(切口终点至耳廓后上方顶骨结节处),并在正中线到额部发际做5个钻骨孔(包括耳前近颞底位置3个、额骨颧突后及额突眉弓下近中线位置各1个),充分显露额底、颞底,将蝶骨嵴外1/3咬除,彻底清除硬膜外血肿,施行颅内止血;打开硬脑膜,显露顶叶、前颅底及颅底,彻底清除硬膜下血肿与挫裂坏死组织,止血处理,如果患者存在急性脑膨出症状则采取减压处理,术毕扩大硬脑膜采取减张缝合,并行解剖复位。术后2组均采取促进脑功能恢复、抗感染及预防脑水肿等常规治疗。见图3、4。
1.4观察指标(1)以DRS评分量表评价2组手术前后脑功能障碍状况,分值越高脑功能障碍越严重。(2)采用NIHSS量表评定2组手术前后神经功能,得分越高神经功能越差。(3)比较2组手术前后颅内压水平。(4)术后进行5个月随访,以GOS评分量表评估2组预后情况,包括病死(1分)、植物生存(2分)、重度残疾(3分,生活无法自理)、中度残疾(4分,生活可部分自理)、恢复良好(5分,可正常工作、生活)5个等级[17];应用SF-36量表对2组术前及术后5个月生活质量予以评定,分值越高生活质量越高[18];统计2组并发症(脑脊液、急性脑膨出及颅内感染等)发生情况。
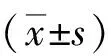

图1 对照组术前影像学检查Figure 1 Preoperative imaging examination of the control group

图2 常规骨瓣开颅术手术Figure 2 Conventional bone flap craniotomy

图3 观察组术前影像学检查Figure 3 Preoperative imaging examination of the observation group
2 结果
2.12组DRS、NIHSS评分及颅内压水平比较2组术前DRS、NIHSS评分及颅内压水平比较,差异均无统计学意义(P>0.05);观察组术后DRS、NIHSS评分及颅内压水平均较对照组降低,差异有统计学意义(P<0.05)。见表1。
2.22组预后比较经术后5个月随访,无失访病例,2组病死、植物生存、重度残疾、中度残疾发生率相比,差异均无统计学意义(P>0.05);观察组恢复良好率(40.82%)高于对照组(20.41%),差异有统计学意义(P<0.05)。见表2。
2.32组并发症发生率比较观察组并发症发生率(6.12%)低于对照组(20.41%),差异有统计学意义(P<0.05)。见表3。
2.42组生活质量比较术前2组SF-36评分对比,差异无统计学意义(P>0.05);经随访,2组术后5个月SF-36评分均较术前提高,且观察组升高幅度大于对照组,差异有统计学意义(P<0.05)。见表4。

图4 标准外伤大骨瓣开颅术手术Figure 4 Standard trauma large craniotomy
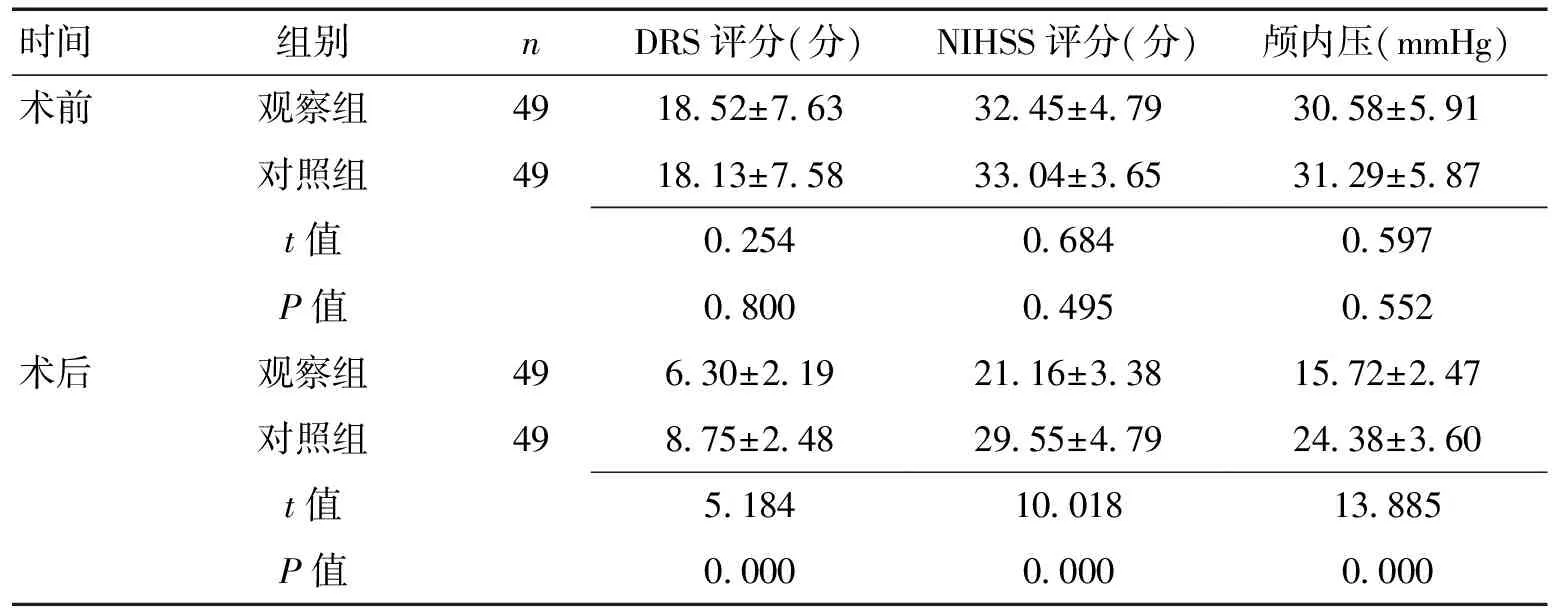
时间组别nDRS评分(分)NIHSS评分(分)颅内压(mmHg)术前观察组4918.52±7.6332.45±4.7930.58±5.91对照组4918.13±7.5833.04±3.6531.29±5.87t值0.2540.6840.597P值0.8000.4950.552术后观察组496.30±2.1921.16±3.3815.72±2.47对照组498.75±2.4829.55±4.7924.38±3.60t值5.18410.01813.885P值0.0000.0000.000

表2 2组预后比较 [n(%)]

表3 2组并发症发生率比较 [n(%)]

表4 2组SF-36评分比较分)
3 讨论
STBI为临床多发危重急症,具有病情复杂、进展迅速及致残、致死率较高等特点,且随着现代交通及工业化的不断发展,其发病率有逐年递增趋势,受到临床广泛关注[19-25]。同时,STBI常会合并脑水肿、颅内血肿及脑组织缺氧、缺血等症状,致使颅内压恶性增高,若未给予及时治疗或者治疗不当极易造成患者死亡[26-33]。因此,积极采取骨瓣减压术以有效清除颅内血肿、缓解颅内高压症状、减轻脑干受压、改善脑血流量为控制STBI病情进展、减少疾病致死率及改善预后关键措施[34-40]。
常规骨瓣开颅术虽可清除颅内血肿与挫伤脑组织,一定程度降低颅内压,但骨窗面积较小,减压欠充分,移位脑组织复位较缓慢,同时颅底组织显露欠佳,难以直视下在前中颅底进行止血及清除挫伤病灶,导致止血不彻底或者止血过程中合并副损伤,造成迟发性颅内血肿,治疗效果欠佳[41-46]。而标准外伤大骨瓣开颅术为由欧美国家引进的新型术式,骨窗大小达12 cm×15 cm,能充分暴露额极、颞叶、额叶等脑组织,彻底清除坏死脑组织及颅内血肿,扩大颅腔容积,有效降低颅内压[47-52]。管峥峰等[53-56]研究报道,应用标准外伤大骨瓣开颅术治疗可进行有效减压及清除颅内血肿,减少术中急性脑膨出发生几率,改善患者预后。段中华[57]通过随机对照研究证实,采取标准大骨瓣开颅术治疗组术后颅内高压持续3 d发生率12.5%低于常规骨瓣开颅术治疗组33.3%,且中度残疾以上康复率84.4%高于常规骨瓣开颅术治疗组60.0%(P<0.05)。充分说明采用标准外伤大骨瓣开颅术治疗安全性及有效有效性。
本研究显示,观察组术后DRS、NIHSS评分及颅内压水平均较对照组降低,且恢复良好率高于对照组,并发症发生率低于对照组。表明采用标准外伤大骨瓣开颅术治疗效果显著,可明显改善患者颅内压,促进脑功能及神经功能恢复,改善预后,且并发症少。同常规骨瓣开颅术相比,标准外伤大骨瓣开颅术具有如下优势[58-62]:(1)骨窗面积较大,手术暴露范围广,可充分显露前颅底、中颅底与额叶、颞叶、顶叶,能够彻底清除颅内血肿和坏死脑组织,扩大颅腔容积,促使脑组织朝骨窗方向膨出,进而有效降低颅内压,缓解脑疝对脑干造成的压迫,促使脑干复位及功能恢复;(2)能发现前、中颅底出血并采取有效止血,修补受损硬脑膜,减少脑脊液漏发生情况;(3)可发现并控制桥静脉、岩静脉、横窦、矢状窦出血;(4)可有效降低术中颅压,减少术中急性脑膨出发生情况;(5)可打开侧裂与颅底诸池,促进血性脑脊液释放,缓解术后脑血管痉挛症状;(6)咬除蝶骨嵴后有助于降低侧裂血管压力,增加脑血流量,缓解术后脑肿胀症状。另外,本研究显示,经随访观察组术后5个月SF-36评分较对照组提高(P<0.05)。提示采用标准外伤大骨瓣开颅术治疗有助于提升患者生活质量。究其原因与术后患者脑功能与神经功能恢复加快、身心负担减轻以及生活自理能力提升等有关。
对额颞部重型颅脑损伤患者采用标准外伤大骨瓣开颅术治疗效果显著,可明显改善患者颅内压,促进脑功能及神经功能恢复,改善预后,提升患者生活质量。

