血液透析联合腹膜透析治疗对尿毒症患者营养状况、心肾功能及并发症的影响
刘欢,陶雅非,任东升
(1新乡医学院研究生院,河南新乡453003;2南阳市中心医院)
尿毒症作为各种慢性肾病的终末阶段,近年来发生率明显上升。长期的临床研究发现,尿毒症患者5年生存率不足35%[1],综合性治疗后病情缓解率不足50%[2]。现阶段临床上主要通过肾脏替代治疗尿毒症,其能通过清除体内代谢毒素,减轻病理性因子蓄积对组织器官的损伤。其中,腹膜透析治疗能在改善尿毒症患者体内代谢环境的同时,兼具有经济、便捷的特点[3];但是,长期的临床随访观察发现,患者发生低蛋白血症、腹膜感染的风险较高[4]。血液透析能够在清除机体代谢毒素的同时,稳定体内的糖脂代谢,降低透析治疗过程中的并发症[5, 6]。为进一步提高尿毒症的治疗效果,本研究观察了血液透析联合腹膜透析治疗对尿毒症患者营养状况、心肾功能及并发症的影响,进一步探讨两者联合治疗的效果。现报告如下。
1 资料与方法
1.1 临床资料 收集2016年1月~2017年12月南阳市中心医院收治的尿毒症患者。纳入标准:①肾小球滤过率<30 mL/min;②无高钾血症、严重酸中毒等急诊透析指征;③入组前3个月未服用过降血脂药物;④患者及家属知情同意。排除标准:①合并脑出血;②有腹膜缺损;③合并肝脏疾病;④合并全身感染性疾病等。最终共选取尿毒症患者97例,根据治疗方案分为观察组47例和对照组50例。观察组男29例、女18例,年龄(56.68±8.10)岁,原发疾病为肾小球肾炎22例、高血压肾病12例、梗阻性肾病8例、其他5例;对照组男28例、女22例,年龄(58.11±9.46)岁,原发疾病为慢性肾小球肾炎26例、高血压肾病13例、梗阻性肾病7例、其他4例;本研究经医院医学伦理委员会批准,两组性别、年龄、原发疾病具有可比性。
1.2 治疗方法 对照组采用美国百特双联系统进行腹膜透析:取下腹部3 cm的小切口,逐层分离腹壁及腹膜,透析管置于膀胱直肠陷凹,每日行4次腹膜透析治疗。观察组采用腹膜透析联合血液透析:腹膜透析同对照组,采用德国金宝公司生产的AK95s进行血液透析。建立右侧颈内静脉通道,在颈内静脉内留置导管进行长期透析治疗;每次透析治疗4 h,每周进行3次血液透析。两组均透析治疗1年。
1.3 营养状况、心肾功能及并发症观察方法 透析治疗前后,常规采集患者肘部静脉血4 mL,自然凝固后留取上清,-20 ℃冰箱保存;采用上海雨婷生物科技公司生产的全自动生化检测仪器(Biotetic-2008)及该公司配套试剂检测红蛋白、白蛋白评价营养状况,检测尿素氮和血肌酐评价肾功能;操作按照试剂盒说明书进行,室内质量控制符合标准。采用美国IE33飞利浦公司生产心脏彩超检测心脏左心室射血分数(LVEF),仪器探头设置为3.5~5.0 MHz。透析治疗过程中,记录并发症发生情况。

2 结果
2.1 两组治疗前后血红蛋白、白蛋白及LVEF比较 见表1。
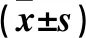
表1 两组治疗前后血红蛋白、白蛋白及LVEF比较
注:与治疗前比较,*P<0.05。
2.2 两组治疗前后肾功能比较 见表2。
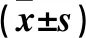
表2 两组治疗前后肾功能比较
注:与治疗前比较,*P<0.05。
2.3 两组透析并发症比较 观察组发生低蛋白血症1例、腹膜感染1例,心包积液1例,透析并发症发生率6.38%;对照组发生低蛋白血症4例、心脑血管意外2例、腹膜感染3例、心包积液2例,透析并发症发生率22.00%。观察组透析并发症发生率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
慢性肾小球肾炎、肾病综合征等泌尿系统疾病,均能增加其最终进展为尿毒症的风险;特别是在具有基础性合并症或者基础性高血压的患者中,尿毒症发生风险可进一步增加。临床上,尿毒症的发生不仅能导致患者短期内病情进展,同时还增加患者肾性脑病或多器官功能衰竭的发生率[7]。肾移植是治疗尿毒症的有效方法,但费用较高,肾脏供应来源有限,且移植后存在较严重的免疫排斥反应。
腹膜透析治疗操作较为简便,患者的经济压力较为适中,能够清除机体内蓄积的大分子物质;同时腹膜透析治疗后,对于尿毒症患者血流动力学的影响较小,术后低血压的发生率较低。但是,部分单中心临床分析研究发现,腹膜透析治疗后,尿毒症患者发生尿毒症性胸腔相关积液的风险可超过2.5%,同时脑疝发生率也明显上升[8, 9]。血液透析可清除体内的大分子物质、β2微球蛋白、补体、炎性介质、内毒素等,因此具有较高的毒素清除效果。血液透析治疗过程中,无需通过腹膜进行有创操作,降低了腹膜感染的发生风险;同时,血液透析治疗能较理想地清除体内的氧化应激性因子,减轻其对于体内血脂代谢的影响[10,11]。部分研究者分析了腹膜透析或血液透析的治疗效果,认为二者均能在尿毒症的肾脏替代治疗过程中发挥作用[12],而本研究观察了腹膜透析联合血液透析的治疗效果。
本研究发现,腹膜透析联合血液透析治疗后,观察组血红蛋白、白蛋白和LVEF均上升,高于单独腹膜透析治疗的对照组,差异有统计学意义,提示腹膜透析联合血液透析治疗有助于改善患者营养状况并提高左心功能。其治疗方面的作用,可能与血液透析以下几个方面的优势有关[13]:①相比于单独的腹膜透析治疗,联合血液透析治疗对于溶质的选择性更高,对于大分子类代谢毒素或者小分子类物质均能够有效清除,能够减轻毒素蓄积诱导的血红蛋白破坏;②联合血液透析治疗,能够进一步提高体内炎性因子的清除程度,降低炎症反应诱导心肌细胞收缩功能的障碍。段茜等[14]研究发现,在采用腹膜透析联合血液透析治疗后,尿毒症患者体内的血红蛋白浓度可平均上升40%,同时心功能也可进一步改善。尿素氮和血肌酐是评估透析治疗效果的重要指标,二者上升能够加剧肾功能恶化的速度,促进患者多器官功能衰竭的发生。本研究结果显示,观察组治疗后尿素氮和血肌酐浓度均下降,提示联合血液透析治疗可进一步改善患者的肾功能。在探讨不同透析方式治疗的临床安全性过程中,发现观察组透析并发症发生率明显下降,而并发症的改善主要在低蛋白血症或者腹膜感染方面。这主要由于联合血液透析治疗时,能够减轻腹膜透析治疗的压力,避免单一腹膜透析导致的低蛋白血症或者腹膜感染的发生。因此,我们认为,血液透析联合腹膜透析治疗尿毒症有较好的效果,可明显改善患者的营养状态及心肾功能,从而降低透析并发症的发生。今后,我们将进一步探讨腹膜透析联合血液透析治疗对于患者多器官功能衰竭或者肾性脑病等发生的影响,以多方面、多角度论证联合治疗的优势。

