非布司他在慢性肾脏病合并高尿酸血症治疗中的应用价值分析
宋柳全,谭焕原,谢宝超,黄菁梅,邱承高
(梧州市工人医院,广西梧州543000)
肾脏是排泄尿酸的重要器官,极易受各种因素影响引发高尿酸血症[1]。近年来,人们越来越多地关注慢性肾脏病(CKD)发生、发展与高尿酸血症的关联,认为采取有效措施控制血尿酸水平有助于CKD的防治[2]。临床多采用别嘌醇治疗高尿酸血症,但部分患者效果仍不理想;并且,该药主要经肾脏排出代谢产物,可加重肾脏代谢负担。非布司他是一种新型降血尿酸药物,控制尿酸效果优于别嘌醇[3]。CKD发生后氧化应激反应增强、血脂代谢紊乱、血管紧张素Ⅱ分泌增多、代谢性酸中毒等均可诱导增强炎症反应,导致全身循环内炎性因子持续增高,促进CKD病情进展。2017年3月~2018年3月,我们观察了CKD合并高尿酸血症患者治疗中应用非布他司的临床效果及其对外周血白细胞介素6(IL-6)、IL-8、肿瘤坏死因子α(TNF-α)、转化生长因子β1(TGF-β1)等炎症因子水平的影响,旨在为非布他司用于CKD合并高尿酸血症提供临床依据。现报告如下。
1 资料与方法
1.1 临床资料 收集同期梧州市工人医院收治的CKD合并高尿酸血症患者。纳入标准:①符合《中国肾脏疾病高尿酸血症诊治的实践指南》[4]中CKD诊断标准,分期为G2~G4期,估算肾小球滤过率(eGFR)<60 mL/(min·1.73 m2);②符合《慢性肾脏病筛查诊断及防治指南》[5]中高尿酸血症诊断标准,男性血尿酸≥420 μmol/L,女性血尿酸≥360 μmol/L;③年龄>18岁;④神志清楚,有一定听、读、写、表达能力;⑤自愿签署知情同意书。排除标准:①合并严重心脏疾病、肝功能不全等疾病;②合并严重水电解质、酸碱平衡紊乱;③合并严重血液系统疾病、呼吸系统疾病、免疫性疾病;④治疗前3个月内服用过茶碱类药物、噻嗪类利尿剂、血管紧张素转换酶抑制剂等药物;⑤妊娠、哺乳期妇女;⑥接受透析或肾脏移植者;⑦治疗依从性差,或中途退出者。共选取符合标准患者60例,以随机抽样法分为两组各30例。观察组男23例、女7例,年龄(57.21±10.02)岁,BMI(24.85±2.14)kg/m2,原发病为慢性肾小球肾炎14例、高血压肾损害7例、糖尿病肾病7例、梗阻性肾病2例,有吸烟史13例、饮酒史12例,eGFR(44.25±10.02)mL/(min·1.73 m2),CKD分期G2期13例、G3期11例、G4期6例。对照组男22例、女8例,年龄(58.02±9.85)岁,BMI(24.90±2.08)kg/m2,原发病为慢性肾小球肾炎13例、高血压肾损害7例、糖尿病肾病7例、梗阻性肾病3例,有吸烟史14例、饮酒史12例,eGFR(44.30±10.05)mL/(min·1.73 m2),CKD分期G2期12例、G3期12例、G4期6例。本研究经医院伦理委员会批准,两组临床资料具有可比性。
1.2 治疗方法 两组均实施常规治疗,包括保持低盐低蛋白饮食、促红细胞生长素纠正贫血、钙通道阻滞剂和(或)β受体阻滞剂降压、碳酸氢钠维持电解质酸碱平衡等。观察组加用非布司他(江苏恒瑞医药股份有限公司,国药准字H20130081),初始剂量为40 mg/d,1次/d;治疗2周后复查血尿酸,若血尿酸水平仍>360 μmol/L,调整为80 mg/d,1次/d,直至疗程结束。对照组加用别嘌醇片(重庆青阳药业有限公司,国药准字H50021422),初始剂量为50 mg/次,1~2次/d,治疗1周;随后每周根据病情递增50~100 mg,G3期剂量保持≤300 mg/d,G4期剂量保持≤200 mg/d,2~3次/d。两组1个疗程均为4周,持续治疗6个疗程。
1.3 临床疗效判定 依据《中国慢性肾脏病患者合并高尿酸血症诊治专家共识》[6]拟定疗效标准:显效为治疗后症状、体征消失,血尿酸水平降低≥20%,血肌酐水平降低≥30%或恢复正常;有效为治疗后症状、体征明显改善,血尿酸水平降低10%~20%,血肌酐水平降低20%~30%;无效为治疗后症状、体征无变化或恶化,血尿酸、血肌酐水平未达到有效标准。总有效率=(显效+有效)例数/总例数×100%。
1.4 血尿酸及炎症因子检测 治疗前后分别取清晨空腹肘正中静脉血5 mL,离心后备用,24 h内以尿酸酶法检测血尿酸,日立7180全自动生化分析仪检测炎症因子。以双抗体夹心ELISA法检测血清IL-6、IL-8、TNF-α,采用美国Genzyme公司试剂盒;以ELISA法检测血清TGF-β1,采用晶美公司生产的试剂盒。
1.5 不良反应观察 治疗期间,观察两组不良反应发生情况,如胃肠道反应、肝肾功能损伤、血细胞减少等。

2 结果
2.1 两组临床效果比较 观察组显效14例、有效15例、无效2例、总有效率93.33%,对照组显效10例、有效12例、无效8例、总有效率73.33%,观察组总有效率高于对照组(P<0.05)。
2.2 两组血尿酸、炎症因子水平比较 治疗前,两组血尿酸、炎症因子水平差异无统计学意义。治疗后,两组血尿酸、IL-6、IL-8、TNF-α、TGF-β1水平均低于同组治疗前(P均<0.05),且观察组各指标均低于对照组(P均<0.05)。见表1。
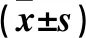
表1 两组血尿酸、炎症因子水平比较
注:与同组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
2.3 两组不良反应情况比较 治疗期间,观察组出现恶心呕吐、肝功能损伤各1例,不良反应发生率为6.67%;对照组出现恶心呕吐2例、剥脱性皮炎1例,不良反应发生率为10.00%。两组不良反应发生率比较,差异无统计学意义。
3 讨论
CKD与高尿酸血症密切相关,后者在前者发生、发展中发挥重要作用,且为前者发生肾衰竭的重要危险因素。冯哲等[7]研究发现,血尿酸水平每提升60 μmol/L,机体出现肾脏损伤的风险可增加7%~11%。目前,临床对CKD进展中高尿酸血症是否为独立危险因素仍存在较大争议,但一致认为控制血尿酸水平可延缓CKD进程。以往常用降尿酸药物为别嘌醇,该药属于嘌呤类似物,具有类嘌呤结构,能通过抑制黄嘌呤氧化酶活性,控制次黄嘌呤、黄嘌呤向尿酸的生成过程,减少内源性尿酸合成量,使血尿酸水平降低。胡瑞海等[8]以别嘌醇治疗高尿酸血症,发现治疗后血尿酸水平下降,且具有肾脏保护作用。但是,别嘌醇可影响或涉及嘌呤、嘧啶代谢其他酶活性,不耐受者可诱发相关超敏反应,且不适用于严重肾功能不全者。而非布司他属于新型黄嘌呤氧化酶抑制剂,主要经肝脏代谢。该药能抑制还原型、氧化型黄嘌呤氧化酶,形成较稳定的药物-酶复合物。相关Meta分析发现,高尿酸血症患者应用非布司他可获得较别嘌醇更强的血尿酸控制效果及更少的药物不良反应[9]。因此,临床推荐非布司他作为无法耐受别嘌醇药物患者的替代药物。王惠芳等[10]调查发现,CKD 3~4期伴高尿酸血症患者治疗中,非布司他具有较强降尿酸作用,且能有效保护肾脏,改善肾功能,效果较别嘌醇更理想。黄新忠等[11]重点分析了非布司他对CKD 3~4期合并高尿酸血症患者的肾脏保护作用和机制,认为该药可能通过降低血尿酸水平,提升抗氧化作用,延缓肾小球滤过率下降速度,发挥保护肾功能的作用。本研究发现,观察组总有效率高于对照组,提示非布司他相较于别嘌醇具有更好的降血尿酸效果和肾保护作用,与上述研究结果相符。但是,本研究发现两组不良反应程度均较轻,发生率差异不显著。这与既往研究认为别嘌醇不良反应发生风险[12]更高不符,可能与样本量、患者体质、服药依从性、纳入标准不同等因素有关。
但是,笔者查阅数据库发现,目前就CKD合并高尿酸血症患者治疗中非布司他对炎症反应影响的研究较少。相关研究发现,微炎症状态是除高血压、高血糖、肥胖等因素外,影响CKD发生及预后的关键因素。微炎症状态可经多种途径对CKD的发展进行调控,且会导致患者出现营养不良[13]。具体而言,CKD微炎症状态实质为免疫性炎症,可促使血清脂蛋白、血管内皮细胞结构及功能变化,使脂蛋白含量增高,影响预后。郑昌玲等[14]发现,CKD患者血清炎性因子IL-6、IL-8、TNF-α水平异常升高,提示炎症反应与CKD密切相关。CKD合并高尿酸血症患者体内存在尿酸盐结晶,被白细胞、吞噬细胞吞噬后,可破坏细胞溶酶体等细胞器,损伤血管内皮,导致大量炎症因子释放。其中,IL-6、IL-8可经多种途径诱发炎症反应,促进肾脏纤维化;TNF-α可改变内皮细胞黏附能力,诱导巨噬细胞产生趋化因子,导致肾小球内聚集大量炎性细胞,引发肾脏纤维化。研究表明,肾脏纤维化发生中TGF-β1水平异常升高,TGF-β1在肾间质沉积与IgA肾病发生密切相关[15]。动物研究表明[16],高尿酸血症大鼠应用非布司他可降低血清IL-6、TGF-β1水平,在降低血尿酸同时减轻肾脏炎症反应,且能保护肾脏的功能及形态。张彩香等[17]在人类患者中同样证实这一点。本研究结果显示,两组治疗后血清IL-6、IL-8、TNF-α、TGF-β1水平均较治疗前降低,且观察组各指标降幅更大,提示非布他司在控制CKD合并高尿酸血症患者炎症反应上更具优势。其原因可能是非布他司可有效纠正机体高尿酸状态,而尿酸水平降低或恢复正常,可减轻血管内皮损伤,减少炎症因子释放量,抑制炎症因子表达。
综上所述,非布司他在CKD合并高尿酸血症患者治疗中具有较高应用价值,不仅可控制血尿酸水平,增强临床疗效,还能减轻炎症反应,且用药安全性有保证。但本研究所选病例数较少,就非布司他影响炎症反应的研究不够深入。因此,今后仍需加大研究力度,进行更深层次调查,以证实非布司他在CKD合并高尿酸血症患者治疗中的作用。

