近5年痛风患者疾病认知和诊疗状况变化分析*
汪亚玲 李 琳 陆群群 朱子文 杨志宇 陶金辉
安徽医科大学附属省立医院风湿免疫科,安徽省合肥市 230001
痛风是一种与高尿酸血症相关的炎症性疾病,主要表现为反复发作的关节炎。痛风因其病理生理学特点,容易进行疾病管理和防治[1]。然而目前防治形势不容乐观,痛风患者占总人口的1%~4%,并且发病率年均增加2.68‰,严重影响了人们生存质量[2],有必要加强疾病防治,完善防治策略。本研究分析了近5年痛风患者诊疗现状及对疾病认知状况的变化,为痛风防治提供参考。
1 对象与方法
1.1 研究对象 2013年12月—2014年1月在合肥地区简单随机调查了100例痛风患者,2018年12月—2019年1月在同样地点随机调查了100例痛风患者。所有患者均符合美国风湿病协会1977年提出的痛风诊断标准。
1.2 研究方法 采取问卷调查法,根据风湿免疫科专家的意见设计调查表,主要询问以下几个方面的问题:(1)患者一般情况,包括年龄、性别、病程和教育程度;(2)患者的诊断情况,包括确诊前的发病次数、确诊的医院等级、确诊的科室、曾经被误诊为哪种疾病;(3)患者的治疗和对疾病的认知情况,包括发病时用药的选择、饮食的禁忌、痛风的危害等。问卷采取选择答题的形式,每个问题设计了4~5个单选或多选答案。
1.3 统计学方法 应用SPSS22.0统计软件进行数据处理。两组间和多组间率或构成比的比较采用χ2检验或者Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 调查对象的一般情况 前后5年分别调查了痛风患者各100例,比较两组间的年龄、性别、病程和教育程度构成比的差异,均无统计学意义(P均>0.05)。见表1。
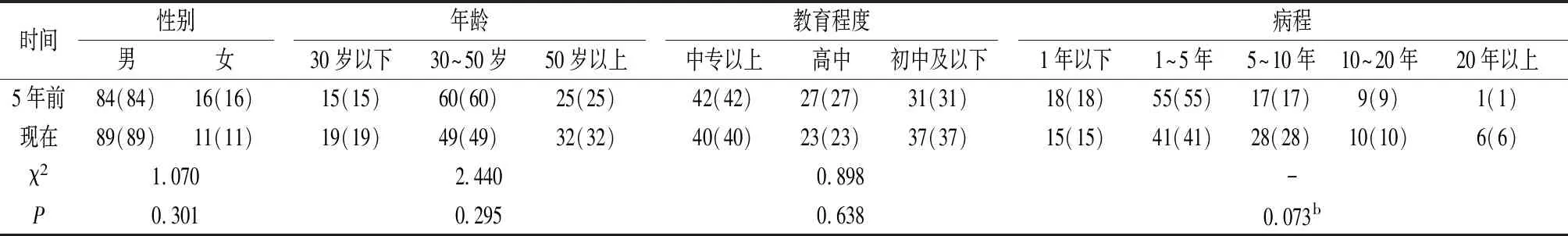
表1 痛风患者的一般情况[n(%)]
注:bFisher 确切概率。
2.2 痛风患者诊断情况的变化
2.2.1 痛风患者确诊前的误诊情况。与5年前比较,痛风患者被确诊前发病的次数显著减少,其中第一次发病即确诊的比例由17%上升到35%,差异有统计学意义(P<0.05)。见表2。
2.2.2 痛风患者曾经被误诊的疾病。与5年前比较,痛风患者被误诊的疾病仍然以外伤、类风湿关节炎和感染为主,差异均无统计学意义(P均>0.05)。见表2。
2.2.3 痛风患者确诊的医院等级。与5年前比较,痛风患者在省级医院确诊的比例显著增加,由30%上升到77%;而在县市级确诊的比例显著减少,由60%下降到19%;差异均有统计学意义(P<0.05)。见表2。
2.2.4 痛风患者确诊的科室。与5年前比较,痛风患者在风湿科确诊的比例显著增加,由34%上升到75%;而在骨科确诊的比例显著减少,由36%下降到4%;差异均有统计学意义(P<0.05)。见表2。
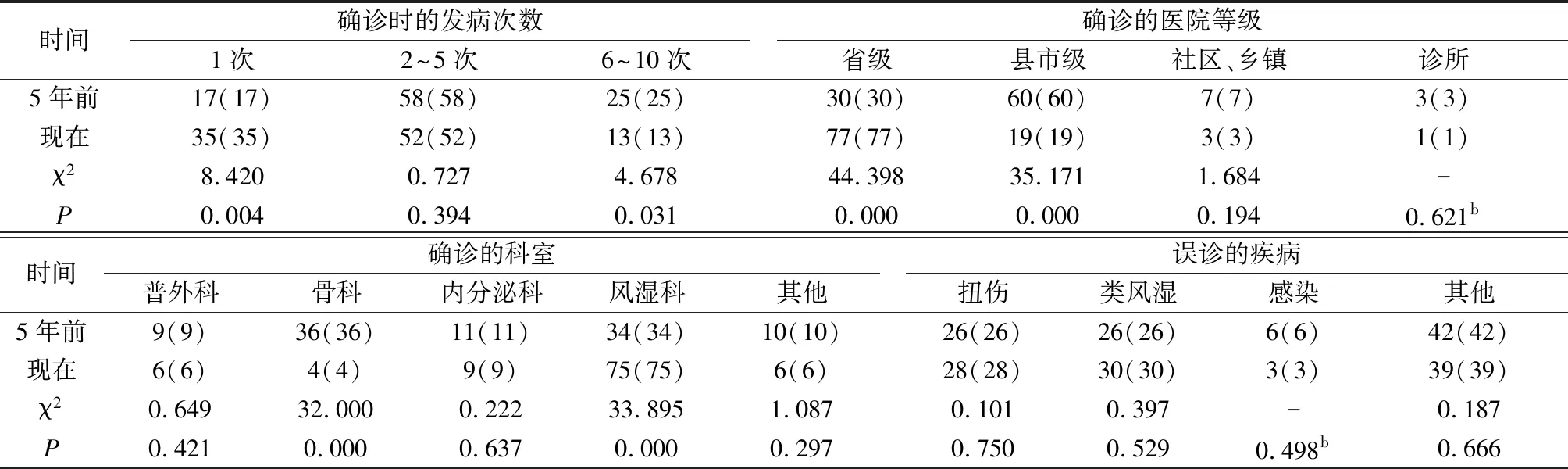
表2 痛风患者的诊断情况[n(%)]
注:bFisher 确切概率。
2.3 痛风患者的治疗和对疾病的认知情况变化
2.3.1 痛风患者急性发病时选择用药情况。与5年前比较,痛风患者急性发病时选用非甾体抗炎药(NSAIDs)治疗的比例显著增加,由28%上升到52%;但误选降尿酸药物的患者也显著增加,由42%上升到63%;差异均有统计学意义(P<0.05)。见表3。
2.3.2 痛风患者对痛风饮食禁忌的认知情况。与5年前比较,痛风患者对禁忌啤酒和肉汤的认知比例显著增加,分别由90%上升到100%,由59%上升到80%,差异均有统计学意义(P<0.05);但对禁忌白酒和猪肝的认知比例无显著变化,差异均无统计学意义(P>0.05)。见表3。
2.3.3 痛风患者对痛风危害的认知情况。与5年前比较,痛风患者对肾脏损害、高血压和影响寿命的危害认知比例显著增加,分别由80%上升到100%,由35%上升到52%,由30%上升到50%,差异均有统计学意义(P<0.05);但对糖尿病危害的认知比例无显著变化,差异无统计学意义(P>0.05)。见表3。
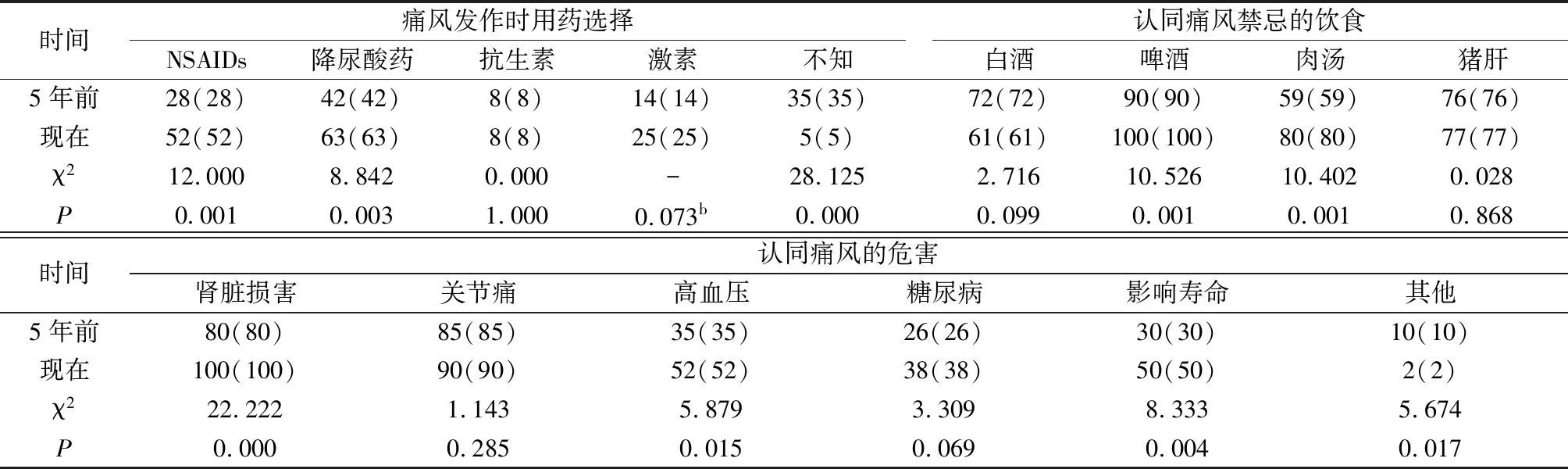
表3 痛风患者的治疗和对疾病的认知情况[n(%)]
注:bFisher 确切概率。
3 讨论
本研究发现痛风患者近5年首次发病即确诊的比例由17%上升到35%,误诊较前有所减少,但情况不容乐观,大多数痛风患者首次发病不能确诊。进一步分析发现,患者在省级医院确诊的比例显著上升,其中主要在风湿科被确诊,而其他县市级以下医院确诊患者的比例没有增加,甚至减少;这与临床医师对痛风的认识现状以及痛风的疾病特点相一致。
由于临床医师对痛风认识存在误区[3],经常把血尿酸升高作为痛风诊断的必备条件,痛风患者血尿酸正常时容易被误诊。近年随着风湿科的迅速发展,在风湿科就诊的关节炎患者增多,痛风早期诊断的比例也逐年增加;但要从根本上改善多数人仍然被误诊的不利局面,需要加大其他专科医师,特别是基层医院医师的培训,提高痛风诊断水平。
痛风治疗主要包括抗炎镇痛治疗和降尿酸治疗[4]。在痛风急性发作时主要给予抗炎镇痛治疗,降尿酸药物可以加重关节炎症状,应当避免使用。本研究结果显示,近5年痛风患者急性发病时误选降尿酸药物患者由42%上升到63%,并且还存在使用抗生素的病例,这表明痛风患者对于痛风急性发作期用药仍存在误区,造成这一现象的主要原因可能是临床医师的不当医嘱。与痛风诊断存在误区类似,临床医师对治疗药物的选择也存在误区[3],许多基层医师错误地认为痛风治疗就是降尿酸治疗,以讹传讹,造成了痛风患者的认识误区。
痛风作为可以防治的代谢性炎症疾病,目前治愈率不容乐观主要与患者依从性差密切相关,适当的患者教育可以有效地提高依从性,可使90%的患者达到治疗目标[5]。痛风患者的良好依从性很重要一部分来源于痛风患者对于痛风的正确认知。痛风与慢性肾脏病、2型糖尿病、血脂异常、心脏病等疾病密切相关[6]。本研究结果显示,近5年痛风患者对肾脏损害认知比例由80%上升到100%,对高血压认知比例由35%上升到52%,对影响寿命的认知比例由30%上升到50%,以上均提示痛风的危害逐渐得到痛风患者的认同,患者主观上对疾病的防治应该得到足够的重视,但调查显示近5年痛风患者对禁忌白酒和猪肝等动物内脏的认知无显著改善,主要原因是包括临床医师在内的人民群众对痛风的防治均存在误区[3,7]。
笔者的研究表明痛风患者的诊疗现状及疾病认知较5年前在不同程度上有所改善,但仍存在许多误区,这些误区的存在与临床医师,特别是基础临床医师的认识不足有关。为提高痛风的防治水平,各级临床医师对痛风应有全面正确的认识,掌握其临床发作特点及治疗方法,并向痛风患者宣传正确知识,提供可靠的治疗方案以及生活干预措施,提高患者的依从性,改善诊疗现状;痛风患者应该更加重视自身疾病,有效配合医生的治疗,最终战胜疾病。

