脑淀粉样血管病相关短暂性局灶性神经症状发作的临床、影像及诊治分析(附3例病例报告及文献复习)
孙金梅,杨 佳,李继梅,刘占东,许春伶
脑淀粉样血管病相关短暂性局灶性神经发作(Cerebral Amyloid Angiopathy-Transient focal neurological episode,CAA-TFNE)也称为淀粉样发作(Amyloid spell)。TFNE是脑淀粉样血管病的一种特殊表现形式,脑淀粉样血管病(CAA)患者多表现为认知障碍及脑叶出血,部分患者可有发作性症状,临床上多以扩散性的感觉异常为主要表现,亦可表现为肢体无力、言语障碍或者视觉障碍等。本文通过回顾性分析近期我科诊治的3例CAA-TFNE的临床资料,探讨其临床特点、影像学特点、治疗方案的选择,同时结合文献复习,以期加强神经内科医师对该病的认识并作出更加准确的诊断及治疗。
1 临床资料
病例1:男,77岁。主因“反复发作左侧肢体麻木无力10 d” 入院。入院10 d前起无明显诱因反复出现左侧肢体及左侧面部麻木,伴左侧肢体无力,每次均以指尖麻胀感起病,逐渐蔓延至前臂、上臂、下肢及面部,偶伴左眼视物模糊,每次持续约20~30 min自行好转,平均每日发作1~2次。既往高血压病、睡眠呼吸暂停等病史,否认家族中类似病史、传染病史、遗传病史及肿瘤病史。体格检查:血压116/57 mmHg(左)、120/65 mmHg(右),神清,语利,高级皮质功能粗测正常,神经系统查体未见明显异常,双侧颈动脉、锁骨下动脉听诊区未闻及杂音。心、肺、腹查体未见明显异常。实验室检查:血、尿、便常规未见异常,甲状腺激素、糖化血红蛋白、BNP、心肌标志物、CRP、类风湿因子、ASO、凝血、肝肾功能、电解质均在正常范围内,血肺吸虫抗体、血吸虫抗体、囊虫抗体、曼氏裂头蚴抗体未见异常,总胆固醇6.37 mmol/L,高密度脂蛋白胆固醇1.95 mmol/L,低密度脂蛋白胆固醇3.98 mmol/L,载脂蛋白-A1(apo-A1)2.03 g/L,脑脊液常规:无色清澈透明,潘氏(Pandy)试验阴性,脑脊液红细胞 210.0×106/L,脑脊液白细胞 0.0×106/L;脑脊液生化:脑脊液总蛋白59.34 mg/dl;脑脊液涂片:未找到革兰氏阴性双球菌、抗酸杆菌、细菌、新型隐球菌;脑脊液培养:未生长细菌;脑脊液细胞学病理诊断:可见较多红细胞。脑脊液囊虫抗体(-)。辅助检查:常规脑电图:左侧脑前部慢波略显。睡眠剥夺脑电图:异常脑电图,左侧半球慢波显著,同侧枕部生理波减少。认知检查:MMSE 30分,MOCA 30分。头部CTA:颅内血管未见明显异常(见图1);头部MRI:右侧顶部中央沟增宽可见异常信号影,在T1呈低信号,T2呈稍等,低信号,增强后呈脑回样强化,脑室系统扩张,脑沟列增宽,右侧中央沟异常信号,蛛网膜下腔出血后遗改变?软脑膜病变?(见图2)头部核磁- 磁敏感序列(MRI-SWI):双侧额顶叶脑沟区含铁血黄素沉积,右侧额叶含铁血黄素沉积(见图3)。
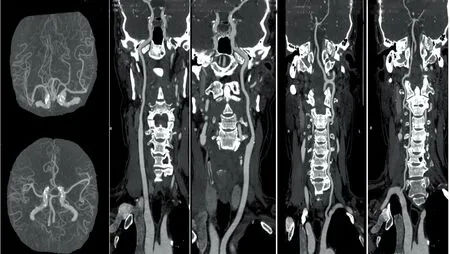
图1 患者头部CTA示颅内大动脉未见明显异常

图2 头部核磁右侧顶部中央沟增宽可见异常信号影,蛛网膜下腔出血改变

图3 头部SWI示双侧额顶叶脑沟区可见线状及结节状低信号,右侧中央沟为主
患者因频繁发作性左侧肢体麻木、力弱入院,结合患者高龄,存在高血压、高脂血症、睡眠呼吸暂停等脑血管病危险因素,入院拟诊为短暂性脑缺血发作(右侧颈内动脉系统),ABCD2评分4分,给予患者拜阿司匹林、波立维双联抗血小板聚集,立普妥强化降脂等治疗,患者左侧颜面部肢体麻木发作症状无明显缓解。后修正诊断为TFNE,予患者暂停抗血小板聚集药物,同时加用奥卡西平450 mg bid,约3 d后,患者发作性左侧肢体麻木、力弱逐渐缓解。
病例2:女,70岁。表现为“发作性左侧肢体麻木、力弱”,麻木由左手中指逐渐向上发展至面部,伴随活动欠利,持续约10 min左右好转,偶伴言语欠利。否认高血压、心脏病史,否认糖尿病、脑血管病、精神疾病史。入院查体:神清、语利,神经系统查体未见明显异常。实验室检查:血、尿、便常规、凝血、TNT+NT-proBNP、肿瘤标志物、血清同型半胱氨酸、糖化血红蛋白、艾梅乙丙感染项目未见明显异常,总胆固醇6.67 mmol/L,低密度脂蛋白胆固醇4.27 mmol/L,超敏感C-反应蛋白4.17 mg/L。血沉23 mm/h,TSH 4.95 mIU/L。颈部血管超声:右锁骨下动脉起始处斑块形成;双侧颈动脉内中膜增厚;双侧椎动脉血流通畅。TCD:脑动脉硬化;颈部动脉硬化改变,头部MRI:右侧额叶少许蛛网膜下腔出血可能;头部SWI:脑内多发微出血灶;右侧中央沟内少量蛛网膜下腔出血可能。正常范围脑电图。腰穿检查,压力130 mmH2O,无色清亮,脑脊液常规检验、脑脊液抗酸+墨汁+革兰染色未见异常,脑脊液生化:脑脊液总蛋白41.83 mg/dl。MOCA16分,MMSE25分,存在认知功能损害。考虑TFNE,予奥卡西平0.15 g bid口服,3 d后加至0.3 g bid,后症状基本缓解。
病例3:男,81岁。主因“发作性言语含混10余次”。既往史:冠状动脉粥样硬化性心脏病、高同型半胱氨酸血症、桥本甲状腺炎、亚临床甲减等。查体:感觉性失语,偶有重复语言,多数时喃喃自语,双手有摸索动作,高级皮质功能检查欠配合。双侧眼睑无下垂,对光反射存在,双侧瞳孔等大等圆,直径2 mm,对光反射灵敏,双眼各向眼动充分,未见眼震,辐辏、调节反射检查欠配合。双侧颞肌、咬肌无萎缩,伸舌检查欠配合,无舌肌萎缩及震颤。四肢未见明显肌肉萎缩及肥大,四肢肌力Ⅴ级、肌张力正常。双侧共济运动检查欠配合。未见震颤、手足徐动及舞蹈样动作。双侧Babinski征未引出。心、肺、腹查体大致正常。实验室检查:血、尿、便常规、凝血、心肌酶、肝肾功能等均未见明显异常,风湿免疫系列指标:抗核抗体谱(全套):间接免疫荧光法抗核抗体(ANA)+1∶80(斑点)*,免疫球蛋白+补体:未见明显异常,抗链O+C反应蛋白+类风湿因子:未见异常,抗ENA抗体(Sm、RNP、SSA、SSB、Jo-1、ScL-71核糖体抗):未见异常。抗中性粒细胞胞浆抗体谱:阴性。腰椎穿刺 测初压80 mmH2O,脑脊液常规检验:未见明显异常,脑脊液生化:脑脊液总蛋白63.68 mg/dl,脑脊液涂片找细菌:未见细菌,未见抗酸杆菌,未见新型隐球菌,自免脑相关抗体均为阴性。睡眠脑电图:顶枕部持续可见局限性棘波、尖波,左侧显著。MMSE16分,MOCA4分。头部CT:多发腔梗,弥漫性脑白质病变。头部核磁:双侧顶部及右侧颞部脑沟内陈旧出血灶?脑白质脱髓鞘,脑实质内散在缺血灶、软化灶;头部SWI:小脑、右侧颞叶、双侧枕顶叶及脑沟内多发斑点状低信号异常信号影,边界清晰(见图5)。患者症状为感觉性失语,为与非惊厥性癫痫持续状态相鉴别,予针对性静脉抗癫痫药物治疗,临床症状及脑电图改善效果欠佳,完善核磁SWI相后,考虑诊断TFNE。予患者口服左乙拉西坦、奥卡西平后未再发作言语含混。

图4 SWI示小脑、右侧颞叶、双侧枕顶叶及脑沟内多发斑点状低信号异常信号影,边界清晰
2 讨 论
CAA由于amyloid-β蛋白沉积于大脑皮质及软脑膜动脉所致,是一种常见的,但是被低估的小血管病。CAA的临床表现多种多样,多主要表现为认知功能减退及脑叶出血。CAA表现为发作性症状即TFNE并不多见,自Greenberg 1993年首先提出这一概念后[1],不断引起国内外学者关注。
TFNE临床表现为症状发作的反复、短暂(通常<30 min)及发作模式固定、刻板。该病的临床表现分为阳性症状及阴性症状两大类。阳性症状定义为:偏头痛“先兆样”症状(类似闪光、暗点等视觉症状)及扩散性躯体感觉异常;阳性视觉现象或肢体抽搐;主要阴性症状表现为:类似暂时性脑缺血发作的症状(肢体无力、语言障碍或视力受损等)[2],文献通过分析25例TFNE患者,其中13例患者(52%)出现明显阳性(“先兆样”)症状,其中阳性症状最多(32%)的是短暂性感觉异常,12例(48%)以阴性(“短暂性脑缺血发作样”)症状为主。本组病例中,3例患者平均年龄 75.6岁,例1与例2具有播散性的感觉异常伴随肢体的无力,持续时间为30 min内,例3患者表现为反复发作的感觉性失语,50%的TFNE患者会反复发作[3],本文汇报的3例病例暂无复发情况发生,考虑与随访期较短相关。
目前关于该病的发病机制尚不明确,皮质扩散抑制、局部的癫痫发作、局部的血管痉挛及缺血性因素均参与其中[1,4]。CAA患者皮质及软脑膜血管容易反复发生蛛网膜下腔出血,新鲜出血刺激相应皮质出现扩散抑制,TFNE患者多表现为播散性的感觉异常,通常认为与皮质扩散抑制相关。TFNE短暂的、固定模式的、反复出现的特点也提示皮质扩散抑制可能是该病发作的主要机制。皮质扩散抑制假说,同样得到动物研究证实,急性蛛网膜下腔出血可诱导皮质播散性抑制的发生,而首次蛛网膜下腔出血后皮质沉积的含铁血黄素同样可诱导皮质播散性抑制[5,6]。理论上,新鲜出血或含铁血黄素刺激皮质引起局部皮质异常放电,造成局灶性癫痫发作。临床上,抗癫痫药物的确可以终止该病的发作。本文中例1,例2患者普通及睡眠脑电图并未监测到尖波、棘波等癫痫波。例3患者检测到局限性癫痫波,且3例患者应用抗癫痫药物后临床症状均有明显改善。Ni等[7]曾分析15例TFNE患者,均没有发现任何癫痫样活动,其中1例患者在监测脑电图时出现了3次TFNE发作,但是脑电图未监测到相关的癫痫发作。关于局部癫痫发作在该病发作中的作用尚需更长程、完善的脑电图检测来证实局部血管痉挛及缺血性因素等均有可能参与其中。理论上,脑淀粉样血管病患者,反复蛛网膜下腔出血后,新鲜血液成分破坏形成含铁血黄素,沉积于大脑皮质表面,或者淀粉样物质沉积造成的小血管的堵塞或者刺激造成局部的血管痉挛等从而造成TFNE。具体机制尚需大样本研究进一步完善、明确。
对于TFNE的影像学表现,头部CT上无特异性,部分患者可检测到少量皮质蛛网膜下腔出血。头部核磁常规序列可表现脑白质疏松、脑叶出血、微出血等。TFNE比较特异的影像学表现为检测凸面蛛网膜下腔出血(Convexity Subarachnoid Hemorrhage,cSAH)和皮质含铁血黄素沉积(Cortical superficial siderosis,cSS)[8],这两个观测指标新近被确定为CAA的关键影像学特征[9]。cSAH 是位于大脑凸面的局灶性蛛网膜下腔出血,研究表明CAA可能是老年人cSAH的常见病因[10],cSS是血液分解物质含铁血黄素沉积于大脑皮质表面,SWI序列表现为脑沟内低信号,在CAA患者中检出率很高(40%~70%),头部MRI的随访发现cSS多是cSAH遗留所致,是cSAH的连续状态,而并非之前认为的来源于脑叶出血或者微出血的血细胞分解物质沉积到蛛网膜下腔[9]。TFNE症状的发生与解剖学上cSAH和cSS的发生部位密切相关。越新鲜的病灶TFNEs的发生率越高(cSAH的发生率高于cSS)。根据解剖位置不同,如果急性cSAH发生在功能区,如中央前沟或中央沟,就会触发TFNEs,在脑内非功能区,这些发作可能在临床上是安静的,血液产物的分解最终会导致慢性期的cSS。有可能出现TFNE症状的患者以前曾多次出现无症状的cSAH,但只有当这种发作发生在功能区,出现相应临床症状,得到医疗关注并接受相应检查才被检测到[11]。
在可能的CAA患者中TFNE的发病率为15%,而在可能的CAA患者同时影像学中发现cSS的患者中TFNE的发生率为50%[2],可能的CAA患者同时影像学中发现cSAH的患者中TFNE的发生率为高达80%[12]。头部核磁T2加权梯度回波序列(T2*-weighted gradient recalled echo sequence,T2*-GRE)或者磁敏感序列(Susceptibility-Weighted Imaging,SWI)在诊断CAA方面具有极高的敏感性[4],是诊断TFNE重要的辅助检查,对于TFNE的诊断,MRI的T2*-GRE和SWI具有同等的诊断意义。
cSS、cSAH可被认为是相同部位复发脑出血的前哨征象[13]。cSS存在及程度是核磁预测CAA脑出血重要的危险因素[14],弥漫多发cSS的患者与没有cSS相比更容易发生症状性的脑叶出血[15]。CAA患者脑微出血的检出率很高,而TFNE患者的微出血数量并不多,中位数仅为2个,本文中病例1微出血数量为1个,病例2及病例3微出血数量多于10个,造成这种差异可能是由于不同的CAA基因型所致[16]。
关于诊断,有以下临床表现的高度怀疑TFNE[17]:
(1)至少1次短暂、复发的,固定模式的(发作30min内)局灶神经功能缺损症状:
(a)感觉系统:包括感觉异常和(或)麻木,通常向邻近部位扩展或者随着时间进展;
(b)运动系统:主表表现为肢体无力或者抖动发作;
(c)构音障碍;
(d)视觉系统症状:通常表现为视物变形,闪光,视物扭曲,很少发生部分视野缺损。
(2)头部核磁(T2-GRE或者磁敏感序列)提示脑淀粉样血管病的证据:
(a)2个以上的脑叶(皮质-皮质下)脑微出血和(或)单个或多个的脑叶出血;
(b)局灶或者弥漫性的皮质下局灶性表现的蛛网膜下腔出血或含铁血黄素沉积。
(3)除脑淀粉样血管病,没有其他能解释造成脑叶出血的原因。
(4)除了脑淀粉样血管病,没有其他能解释造成皮质表浅含铁血黄素沉积及凸面蛛网膜下腔出血的原因。
(5)除外其他造成短暂、局灶神经功能缺损发作的原因。
(6)年龄 ≥55岁。
关于TFNE的鉴别诊断,临床TFNE的发作酷似短暂性脑缺血发作(Transient Ischemic Stroke,TIA),而误诊的TFNE通常会导致抗血栓药物的使用,势必会增加脑出血的风险,提醒神经内科医师首先对该病鉴别分析。本文中3例病例均首诊为TIA,均曾以抗血小板药物治疗,效果欠佳,及时调整治疗方案后,发作性症状改善同时庆幸的未检测到症状性脑出血。两者均表现为发作性感觉异常[18],但TFNE的感觉异常表现为特异性的皮质播散性的而无肢体无力的发生,TIA患者感觉异常可伴随无力,且多有脑血管病的危险因素,血管检查可检测到不稳定斑块、血管狭窄等异常。本文中例1、例2两例患者均表现为播散性麻木伴随无力,可能与累及的皮质部位相关。另需要与偏头痛先兆、癫痫发作、周围神经压迫、精神心理因素等相鉴别。
CAA与认知功能减退相关,认知功能减退的发生率约为57%[2],本文汇报的3例患者,1例患者未见明显障碍,另2例患者存在认知功能减退,造成这种差异与cSS的分布形式及脑内微出血的数目相关。有认知功能减退的患者脑内多为弥漫的含铁血黄素沉积。并且脑微出血的发生率及微出血的数量在弥漫性含铁血黄素沉积的患者中更高[6]。例1微出血的数量偏少,而例2、例3患者微出血数量多。关于TFNE患者认知存在差异的原因,需进一步增加样本量,进一步临床观察。
TFNE有发生ICH的潜在风险,治疗上尤其需要重视避免使用抗血栓药物和控制血压[19]。考虑到潜在的机制可能与皮质扩散抑制、局部癫痫发作等相关,抗癫痫药物或者预防偏头痛药物的使用可能是有益的,本文中3例患者采用停用抗血小板药物,给予抗癫痫药物治疗后,均取得不错的治疗效果,且没有检测到症状性脑出血的发生。但是本文中临床病例数量有限,尚需进一步扩大样本,积累临床经验。
综上所述,TFNE的发病机制尚不明确,皮质扩散抑制与发作密切相关,头部核磁 T2*-GRE或 SWI上的cSS及cSAH具有重要的诊断意义。临床表现与TIA相似,治疗原则却截然不同[11]。对于老年患者,表现为频繁的发作样“TIA”样症状,需高度警惕该病,谨慎使用抗凝及抗血小板聚集药物并合理控制血压,避免引发脑出血。尽早识别、诊断,控制发作症状的选择,争取最佳的预后[19]。

