优化抗菌药使用综合管理与ICU耐药菌发生率相关性研究
朱亚容 彭国梁 罗君玲 谢丽娟 梁德坚 蒋勇
[摘要]目的 探讨优化抗菌药使用综合管理与ICU耐药菌发生率相关性。方法 选取2014年1月~2016年1月期间抗菌药物综合管理前后我院ICU病房收治的患者作为研究对象,自2015年2月开始在抗菌药物使用管理中引入绩效综合管理措施,统计比较绩效管理前(2014年1月~2015年1月)、绩效管理后(2015年2月~2016年1月)抗菌药物使用率、使用强度、微生物标本送检率及耐药菌感染率的情况。结果绩效管理后的抗菌药物的使用率低于绩效管理前,差异有统计学意义(P<0.05)。绩效管理后的抗菌药物使用强度为(160.57±17.72)DDDs/100人天,低于绩效管理前的(214.42±23.45)DDDs/100人天,差异有统计学意义(P<0.05)。进行绩效管理后ICU病房患者微生物标本送检率为71.25%,明顯高于绩效管理前的47.10%,差异有统计学意义(P<0.05)。而绩效管理后ICU病房患者耐药菌感染率发生率为4.00%,低于绩效管理前的6.43%,差异有统计学意义(P<0.05)。结论 在ICU病房抗菌药物管理过程中,通过引入绩效管理,能有效降低抗菌药物的使用概率和使用强度,提高微生物标本送检率,从而降低耐药菌的发生率。[关键词]优化抗菌药;综合管理;ICU耐药菌;发生率
[中图分类号]R446.5
[文献标识码]A
[文章编号]2095-0616(2019)02-176-04
细菌耐药性指的是细菌对药物产生的不敏感性,是一种客观存在的生物学现象。随着抗生素和免疫抑制剂的不断使用,医院患者的感染率日益增加[1-2]。调查显示,当前国际上医院抗药菌的使用率达到了30%,而我国抗菌药物的使用率达到了80%以上,从这点可以看出我国医院存在非常严重的滥用抗菌药物的情况,需要加强抗菌药物的应用和管理[3-5]。现对我院2014年1月~2016年1月抗菌药的管理优化与ICU耐药菌发生率相关性进行分析报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月~2016年1月期间抗菌药物综合管理前后我院ICU病房收治的患者作为研究对象,其中2014年1月~2015年1月抗菌药物综合管理前ICU病房共收治140例患者,其中女59例,男81例,年龄29~69岁,平均(43.7±4.5)岁,ICU住院时间(7.9±1.6)d。2015年2月~2016年1月抗菌药物综合管理前ICU病房共收治100例患者,其中女46例,男54例,年龄28~68岁,平均(43.5±4.3)岁,ICU住院时间(7.4±1.4)d。两组患者的一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 方法
1.2.1 建立健全抗菌药物使用管理体系和机制严格按照抗菌药物临床使用准则和政治方案,医院感染管理部门和医药部门应当充分结合医院的实际状况来起草药物使用管理体系和机制的基本框架,再由医院感染专业人士和医药专家共同探讨制定符合临床医学标准的抗菌药物临床使用准则和监督管理制度以及检测评估制度等相关管理体系和机制。
1.2.2 构建合理的抗菌药物临床使用评估的基本标准应当严格按照抗菌药物临床使用的各种管理体系和机制,并结合现代化先进的绩效管理理念和模式来对抗菌药物临床使用进行评估,同时还要构建合理的评估基本标准与落实责任制[6]。
1.2.3 增强对医生抗菌药物应用教育和培训抗菌药物临床使用相对泛滥,不仅导致药物使用浪费,还对患者的身体健康造成一定的影响,所以临床医学中应当要充分根据抗菌药物的使用用途进行正确宣传和教育[7]。在临床医学中抗菌药物使用较为严谨,但是当前继续教育教学相对薄弱,因此导致医院许多医生缺乏对抗菌临床药物使用用途和相关理论知识的认识。因此为了全面提升医生对临床药物使用用途和作用的认识,医院应当要充分结合先进国家用药监管理念和模式,同时还需要加强医院医生的继续教育教学。借助于现代化多媒体讲座与专项演讲来加强医院医生对于抗菌药物使用用途和作用的认识,同时还要增强对医生抗菌药物学习效果考核,只有完全通过考核的医生才有资格上岗,并且还要将考试成绩用作是医生个人职位晋升和优秀评选的基本标准,此外还可以加强和其他医院的交流,从而不断提升医生的用药水平。
医院可以不定期向发放抗菌药物相关学习资料,让临床医生加强对抗菌药物临床使用的了解。其中学习资料内容包含有:抗菌药物临床使用的基本知识,抗菌药物选用的基本标准,抗菌药物的基本使用方法,抗菌药物和其他药物的作用,抗菌药物基本管理制度等[8]。增强医生对抗菌临床药物使用的认识,全面提升医生抗菌临床药物使用综合水平。
1.2.4 对细菌耐药的发展趋势进行分析定期分析并统计医院病原学检查的基本结果和药敏试验的结果,分析耐药菌实际分布状况,通过检查和试验结果来制定抗菌药物使用标准。充分结合细菌耐药性的发展趋势来使用针对性的抗菌药体系,从而有效避免细菌耐药性现象[9]。
1.2.5 严格监督和管理抗菌药物临床的使用积极开展细菌耐药监测,包括抗菌药物的使用率,使用强度、抗菌药物的联合应用情况,感染患者微生物标本送检率、抗菌药物分级管理制度的执行情况,临床医师抗菌药物使用合理性的评价等,调整药物品种结构,促进ICU合理使用抗菌药物[10]。
通过绩效考核的基本指标来展开相应的量化评分,再结合量化评分的实际结果展开各科室绩效的考核工作。定期监督和检查ICU病房抗菌药物应用的基本状况,对于临床药物使用上不规范的医生应当予以惩罚,以来规范医生临床抗菌药物的使用。
1.2.6 正确指导抗菌药物的使用根据《抗菌药物应用临床指导原则》结合以往ICU内病原构成及细菌耐药监测数据,制定或选用合适ICU感染性疾病诊治与抗菌药物应用指南,并定期更新,科学引导抗菌药物临床合理应用。
1.2.7 增强对药物使用信息的统计和分析对医院内ICU病房各药物使用和消耗量进行统计和分析,每月统计一次,每季度评估一次。对不合理临床用药案例进行分析,分析存在的各种问题,并结合存在的问题提出相应的改进意见。定期公布细菌培养耐药率,从而用作临床医生用药指导标准。
1.3 观察指标
比较绩效管理前后抗菌药物使用率、使用强度、微生物标本送检率及耐药菌感染率的情况。
1.4 统计学方法
采用统计学软件SPSS21.0版进行数据的统计分析,计量资料以(x±s)表示,组间差异采用t检验,计数资料则以(%)表示,组间差异采用χ2检验。P<0.05为差异有统计学意义的标准。
2 结果
2.1 管理前后ICU病房的抗菌药物使用率比较
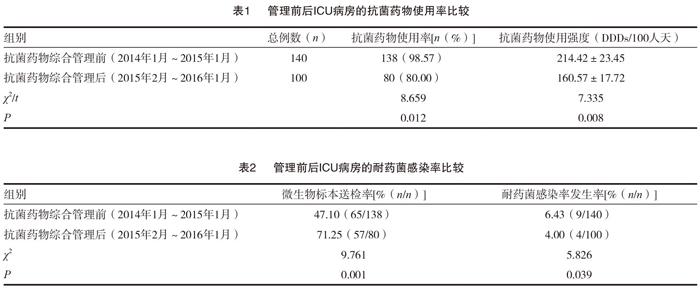
在进行绩效管理之前(2014年1月~2015年1月)我院ICU病房共收治140例患者,抗菌药物使用率为98.57%,进行绩效管理后(2015年2月~2016年1月)ICU病房收治患者为100例,抗菌药物的使用率为80.00%,绩效管理后的抗菌药物的使用率低于绩效管理前,差异有统计学意义(P<0.05)。绩效管理后的抗菌药物使用强度为(160.57±17.72)DDDs/100人天,低于绩效管理前的(214.42±23.45)DDDs/100人天,差异有统计学意义(P<0.05)。见表1。
2.2 管理前后ICU病房的微生物标本送检率及耐药菌感染率比较
进行绩效管理后ICU病房患者微生物标本送检率为71.25%,明显高于绩效管理前的47.10%,差异有统计学意义(P<0.05)。而绩效管理后ICU病房患者耐药菌感染率发生率为4.00%,低于绩效管理前的6.43%,差异有统计学意义(P<0.05)。见表2。
3 讨论
在临床医学上抗生素发挥着极为重要的作用,对于抗感染治疗有着深远意义。而不合理使用抗菌药物不仅会影响着人类的身体健康,还会造成抗菌药物的浪费。结合相关数据统计[11]得知,医院每年不合理使用第三代头孢菌素就会产生7亿元卫生资源浪费,同时还因不合理使用抗菌药物每年导致8万人死亡,已然是国际上抗生素使用严重泛滥的国家,所以医院应当增强对抗生药物使用的管理,避免出现生命安全和资源浪费现象[12]。采用绩效管理并落实ICU病房医务工作人员的工作职责和基本目标,使用现代化先进考核管理理论和模式来加强ICU病房医生对抗菌临床药物使用的监督和控制,对于任何不规范与不合理药物使用现象应予以惩罚,从而不断规范医院抗菌药物的使用[13]。
在2015年6月我院已经逐步开展ICU病房抗菌临床药物使用监督和管理工作,其中主要管理措施为:(1)落实工作人员的责任,院长为ICU病房抗菌药物使用管理的主要负责人,并建立ICU病房抗菌临床药物使用监督和管理小组,增强度对医院抗菌药物使用的监督和管理以及指导。(2)实施相应的奖惩机制,制定抗菌药物使用标准和指南,医生需要严格按照用药使用标准进行应用,增强对医生抗菌药物使用效果的评估,并将评估结果直接作为医生绩效考核的主要标准,针对于任何不合理抗菌药物使用现象给予批评和惩罚[14]。(3)增强对医生抗菌药物使用的教育和培训,定期开展抗菌药物使用多媒体讲座和专题讲座,让临床医生加强对抗菌药物使用标准和操作的了解。(4)建立抗菌药物使用责任制度,其中临床医生主要负责监督和评估医院病历和门诊处方,一旦检查出用药不合理的出发就需要马上联系临床医生,并及时修改处方,其中将抗菌药物使用状况用作临床医生绩效的标准之一。(5)建立分级管理机制,对抗菌药物使用进行分级限制,不允许任何门诊医师直接使用限制级的药物。
研究结果与李冬等[15]的研究结论一致,表明在ICU病房感染管理中使用绩效管理措施有助于减少抗菌药物使用率和医院感染率。分析是由于在抗菌药物管理中使用绩效管理措施和方案,建立分级管理机制,并将抗菌药物使用情况纳入绩效考核,能督促医生严格按标准使用抗菌药物,避免滥用,有助于减少抗菌药物使用浪费现象,从而有效降低抗菌药物使用率和强度[16]。另外针对抗菌药的规范使用加强相关培训,指导抗菌药的正确使用,使得临床抗菌药物应用更加科学与合理,并强化细菌耐药性监测,提高微生物标本送检率,从而有助于降低耐药菌感染发生几率。
综上,在ICU病房抗菌药物管理过程中,通过引入绩效管理,能有效降低抗菌药物的使用概率和使用强度,提高微生物标本送检率,从而降低耐药菌的发生率,对于医院健康发展有着重大意义。
[参考文献]
[1]刘绍德,莫永生,莫惠平,等.常见病原菌耐药性及抗菌药物不合理应用分析[J].中华医院感染学杂志,2007,17(1):81-82.
[2]崔兰贵,张磊,朱铁梁,等.抗菌药物滥用与医院感染管理[J].中华医院感染学杂志,2009,19(15):2010-2011.
[3]王芳,张新毅.加强抗菌药物管理促进合理用药[J].疾病监测与控制杂志,2010,4(1):51-52.
[3]章小敏,叶爱菊,罗良剑,等.ICU细菌耐药性与抗菌药物使用强度的相关性研究[J].中华医院感染学杂志,2013,23(10):2442-2444.
[4]刘畅,贾启明,李振轩,等.ICU细菌耐药性与抗菌药物使用强度的关联性研究[J].海峡药学,2018,26(2):452-453.
[5]赵艳春,胡必杰,吴安华,等.全国多中心ICU抗菌药物使用与多药耐药菌监测分析[J].中华医院感染学杂志,2015,25(21):4867-4869.
[6]赵梅,陈如寿,黄丽菊,等.ICU患者感染多药耐药菌分布与耐药谱研究[J].中华医院感染学杂志,2016,26(7):1495-1497.
[7]祁羽鹏,鲁卫华,姜小敢,等.ICU患者抗菌药物使用情况和多药耐药菌产生的相关性分析[J].中华医院感染学杂志,2017,27(6):1228-1231.
[8]葛称,顾金花,邹洁,等.ICU抗菌药物使用量与铜绿假单胞菌耐药相关性分析[J].临床和实验医学杂志,2018,15(1):102-105.
[9]孙毅东,林爱华,杨永强,等.2013年某中医院ICU抗菌药物使用情况与细菌耐药性的相关性研究[J].北方药学,2015,17(4):112-114.
[10]郭轶男,冯伟,刘露,等.ICU强化感染控制措施对呼吸机相关性肺炎及多重耐药菌发生率的影响[J].中国实用乡村医生杂志,2017,24(10):171-172.
[11]李娇,商临萍,郭红菊,等.综合ICU多重耐药菌医院感染的风险模型构建[J].中国感染控制杂志,2016,15(10):730-734.
[12]彭树兰,杨春,赵玲玲.集束化方案在预防ICU多重耐药菌感染中的应用[J].护理管理杂志,2014,14(11):800-801.
[13]郭瑞敏.ICU多重耐药菌感染流行趋势及控制措施分析[J].中国民族民间医药,2015,26(22):147-148.
[14]冼敏玲.持续质量改进在ICU多重耐药菌感染控制中的应用[J].实用中西医结合临床,2015,15(9):82-83.
[15]李冬,胡辉,左晓静.临床药师参与危重患者CRRT治疗时抗菌药物方案调整的药学实践[J].中国药物应用与监测,2016,13(6):370-373.
[16]熊凯,史瑀.肺炎克雷伯菌致社區感染和医院感染的耐药性调查[J].中国现代医生,2018,56(8):122-124.

