不同麻醉方式对西宁高红症手术患者凝血及纤溶功能的影响
索才让杰,郑峰
(青海省人民医院,1.麻醉科;2.骨科,青海 西宁 810001)
据统计,目前全球高海拔地区居住人群高达5亿之多,而随着全球科学技术以及经济一体化的高速发展,高原病逐渐成为国内外的研究热点[1]。然而,初始时医学领域对于慢性高原病(chronic mountain sickness,CMS)的类别以及相关概念不统一,直到2004年第六届低氧生理学术大会和国际高原医学召开时才对CMS的诊断以及相关细则有了明确的标准[2]。长期处于高原环境条件下的人群,由于其恶劣的气候以及地理环境,严重影响人体的耐受性,可能引发红细胞过度增生,诱发诸如高原心脏病、高原红细胞增多症(high altitude polycythemia,HAPC)等[3]。研究显示,高原病的病因与处于长期高原低氧环境有关,还与年龄、性别、种族、身体体质、劳动强度以及饮酒吸烟等不良习惯有关[4]。HAPC患者会出现血管内血液流速降低、血液粘滞,进而诱发诸如感觉异常、记忆力减退、胃肠不适、胸闷、心悸、头晕头痛等一系列CMS症状。HAPC手术患者由于其病理特点,容易引起较为严重的呼吸及凝血系统障碍,以及较为严重的术后并发症[5]。临床研究显示,患者手术过程中的麻醉方式会对HAPC患者的凝血及纤溶功能产生一定影响,故本文选择需行手术的高原红细胞增多症患者作为研究对象,分析探讨西宁地区高原红细胞增多症手术患者不同麻醉方式下凝血及纤溶功能的变化,为HAPC手术患者选择麻醉方式提供参考。
1 资料与方法
1.1 一般资料
选择青海省人民医院2016年6月至2017年10月收治的96例需行手术的西宁地区高原红细胞增多症患者,随机分为对照组和观察组,每组各48例,所有患者均符合HAPC的诊断标准,均为ASAⅠ-Ⅱ。
1.2 诊断标准
参考2004年第六届国际低氧生理学术和高原医学大会制定的慢性高原病诊断标准[6],具体如下:(1)移居或者少数世居于海拔3 000 m以上者;(2)临床表现为眼球结合膜充血、睡眠障碍、气短、头痛、发绀、疲乏、头晕等症状者;(3)红细胞数≥6.5×1012/L,红细胞压积≥65%,或男性血红蛋白≥200 g/L,女性≥180 g/L者;(4)在高原环境条件下,病情持续加重,脱离高原低氧环境后,体征以及症状得到明显好转,返回后复发;(5)排除其他可引起红细胞增多的疾病。
1.3 ASA分级标准
参考美国麻醉医师协会制定的关于患者手术危险性以及体质情况的分级标准[7],具体如下:(1)Ⅰ级为患者器官功能正常,营养发育良好,拥有康健的体格;(2)Ⅱ级为健全的代偿功能,系统性疾病较轻,有一定的外科疾病;(3)Ⅲ级为患者均具有相对严重的系统性疾病,躯体活动限制性较强,但是能够进行基本的日常活动;(4)Ⅳ级为患者非常严重的机体系统性疾病,不具有自我日常生活能力,病情危急,危险度高;(5)Ⅴ级为经医学判断存活时间为1 d左右的濒危患者。
1.4 纳入和排除标准
纳入标准:(1)符合上述诊断标准者;(2)年龄35~75岁者;(3)肝功能、腹部超声、心电图以及胸片等检查无异常者;(4)在西宁地区居住时间≥10个月者;(5)患者均属于ASAⅠ-Ⅱ;(6)患者及家属同意并积极配合本研究,并签署知情协议书。排除标准:(1)恶性增殖性疾病患者;(2)急性、亚急性高原病症者;(3)妊娠哺乳期患者;(4)合并有肺癌、肺泡纤维变性、支气管扩张、支气管炎、肺气肿等慢性疾病者;(5)合并有脑血管疾病、冠心病、肺梗死、动脉血栓以及静脉血栓者;(6)依从性差,中途退出者。
1.5 麻醉方法
两组患者术前均未行药物及其他治疗,进入手术室后常规监测血压、脉搏氧饱和度、心电图、体温,建立静脉通路,并输注10 mL/kg的乳酸林格液[8]。对照组患者给予腰硬联合麻醉,穿刺成功后于蛛网膜下腔部位注射经过葡萄糖稀释的0.75%布比卡因1.5 mL,然后在L1-2位点进行穿刺,导管置于硬膜外,根据患者麻醉情况,在给予1.0 mL的经过葡糖糖稀释的0.75%的罗哌卡因。
观察组患者给予硬膜外阻滞麻醉,在L1-2位点进行穿刺,成功后向患者头测置入3 cm的硬膜外导管,然后给予3 mL 2%的利多卡因(国药准字H51021661;成都第一制药有限公司)试探剂量,无不良反应发生时,再给予10 mL左右的1.5%利多卡因和0.25%的罗哌卡因(国药准字H20153781;齐鲁制药有限公司)混合液进行麻醉,另外根据手术需要追加适量1.5%的利多卡因和0.25%的罗哌卡因混合液维持麻醉,同时控制患者体温在36~37 ℃。术后两组患者均不进行镇痛治疗。
1.6 观察指标
分别于麻醉前及术后24 h抽取患者5 mL中心静脉血,采用全自动免疫比浊法检测血浆D-二聚体 (D-dimer) 、纤维蛋白原降解产物(fibrinogen degradation products,FDP),采用全自动凝血分析仪(STA-R Evolution,法国)测定患者麻醉前后的活化部分凝血活酶时间(activated partial time,APTT)、凝血酶原时间(prothrombin time,PT)、 凝血酶时间(thrombin time,TT)、血浆纤维蛋白原(fibrino-gen,FIB)。取上述1.25 mL的血液样品置于检测杯中,并向其加入适量的高岭土激活剂,并通过Haemoscope 5000血栓弹性描记仪对其血栓弹力图(TEG)进行测定。TEG中包含有如下参数:(1)K时间:描记图达到20 mm至R终点所需要的时间,1~3 min为正常值;(2)反应时间,R,血样出现第一块纤维蛋白凝块的时间,5~10 min为正常时间;(3)最大振幅(MA),血凝块的最大强度50~70为正常值;(4)LY30:MA确定30 min以后,血凝块减小的速率;(5)α角:在描记图最大弧度曲线至形成凝块的点做切线,其与水平线的夹角,53~72°为正常值;(6)凝血指数(CI),患者总体的凝血情况,-3~3为正常值[9]。
1.7 统计学分析
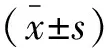
2 结果
2.1 两组患者一般资料比较
两组患者在年龄、性别、病程以及手术疾病类型等一般资料方面比较,差异无统计学意义(P>0.05),具有可比性。
2.2 不同麻醉方式下高红症手术患者凝血指标变化
麻醉前,两组患者APTT、TT、FIB以及PT凝血指标比较,差异无统计学意义(P>0.05)。麻醉后,对照组患者APTT、TT、FIB以及PT凝血指标与麻醉前比较,差异无统计学意义(P>0.05);观察组患者APTT、TT、PT凝血指标较麻醉前均明显降低,而FIB无明显变化(P>0.05)。见表2。

表1 两组患者一般基线资料比较
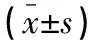
表2 不同麻醉方式下高红症手术患者凝血指标变化
*P<0.05,与麻醉前比较。
2.3 不同麻醉方式下高红症手术患者D-dimer及FDP比较
两组患者麻醉前D-dimer及FDP比较,差异无统计学意义(P>0.05)。麻醉后,两组患者的D-dimer均明显降低,且观察组患者降低更为明显(P<0.05);而两组患者治疗前后的FDP均无显著变化(P>0.05)。见表3。


组别D-dimerFDP对照组(n=48) 麻醉前403.2±233.12.74±1.02 麻醉后355.5±158.4∗2.83±1.03观察组(n=48) 麻醉前402.3±231.52.77±1.08 麻醉后263.4±106.8∗#2.63±0.75
*P<0.05,与麻醉前比较;#P<0.05,与对照组麻醉后比较。
2.4 两组患者的凝血及纤溶功能参数比较
两组患者治疗前的血栓弹力图参数比较,差异无统计学意义(P>0.05)。麻醉后,对照组患者的R、K明显降低,α、MA以及CI明显升高(P<0.05),而观察组患者上述指标均无明显变化(P>0.05);麻醉后,两组患者的LY30均明显升高,且对照组升高更为显著(P<0.05),差异具有统计学意义。见表4。

表4 两组患者凝血及纤溶功能参数比较
*P<0.05,与麻醉前比较;#P<0.05,与观察组麻醉后比较。
3 讨论
HAPC是常见的慢性高原病之一,主要由长期处于低压、缺氧的恶劣环境所引起。HAPC的发病机制表明,高原缺氧是其最根本的原因,当机体生存的环境中氧分压较低时,会导致机体分泌的促红细胞生成素(EPO)含量升高,而EPO主要作用于机体的骨髓及相关的造血系统[10]。随着研究的进一步深入,EPO靶向细胞上存在高低两种受体,其主要是通过与其特异性受体相结合来发挥作用的,当其与受体完全形成复合物以后,进一步诱导相关靶细胞分化成原红,同时血红蛋白、细胞骨架以及膜蛋白合成增多,红细胞生成增多[11]。上述红细胞生成增多机制是机体对于缺氧的一种应激代偿性反应,当红细胞的生成量不超过机体的最合适红细胞压积水平时,有助于机体对氧的摄取,有利于机体代谢。但是如果长时间处于缺氧环境,机体的代偿不足以满足,甚至缓解机体的缺氧状态,机体会大量生成红细胞,造成机体血液容积增加,血液粘度升高,血流阻力增加,流速减缓,环境氧分压较低,进而引起凝血以及纤溶功能发生障碍,加重组织进一步缺氧,反复恶性循环,累及机体多器官[12]。
继发性手术疼痛、手术创伤,尤其是气管插管型麻醉操作属于即为强烈的外界刺激源,其可以进一步诱发肾上腺皮质系统、垂体、下丘脑以及肾上腺髓质系统与交感神经系统兴奋,从而引起大量的儿茶酚胺被患者的外周交感神经末梢释放,造成血小板、外源性以及内源性途径,最终造成血液高凝以及血栓的形成[13]。当机体出现创伤止血时,首先由凝血系统形成血块,再由纤溶系统进行溶解保持血液顺畅流动[14]。FIB是反映机体纤溶系统强弱的指标,其升高表明纤维蛋白原以及纤维蛋白降解产物的活性较强[15];APTT可以反映凝血因子VII和V的水平,是综合评价内源性试验的指标,时间增加即表示相关因子活性升高,会导致血液高凝以及血栓[16];PT可以反映机体纤维蛋白以及凝血因子Ⅰ、Ⅱ、VII、V、X的水平,是综合评价内源性试验的指标[17]。文中资料显示,硬膜外阻滞麻醉患者APTT、TT、PT凝血指标均明显降低,而FIB无明显变化,D-dimer明显降低,而FDP无明显变化。这是因为硬膜外阻滞麻醉方式可以完全镇痛,肌肉松弛良好,麻醉时间也容易掌握,在后续进行手术过程中机体感受到的外界强烈刺激较小,避免神经系统过度兴奋,减少儿茶酚胺的分泌,可以相对有效地控制血液出现高凝状态。D-dimer是一种可以标记血栓形成的分子,是由交联纤维蛋白特异性降解生成的,D-dimer代表了机体内有纤维蛋白溶解和形成出现,其血液中含量的高低反应了继发性纤维活性的强弱;FDP是纤维蛋白原和纤维蛋白在纤溶酶作用下分解产物的总称,其血液水平反映了纤溶亢进的状态,这是由于纤溶和凝血处于动态平衡,而腰硬联合麻醉是两种麻醉方式的结合使用,对患者的干扰较多,阻滞范围较广,麻醉效果不持久,造成凝血以及纤溶系统恶化。文中资料显示,硬膜外阻滞麻醉患者R、K、α、MA以及CI无明显变化,LY30明显升高。这是由于MA、α、K、R与机体的凝血功能有关,其中α、K、R与凝血速率有关,MA与凝血强度有关,而LY30与纤溶有关,体现凝块的稳定性[18]。对照组中的腰硬联合麻醉仅仅可以阻断下丘脑或者大脑皮层边缘系统对大脑皮层的投射,对手术创伤的反应抑制效果较差,而气管插管产生强烈应激反应;全身麻醉下肢血流量降低显著;芬太尼半衰期短,术后疼痛等,均会导致患者血液粘度升高、血流流速减缓、血小板聚集激活,进而形成血液高凝状态[19]。而观察组的硬膜外阻滞麻醉可以对交感神经扩张血管产生阻断作用,从而增加血流量,对血液产生稀释效果,提高红细胞变形性,降低凝血因子活性,镇痛效果较为显著,血液粘度较低,血流速度相对正常,有效抑制了血小板的聚集与激活,避免了高凝状态的形成,效果较好[20]。
综上所述,西宁地区高红症手术患者给予硬膜外阻滞麻醉可以显著改善术后凝血及纤溶功能,有效避免血液高凝以及血栓的形成,效果显著。

