前锯肌平面阻滞镇痛的临床应用进展
骆艺菲,何开华
(重庆医科大学附属第一医院,重庆400016)
乳腺手术、胸科手术及多发肋骨骨折手术等胸部手术创伤较大,应激反应重,严重的术后疼痛常限制患者咳嗽、排痰、呼吸、下地行走,易导致低氧血症、肺部感染、术后肺不张等并发症。术后急性疼痛管理不当可进展为慢性疼痛,长期影响患者术后恢复,降低生活质量。有效的术后疼痛管理能促进患者早期活动,改善呼吸功能,减少发生慢性疼痛的可能。因此,寻求有效而不良反应少的镇痛方式十分必要。目前胸壁区域神经阻滞技术方式众多,包括胸段硬膜外阻滞(TEA)、肋间神经阻滞(INB)、胸膜间阻滞、胸椎旁阻滞(TPVB)及切口浸润等。2013年Blanco等[1]首次提出前锯肌平面阻滞(SAPB),认为是新的、安全的胸壁神经阻滞技术。有别于其他胸壁区域阻滞,SAPB通过在前锯肌表面或深部间隙注入局麻药,沿肋间神经外侧皮支浸润而非直接阻滞肋间神经[2],同时浸润胸背神经及胸长神经[3,4],达到前外侧胸壁镇痛效果。现就SAPB的临床应用相关研究综述如下。
1 SAPB的机制和优势
前锯肌贴附于胸廓侧壁,以数个肌齿起于8肋或9肋外侧,止于肩胛骨的脊柱缘及下角,上部为胸大肌和胸小肌所遮盖,内侧紧邻肋间肌。胸脊神经根从各椎间孔穿出后,分为腹侧支和背侧支,背侧支支配椎旁区域的皮肤及肌肉;腹侧支则继续向外侧走行为肋间神经。在腋中线,肋间神经分出外侧皮支,穿出肋间肌及前锯肌前,支配侧面躯干的皮肤和肌肉;同时,胸长神经沿前锯肌表面伴随胸外侧动脉下行,并支配前锯肌;胸背神经亦走行于腋中线前锯肌平面上[3]。Mayes等[2~4]用尸体标本行前锯肌间隙美兰溶液扩散试验显示,扩散范围包括前锯肌间隙内的第2~6肋间神经外侧皮支、胸长神经和胸背神经。因此从解剖上看,SAPB不仅能通过浸润肋间神经外侧皮支阻滞肋间神经,还可浸润胸长神经和胸背神经,使前外侧胸壁镇痛更完善,有TEA、TPVB、INB所不能产生的镇痛效果。
有学者进行SAPB时患者采取仰卧位,将高频线性超声探头安放在胸廓锁骨中段的矢状面上,于腋中线确定第5肋的位置,此时可清晰辨识浅表的背阔肌、上方的大圆肌及深面的前锯肌,也可利用胸背动脉走行于前锯肌表面作为定位参考。采用平面内阻滞技术,将神经刺激针由前上至后下进针,当针尖到达前锯肌表面时注入试验剂量2 mL,待超声检查见液性暗区后可给予试验剂量。近几年实际临床操作中,患者亦多采取侧卧位,也有个案报道多发肋骨骨折患者可在坐位成功实施SAPB[5]。对于行乳腺切除术患者和混合经胸食管切除术患者,术中直视下行SAPB也能够提供有效的术后镇痛,但需要麻醉医师及手术医师共同完成[6,7]。
与SAPB相比,TEA及TPVB操作较为困难,对穿刺技术要求高。TEA禁忌证和并发症多,自主神经阻滞所致的循环波动大,可出现脊髓、神经损伤及全脊髓麻醉等椎管内麻醉相关的严重并发症。TPVB有6%~12%的失败率,单个节段阻滞不成功会导致阻滞效果不确切,且有并发气胸、脊神经根损伤、交感神经阻滞、低血压的潜在风险[8~10]。INB需要多点注射,气胸发生率高,由于胸部皮肤感觉神经重叠支配常造成镇痛不全。胸膜间阻滞单次注射局麻药剂量偏大,且效果存在争议。切口浸润局麻药用量大,中毒风险大,持续时间短,大范围的切口浸润会让患者感觉不适[11]。与上述区域内阻滞技术相比,前锯肌是人体表浅肌肉,超声下容易定位。超声引导下SAPB穿刺位置表浅,连续阻滞时置管成功率高,操作简单,镇痛效果确切,并发症少。
2 SAPB方式选择
临床实施SAPB操作时,当针尖到达前锯肌表面时注入局麻药物,此为浅层SAPB(SSPB);当穿刺针穿过前锯肌到达肋骨表面时再注入局麻药,此为深层SAPB(DSPB)。见图1。Blanco等[1]研究结果显示,SSPB阻滞范围可达T2~T9,平均持续时间可达12 h(750~780 min);而DSPB持续时间相对较短,阻滞范围相对较窄。国内外学者[12~14]亦发现,SSPB用于乳腺手术有良好的镇痛作用;而DSPB尚未被完整描述或证实。Zocca等[13]发现,在接受乳腺放射治疗的乳腺癌术后疼痛综合征(PMPS)患者行SSPB阻滞时,超声下未能观察到如Blanco等所描述的局麻药扩散平面,阻滞后效果不佳,分析可能与其接受放疗导致前锯肌表面硬化有关;研究还指出,此类情况同样存在于腋窝淋巴结清扫术中,因在前锯肌筋膜表面进行背阔肌分离或切除等操作会导致前锯肌表面瘢痕形成,局麻药同样难以在浅层平面良好扩散。Mohammad等[15]进一步发现,DSPB能为存在以上特殊情况的乳腺癌术后疼痛综合征患者提供比SSPB更有效的镇痛。具体选择何种平面阻滞应充分考虑手术类型、解剖条件等相关因素,并需大量的多中心临床研究证实。
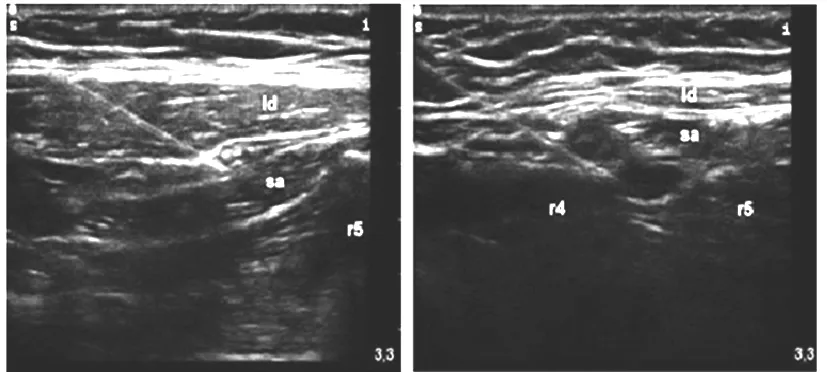
注:左侧为SSPB,右侧为DSPB;Id为背阔肌,Sa为前锯肌;r5为第5肋,r4为第4肋。
图1 SSPB和DSPB阻滞深度示意图
3 SAPB药物种类及剂量选择
据目前研究报道,SAPB常用的局麻药为利多卡因、丁哌卡因、罗哌卡因。丁哌卡因因其心脏毒性应用有限,罗哌卡因安全系数高,应用最为广泛。SAPB可通过单次注射维持一定的镇痛时间,亦可通过平面内置管保证围术期镇痛效果。目前尚未有研究阐明前锯肌平面内药物的代谢动力学与最佳剂量。有研究表明局麻药血药浓度高于全身毒性反应的阈值[16],提示神经阻滞应充分考虑患者个体化差异,最大程度避免局麻药中毒。超声引导下的SAPB可更直观地反映药物扩散情况,显著减少了局麻药用量。有学者[17]对比不同容量局麻药物的阻滞效果,发现行单次SAPB时,40 mL的0.375%罗哌卡因在阻滞后20 min感觉消失范围大于20 mL同浓度局麻药物,但两组在首次补救镇痛时间及术后NRS评分差异无统计学意义。现阶段仍需进一步研究来探讨最佳的局麻药浓度和容量,以维持足够长时间的镇痛效果,同时避免潜在的毒性反应。
4 SAPB在乳腺手术术后镇痛中的应用
4.1 SAPB在乳腺手术术后急性疼痛中的应用 手术治疗仍是乳腺癌的主要治疗手段。乳癌相关手术操作范围广,创伤大,涉及乳腺、腋窝、胸肌等结构损伤,术后切口疼痛程度剧烈。韩超等[14]研究表明,超声引导下SAPB能减轻乳腺癌根治术后患者早期疼痛,增强术后镇痛效果,减少围术期阿片类药物的用量。国外学者[18]发现,SAPB用于乳腺手术术后疼痛评分、阿片类药物用量、术后恢复等方面与椎旁阻滞效果相似。近期一项随机对照研究发现,SAPB有助于减少术后疼痛介质分泌,抑制乳腺癌术后炎症反应,减少炎症因子释放,缓解术后疼痛[19,20]。SAPB还可联合其他区域阻滞为患者提供多模式镇痛。有学者[21]首次报道了胸部神经阻滞(PECS)、SAPB联合应用于背阔肌皮瓣移植+乳房重建术术后镇痛。与单独局部切口浸润相比,直视下SAPB联合局部伤口浸润用于乳腺手术在降低术后早期疼痛评分、减少阿片类药物不良反应发生率及减轻术后6个月内疼痛程度方面占有优势[6]。肥胖患者因其阻滞失败率高,常不被纳入多中心临床研究。有报道[22]显示,对于合并阻塞性睡眠呼吸暂停综合征(OSAS)的肥胖患者,SAPB亦可提供良好镇痛,并能促进患者早期行走、缩短住院时间。
4.2 SAPB应用于PMPS治疗 PMPS是继发于乳腺癌术后的一种慢性神经痛,发生率为10%~80%,并且症状最长可持续至术后9年[23],严重影响乳腺癌患者术后生活质量。Takimoto等[12]报道了1例PMPS患者间断接受SAPB镇痛的病例。该报道中显示,该患者使用传统药物镇痛无效时,10 mL 1%利多卡因的SAPB使其疼痛急剧减轻,且通过每隔2~4周治疗持续6个月后,疼痛得到很好的控制。Zocca等[13]对8例PMPS患者行SAPB(注射局部麻醉剂和颗粒类固醇)以缓解术后疼痛,发现SAPB缓解慢性疼痛的作用可持续2 d~12周,且与乳房重建或假体植入相关的疼痛缓解程度与缓解持续时间均比较理想,推测此类情况可能是SAPB的良好适应证。
5 SAPB在胸科手术术后镇痛中的应用
SAPB已成功应用于胸科手术术后镇痛。胸科手术后气道内分泌物增多,剧烈的术后疼痛可影响患者术后咳嗽、排痰及早期活动,从而增加术后并发症发生率,延长住院时间[24]。严重的术后疼痛导致全身应激及炎症反应增强,减弱机体抵抗力,增加肿瘤复发率[25]。目前,联合应用止痛药物和区域阻滞的多模式镇痛已经成为胸科手术镇痛的主流。Kim等[26]将超声引导下SAPB用于胸腔镜手术镇痛,麻醉前行SAPB注射0.375%罗哌卡因0.4 mL/kg,术后统一使用10 μg/kg芬太尼、0.075 mg帕洛诺司琼自控镇痛,结果显示接受SAPB的患者术后0~6 h疼痛评分明显降低,阿片类药物消耗量降低。近期国内一项研究表明[27],超声引导下SAPB联合静脉自控镇痛的多模式镇痛能为胸腔镜下肺癌根治术提供良好术后镇痛,并能减少术后炎症因子的释放。与单纯静脉自控镇痛相比,连续SAPB能减低胸腔镜手术术后疼痛评分,缩短术后下床活动时间与肛门排气时间,提高睡眠质量评分,从而加快患者术后康复[28]。SAPB运用于开胸手术也有其独特优势。与单独静脉自控镇痛相比,SAPB能为开胸术患者提供有效的术后镇痛而无恶心、呕吐、呼吸抑制等不良反应[29]。Asmaa等[30]对开胸手术患者进行观察,发现连续SAPB患者比连续硬膜外阻滞患者的血流动力学更稳定,术后镇痛效果确切,且在减少术后阿片类药物使用量上有优势。SAPB还能有效缓解患者胸腔引流管相关疼痛,这是单独椎旁神经阻滞所不能提供的[31]。在经胸食管癌根治术患者中,SAPB也可作为胸段硬膜外阻滞失败或有禁忌证时一种补救性的术后镇痛方案[32]。
6 SAPB在多发肋骨骨折(MRF)镇痛中的应用
SAPB可为MRF患者提供良好的镇痛。MRF的管理具有挑战性,因其产生的疼痛导致呼吸受限,尤其对于合并肥胖及OSAS的患者更难管理。患者早期走动、物理治疗和预防呼吸衰竭均需要良好镇痛的保证。据报道[33],SAPB可为行机械通气的重症MRF患者提供镇痛,并有助于其脱离呼吸机。Kunhabdulla等[24]研究表明,对于完全合作的MRF患者,SAPB可在坐位下安全完成,镇痛效果确切,尤其适用于肥胖合并OSAS的患者。对于合并COPD及活动受限的老年MRF患者,连续SAPB可快速缓解疼痛,提高氧合指数,并减少不必要的气管插管[35]。
总之,SAPB作为一项新兴的胸壁神经阻滞技术,其操作简便、安全、镇痛效果确切、并发症少,可替代TEA、TPVB、INB等区域阻滞运用于如乳腺手术、肋骨骨折手术、胸科手术等围术期镇痛及慢性疼痛治疗,且对于PMPS有一定预防作用,值得在临床上推广。当前还需要进一步做大样本量的随机对照研究以明确SAPB的给药方案、最佳剂量。

