腹腔镜胆囊切除术对急性胆囊炎患者免疫功能及预后的影响
王凯,周学伟
(河南省南阳市第二人民医院 微创外科,河南 南阳 473000)
急性胆囊炎属于腹部外科常见的急腹症,由胆管堵塞或外源病原菌侵入所致的器质性炎症,临床表现为右上腹剧痛、腹肌强直等,发病率极高且易反复发作[1-2]。急性胆囊炎多突然发病,并存在恶心、呕吐、忽冷忽热等症状,一旦症状涉及胆囊周围,将进一步加剧患者病情,造成右上腹部疼痛难忍,不能触碰[3]。开腹胆囊切除术是以往临床救治急性胆囊炎的常用手段,虽能改善患者病情,但对患者造成的创伤较大,不利于患者预后恢复[4]。随着腹腔镜技术的快速发展,腹腔镜手术在临床中被广泛使用,它与开腹手术相比创伤较小,可缩短患者术后恢复进程。本研究旨在分析腹腔镜手术在急性胆囊炎中的治疗效果,为临床提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年2月- 2018年8月就诊于本院的急性胆囊炎患者90例为研究对象,本研究获得医院伦理委员会审核批准;入选患者或家属签署知情同意书。将90例患者按随机数字表法分为两组,对照组45例,男30例,女15例;年龄60~84 岁,平均(73.21±4.97)岁;病程 1~12 d,平均(4.24±0.98)d。研究组45例,男28例,女17例;年龄61~82岁,平均(73.18±4.93)岁;病程1~11 d,平均(4.21±0.95)d。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 治疗方式
两组手术均由同一组医生实施且在全麻下进行操作。对照组行常规开腹手术治疗:做一10~14 cm切口于肚脐上缘,分离胆囊周围血管,用电钩剥离胆囊,并将其切除。胆囊的残端以生物肽夹夹闭,随后实施电凝。放入引流管,常规缝合手术切口。研究组行腹腔镜胆囊切除术治疗:取平卧位,创建人工气腹,气腹压保持约为10 mmHg(1 mmHg=0.133 kPa)。在脐上缘用10 mm穿刺套管戳孔作为观察孔,经此置入腹腔镜 ;在右锁骨中线与肋缘交点右下方2 cm左右位置用5 mm穿刺套管戳孔作为观察孔,置入无创牵引钳;于剑突下方2 cm左右位置用10 mm穿刺套管戳孔作为主操作孔,经此置入手术剪、分离钩、施夹器等器械。提起胆囊壶腹部,置入腔镜,依次分离后部腹膜,将胆囊管前腹膜打开,并切断、结扎胆囊管。打开胆囊三角后,对胆囊动脉进行结扎,对胆囊管分离解剖至胆囊壶腹部,需靠近胆囊壶腹部腹腔壁,将胆囊管取出,取出结石,电凝止血。确定无残余结石后,常规缝合切口。
1.3 观察指标
记录两组切口长度、手术持续时间、住院时间、术中出血量、术后首次通气时间与进食时间、肠鸣音恢复时间等围术期指标。分别于两组患者术前、术后8 d抽取5 ml空腹静脉血,行10 min的3 000 r/min离心操作,取上清液,使用FACSCalibur 流式细胞仪(美国BD公司)测定细胞免疫功能指标,包括CD3+、CD4+、CD8+。记录两组术后切口感染、腹腔出血、胆汁性腹膜炎、胆漏等并发症发生情况。
1.4 统计学方法
数据采用SPSS 21.0统计软件进行分析,计数资料以例(%)表示,采用χ2检验;计量资料以均数±标准差()表示,采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较
与对照组比较,研究组切口长度较小,术中出血量较少,手术持续时间、术后首次通气时间、肠鸣音恢复时间、进食时间及住院时间较短,差异有统计学意义(P<0.05)。见表1。
表1 两组手术情况比较 ()
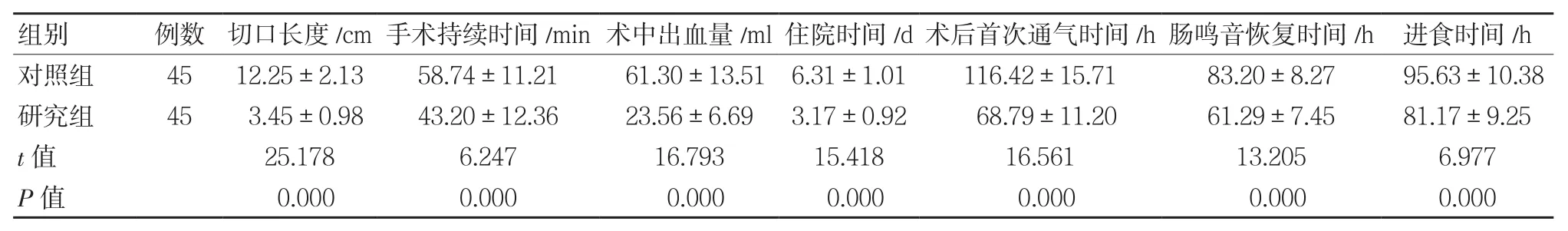
表1 两组手术情况比较 ()
组别 例数 切口长度/cm手术持续时间/min术中出血量/ml住院时间/d术后首次通气时间/h肠鸣音恢复时间/h 进食时间/h对照组 45 12.25±2.13 58.74±11.21 61.30±13.51 6.31±1.01 116.42±15.71 83.20±8.27 95.63±10.38研究组 45 3.45±0.98 43.20±12.36 23.56±6.69 3.17±0.92 68.79±11.20 61.29±7.45 81.17±9.25 t值 25.178 6.247 16.793 15.418 16.561 13.205 6.977 P值 0.000 0.000 0.000 0.000 0.000 0.000 0.000
2.2 两组细胞免疫功能比较
两组术前细胞免疫功能比较,差异无统计学意义(P>0.05);术后两组CD3+、CD4+水平均明显提高,且研究组低于对照组,差异有统计学意义(P<0.05);术后两组CD8+水平比较,差异无统计学意义(P>0.05)。见表2。
表2 两组细胞免疫功能比较 (,%)
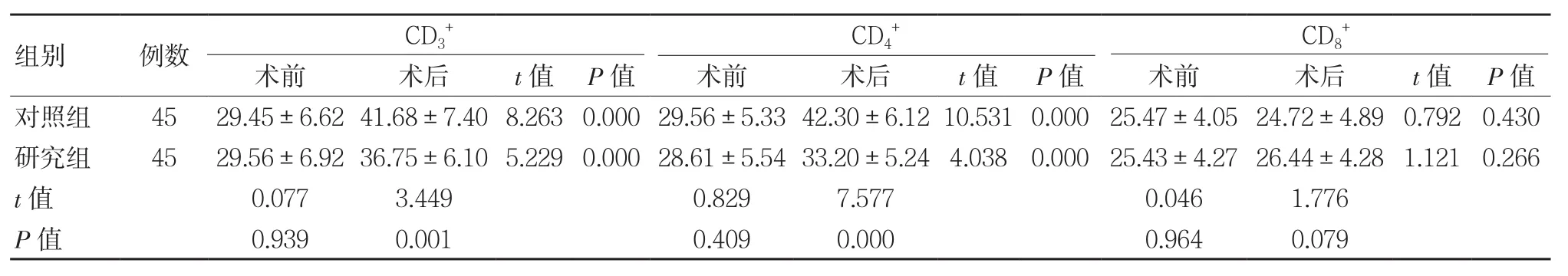
表2 两组细胞免疫功能比较 (,%)
组别 例数 CD3+CD4+CD8+术前 术后 t值 P值 术前 术后 t值 P值 术前 术后 t值 P值对照组 45 29.45±6.6241.68±7.408.2630.00029.56±5.3342.30±6.1210.5310.000 25.47±4.0524.72±4.89 0.792 0.430研究组 45 29.56±6.9236.75±6.105.2290.00028.61±5.5433.20±5.24 4.038 0.000 25.43±4.2726.44±4.28 1.121 0.266 t值 0.077 3.449 0.829 7.577 0.046 1.776 P值 0.939 0.001 0.409 0.000 0.964 0.079
2.3 两组并发症发生率比较
研究组中出现1例(2.22%)切口感染、1例(2.22%)胆漏,并发症发生率为4.44%(2/45);对照组中出现2例(4.44%)切口感染、1例(2.22%)腹腔出血、1例(2.22%)胆汁性腹膜炎、3例(6.67%)胆漏,并发症发生率为15.56%(7/45)。两组并发症发生率比较,差异有统计学意义(χ2=5.577,P=0.006)。
3 讨论
急性胆囊炎属于消化系统疾病之一,以胆囊局部水肿、炎症和结构不清晰等为病理表现,发病率随着年龄的增加呈明显增高趋势[5]。因老年人多伴有多系统疾病、器官功能的退化,患胆囊炎后易造成胆囊穿孔、化脓等并发症,加上患者耐受力较差,对体温调节与疼痛的反差较大,且临床表现缺乏典型性,多数患者就诊时病情较为严 重[6]。
开腹胆囊切除术是临床治疗急性胆囊炎的有效方式,但术中切口较长,对患者的损伤程度相对较重,增加患者术后疼痛感,而延长术后恢复时间,且腹腔脏器暴露时间相对较长,术后易发生并发症,不利于患者预后恢复[7]。
徐华明[8]分析显示,腹腔镜胆囊切除术救治急性胆囊炎切口长度、术中出血量、术后肠道功能恢复时间、手术时间、引流率、下床活动时间、镇痛剂使用率、住院时间明显低于开腹手术,且血糖测定值、皮质醇、肾上腺素、白细胞介素-6(interleukin-6,IL-6)、C反应蛋白(C-reactive protein,CRP)较低。本研究结果显示,研究组围术期指标优于对照组,并发症发生率低于行开腹手术的对照组,与上述研究结果相似,提示腹腔镜手术治疗急性胆囊炎与开腹手术相比临床疗效确切,对患者造成的创伤较小且并发症发生率低,利于患者术后恢复,术式安全可靠。主要是因为腹腔镜手术中切口较小,可减轻对患者机体造成的损伤,胆道的完整性可有效保留,不仅能减少并发症的发生,还可大大缩短患者术后恢复时间。一般情况下,机体血清中免疫球蛋白的浓度处于相对恒定状态,手术会过度消耗免疫球蛋白,因而造成机体免疫功能紊乱。本研究中两组患者术后CD+、CD+水平均升高,但研究组CD+、CD+3434水平低于对照组,提示腹腔镜手术对免疫细胞功能的影响小于开腹手术。腹腔镜手术是在腹腔镜下进行手术操作,术野清晰,术中可对腹腔实施全面探查,无需扩大切口操作便可将病灶清除,利于减少术中失血量,减轻术后疼痛感,对腹腔脏器的干扰较少,利于术后胃肠蠕动,进一步加快胃肠功能恢复,利于机体功能的恢复。
综上所述,腹腔镜胆囊切除术治疗急性胆囊炎患者具有创伤小、并发症少、术后恢复快等优势,可有效缩短康复时间,且对患者的免疫功能影响较小。

