航空医学救援医疗装备的专家共识
航空医学救援医疗装备专家共识组
1 航空医学救援相关概念
航空医学救援(Air Ambulance)又称航空医疗救援、空中医学救援和空中医疗救援,是指利用航空飞行器提供紧急医疗服务和突发公共事件医疗救援,包括伤病员的生命支持、监护、救治和转运,特殊血液和移植器官的运输,以及急救人员、医疗装备和药品的快速运达,以排除交通、距离、地形等影响,缩短抢救转运时间,使病伤员尽快脱离灾害或危险,达到减少致残率和死亡率的目的,是一项对医务人员身心素质、操作技能和医疗装备等要求严格、专业性强的特殊医疗急救[1-4]。具有快速、高效、灵活、及时、范围广、受地域影响小等特点,但易受到气象、航空管制、机降场、地面保障等因素的限制。根据航空飞行器类型,航空医学救援主要分为直升机航空医学救 援(Helicopter Emergency Medical Service,HEMS)和固定翼航空医学救援(Fixed Wing Air Ambulance,FWAA)。直升机航空医学救援机动性强,但飞行半径小,机身空间小,所携的医疗装备和药品有限;固定翼航空医学救援飞行半径长,机身空间较大,必要的医疗装备可改装固定于机舱内部,但需要机降场等地面基础设施和指挥系统支持,易受航空流量管制。目前国内外航空医学救援以直升机为主,固定翼飞机和其他飞行器为辅[5]。
2 航空医学救援发展现状
航空医学救援起源于战争中病伤员的转运,公认的第一次航空医学救援是1870 年法军用热气球运送160 名伤员成功获得救治。20 世纪50 年代国外陆续出现伤病员的空中转运,20 世纪70 年代初期专业的航空医学救援开始快速发展[6]。目前,航空医学救援是多数发达国家应对突发灾害和事故普遍采用的一种救援和转运形式,多数发达国家已构建了较为成熟完善的航空医学救援体系。美国航空医学救援力量最强大,飞行器装备量大[5],84.5%的人口(约2.6 亿人)可享受医护人员20 min 内抵达现场实施救援[7];德国的直升机15 min 内可到达国内任何一个地方[8];瑞士、英国、挪威、加拿大、俄罗斯、日本等国家也都建立了各具特色的航空医学救援网络体系,上述国家的航空医学救援体系建制完善,战略规划明确,基础配套设施到位,救援响应时间一般在60 min 以内[5,9-13]。
我国航空医学救援起源于1953 年抗美援朝战场上伤员的后送,1997 年航空医学救援研究和实践的先驱者李宗浩提出并推动我国航空医学救援事业的发展[14]。2001 年青岛市急救中心、青岛直升机航空有限公司和山东海事局联合建成中国首个“120”直升机海陆空立体急救网络[2]。2002 年武汉市急救中心首次开展中国直升机商业救护并完成中国首例直升机患者的运送,成为中国较早成功开展直升机医疗救援的120 急救中心[15]。近年来,我国各类自然灾害频发,尤其汶川和玉树地震后,航空医学救援得到进一步关注,随后航空医疗救援项目纳入国家航空应急救援体系建设“十二五”规划[16]。2014 年,第四军医大学第一附属医院(西京医院)成立中国首个成建制的航空医学救援通道和医疗飞行队——西京飞行医疗队,由专业救援人员随时待命并执行医疗救援任务,陕西省也成为中国首个直升机医疗救援全面覆盖的省份。2014 年北京市红十字会999 紧急救援中心从德国引进我国首架装备齐全的救护专用直升机并投入使用。2015 年中国医学救援协会成立空中急救分会。2016 年国家卫生计生委在全国卫生应急工作会议上提出启动陆海空立体化紧急医学救援网络建设,着力提升医学救援能力。
相较欧美等发达国家,我国航空医学救援起步较晚且尚处于探索阶段,但发展很快,势头良好。各地通航企业、急救中心以及医疗机构均在积极试点和探索。目前,我国航空医学救援仍面临着体制不健全、联动协调性差、法律法规不完善、规范标准不统一、专业救援队伍不足、专业人员培训缺乏、专业救援飞行器不足、医疗装备配置不规范、基础设施不完善、救援费用昂贵、保险配套不足、政策支持力度较小、筹资来源有限等诸多问题[3,6,17],与我国经济发展的速度不相适应,亟待建制化、专业化和普及化。虽然现阶段我国航空医学救援面临诸多问题,但不可否认,我国航空医学救援事业正面临重大机遇期和发展期。
3 航空医学救援中医疗装备的配置
航空医学救援中的医疗装备指必要、基本的抢救、诊断、治疗、监测、转运和防疫的单独或组合使用的仪器、设备、器具、材料或者其他物品。
在我国航空医学救援所面临的体制机制、政策支持、筹资来源、人员队伍、装备配置等诸多问题中,装备配置相对易于解决,尤其医疗装备的配置问题。目前我国航空医学救援中医疗装备配置较为简单,基本在普通直升机上临时配置血压计、监护仪、呼吸机、除颤仪、供氧系统等[18];而美国的机载医疗装备几分钟内可完成所有装备安装,无需改动飞机内部结构,携行医疗装备存于急救箱内,如呼吸机、输液泵、心电监护仪、血气分析仪、耗材和药品,使用时只需为电子装备接通电源即可,各医疗装备高度通用化和模块化[19-20]。由此可见,有必要将医疗装备配置标准作为突破口促进我国航空医学救援能力的提升。故本共识在参考美国、英国等航空医学救援中医疗装备配置标准和中国救护车标准的基础上进行专家研讨[1,21-33],制定本共识,以期为我国航空医学救援能力和效率的提升提供借鉴和参考。
该专家共识仅列出航空医学救援飞行器上必备的、按需携带的和部分特殊情况下应携带的医疗装备的种类和数量,暂未涉及各类医疗装备的适航要求、驱动源和配套安装等问题。但所有医疗装备均应至少符合以下要求和配置原则:体积小、重量轻,装卸方便,便于携行;抗震动、抗信号干扰,且不对飞行器产生电磁干扰;装备齐全,通用性强,适用于多种伤病的现场救治和转运;装备驱动源符合适航要求;鼓励将装备按功能模块化、集成化和整体化,减少散件包装;为避免装备相关功能重复,鼓励优先配置具备多种功能的医疗装备组合仪器。
本专家共识所涉及的装备是按照搬运、诊断、监测、抢救、外伤处置和传染病防护等不同功能进行分类,并按照直升机航空医学救援(HEMS)和固定翼航空医学救援(FWAA)分类配置。配置清单对必备装备给出建议配置的最低数量,“选装”表示因时因地按需决定。所有装备应适用于所有年龄组的病伤员。详见表1-表7。
执笔:彭博(首都医科大学)、张进军(北京急救中心)
共识专家组成员(按姓名汉语拼音排序):曹威(北京华彬天星通用航空有限公司)、何小军(浙江大学医学院附属第二医院)、胡南(北京急救中心)、郭伟(北京天坛医院)、姜保国(北京大学人民医院)、李坚韧(北京急救中心)、李宗浩(中国医学救援协会)、刘红梅(北京急救中心)、刘江(北京急救中心)、娄靖(北京急救中心)、马岳峰(浙江大学医学院附属第二医院)、潘胜东(浙江大学医学院附属第二医院)、彭博(首都医科大学)、钱嗣维(中飞医疗有限公司)、秦宇红(北京大学国际医院)、沈飙尘(上海金汇通用航空股份有限公司)、王庆(上海金汇通用航空股份有限公司)、王天兵(北京大学人民医院)、王志翔(中华医学会航空航天医学会)、熊建(北京大学人民医院)、袁轶俊(国家卫生和计划生育委员会)、张进军(北京急救中心)、张文中(北京急救中心)、周慧聪(北京急救中心)
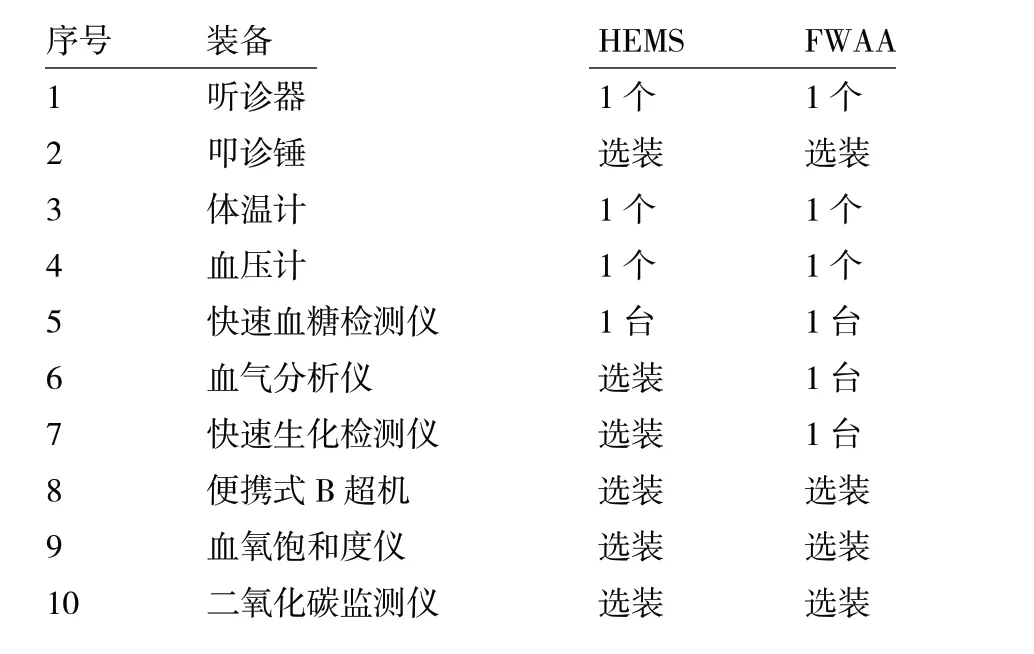
表1 诊断和监测装备

表2 抢救装备

表3 搬运和固定装备
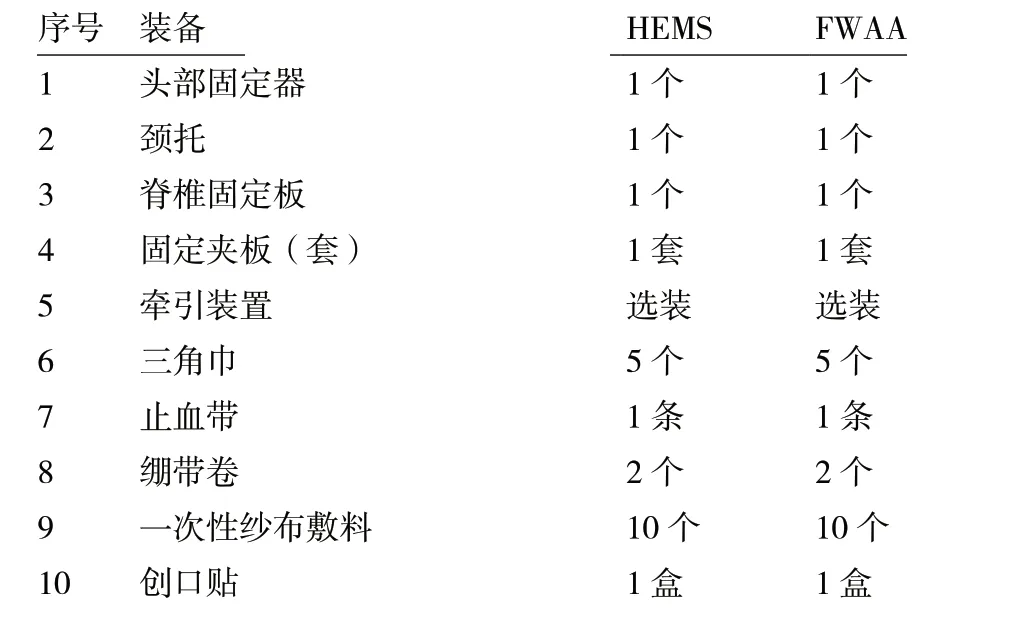
表4 外伤装备

表5 输液装备
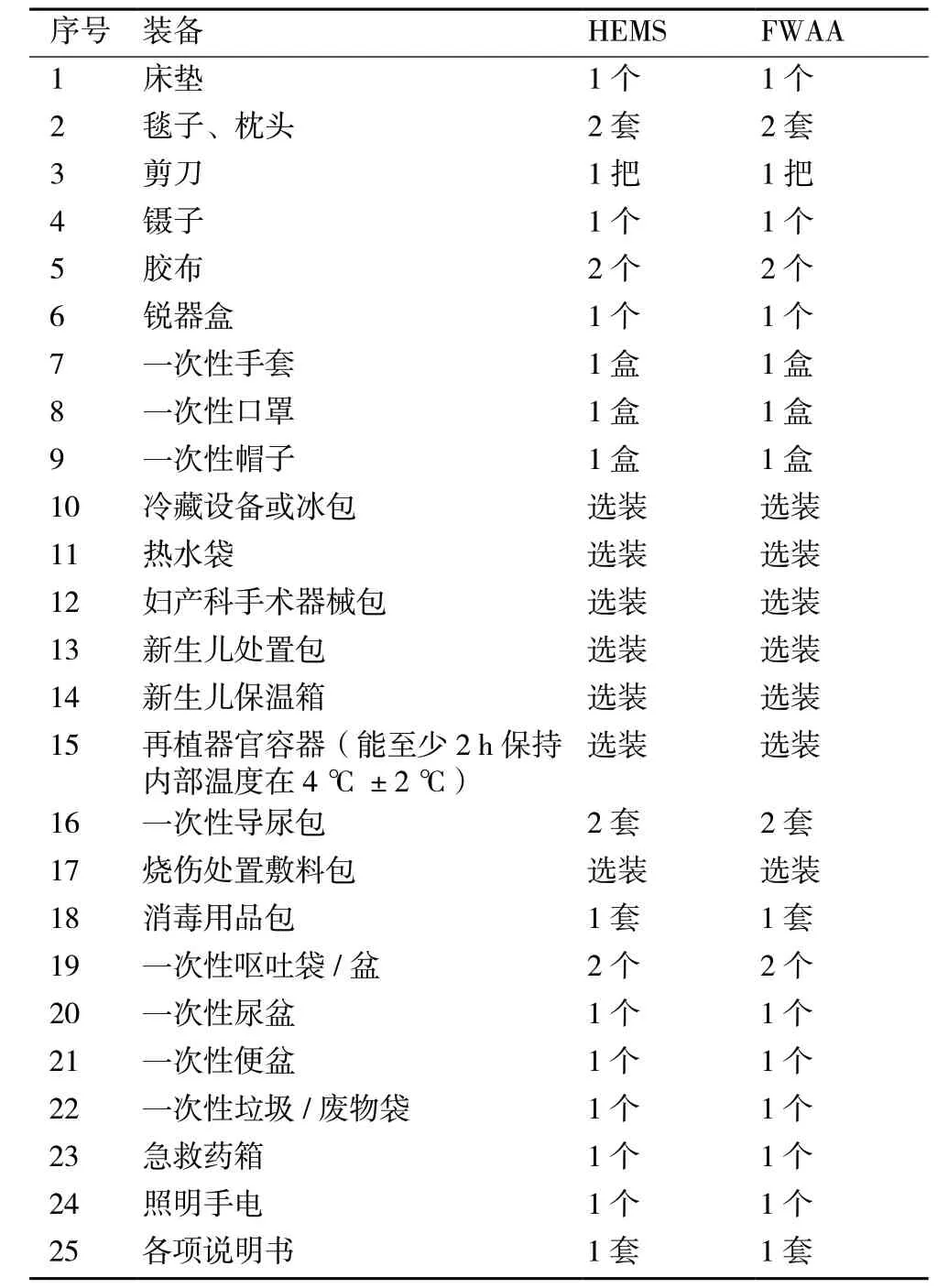
表6 其他装备

表7 传染病防护装备

