异常肌反应监测下显微血管减压术治疗特发性面肌痉挛
郭永坤 刘春颖 王世帅 易波 王昊天 赵帅杰 闵有会
一、背景知识
特发性面肌痉挛是神经外科最常见的颅神经疾患之一,常表现为一侧面部相关表情肌肉不自主阵发的抽动[1]。典型的面肌痉挛常开始于一侧的眼轮匝肌,眼睑阵发性抽动,逐渐加重,范围扩大,可扩展至整个面部表情肌。发作时眼周和面颊部肌肉的快速抽动导致肌肉痉挛,眼裂缩小,口角向病侧偏斜。短则持续数秒,长则数分钟,可自行缓解,常有诱发因素,如激动、劳累等。少数患者可伴有耳鸣和听力下降。神经系统检查多无阳性体征。本病缓慢进展,频繁发作,给患者产生严重的心理压力,惧怕参加社交活动,影响正常工作和生活,甚至产生焦虑、抑郁。
特发性面肌痉挛的病因和发病的主要机制目前认为是面神经出入脑桥段区(root exit/entry zoom,REZ)存在相关的血管压迫,造成面神经运动核兴奋性异常增高,长期压迫导致相应区域脱髓鞘改变,移开这些血管,抽搐症状立即或逐渐得到解除,在临床治疗和研究也验证了血管压迫的致病机制[2]。此外蛛网膜增厚黏连,后颅窝容积小等也可能是间接原因。
临床诊断中依据病史和典型的一侧面部肌肉抽动表现,诊断该疾病并不困难。当临床体格检查不足以确诊时,面部异常肌反应(abnormal muscle response,AMR)检查可作为特发性面肌痉挛诊断与鉴别诊断的重要手段之一;当发现典型AMR 波时,面肌痉挛的诊断即可确立[3]。术前CT 或MRI 扫描作为常规术前检查,主要目的是排除颅内占位所致的面肌痉挛和评估后颅窝狭小造成的困难血管减压。高清晰薄层MRI 扫描有助于判断面神经根部是否有血管压迫及压迫血管的走行和直径,对手术有一定指导意义。
血管减压术是根治特发性面肌痉挛的唯一方法。乙状窦后入路是最常用的手术方法,国内多数中心采用斜竖头皮切口,二腹肌间沟附近钻孔一枚,咬骨钳扩大骨窗,直径约为2.0 cm[4]。该切口的优点是切口周围皮肤感觉障碍相对少见,肌肉损伤小,有利于切口愈合。手术成败的关键是精确判断压迫REZ 的血管,将压迫的责任血管充分游离,推移离开面神经根部,合适的垫棉将责任血管远离REZ 的相关结构。随着精准微侵袭神经外科和术中神经电生理技术的发展,血管减压术越来越呈现出创伤小、治愈率高、并发症低、长期效果好等优势,但术者仍然必须仔细地衡量手术潜在的风险,并就此与患者和家属取得一致。
二、手术的适应证及禁忌证
适应证:(1)特发性面肌痉挛,排除继发性面肌痉挛;(2)抽搐频繁,发作时间长,有相关面神经功能损伤表现,对患者的正常生活及工作构成影响;(3)患者有积极手术治疗的要求;(4)患者一般情况良好,可耐受手术。
禁忌证:(1)不能耐受开颅手术;(2)患者或家属对手术方式、疗效及可能的并发症不理解。
三、病例资料
男性,58 岁,以“左侧面部阵发性抽搐3 年,加重半年”入神经外科。3 年前突发左侧眼睑跳动,持续约1 min 后缓解,此后左侧眼睑跳动发作次数明显增多,时间延长,病情加重致左侧整个面部肌肉抽动,情绪激动、紧张常诱发,发病开始应用卡马西平尚可部分缓解,病情加重后效果较差。半年前抽搐明显加重,表现为左侧不能睁眼,口角歪斜,耳鸣。神经系统体检:神志清,双侧瞳孔等大等圆,直径2.5 mm,光反射灵敏。四肢肌力及肌张力正常。感觉及病理征检查未见异常。辅助检查:头颅MRI 提示左侧小脑下前动脉与左侧面神经REZ 区关系密切(图1)。术后面部抽搐即刻停止,电话及门诊随访5 年,未见抽搐发作。

图1 特发性面肌痉挛患者术前MRI 影像
四、手术步骤
1.采用左侧乙状窦后手术入路。右侧侧卧位,乳突位于头位最高点。
2.手术切口采用斜竖头皮切口,长度约4 cm。逐层切开并分离皮肤、肌肉、骨膜,枕动脉粗大分支游离并保护,必要时可结扎切断,如遇到导静脉出血,可应用骨蜡封堵。
3.乳突后,二腹肌间沟上缘处,骨钻钻孔一枚,咬骨钳扩大骨窗,前缘须至乙状窦后,打开乳突气房时,骨蜡严密封闭,避免术后脑脊液漏,下缘到后颅窝底枕骨变薄处,脑膜剪剪开硬膜,并充分悬吊。
4.显微镜下探查REZ 区,在第二、三间隙明确压迫的责任血管。锐性剪开并分离桥小脑角池的蛛网膜,缓慢释放脑脊液。沿后组颅神经背侧向上探查,看到第四脑室侧隐窝伸出的脉络丛,将其抬起即可显露面听神经出入脑干的区域。该过程需小心保护面听神经,尽量减少牵拉,以免损伤神经及血管[5]。
5.充分游离压迫神经的血管。判断责任血管时,其特征为多程袢状压迫神经(图2A),REZ 区有多条血管时,深面的责任血管不要遗漏探查。有时静脉也可能参与压迫神经。
6.压迫血管的减压。发现责任血管后,充分游离,将血管推移离开面神经根出入桥脑处,重新安置,解除血管对神经的压迫,安置的责任血管不能成角折叠,神经亦不受压的部位,垫棉置于责任血管和脑干之间,垫棉适中,以免形成神经压迫,垫棉置入要牢固,防止术后垫棉移位[5]。
7.术中AMR 监测。术中AMR 监测,对术中鉴别压迫血管、提高减压效果、减少神经损伤等方面有独特的优势[6,7]。刺激电极置入左侧面神经下颌缘支,颏肌记录直接刺激,眼轮匝肌记录间接波,患者麻醉前,记录一次AMR 波,维持麻醉期间不使用肌松剂。重点关注手术在剪开硬脑膜、释放脑脊液、分离蛛网膜、游离压迫血管、置入垫棉、缝合硬脑膜等阶段,彻底血管减压后,AMR 消失则可终止减压操作(图2B)。AMR 未消失时需再次彻底探查,确认未遗漏责任血管,或减压不充分、植入材料导致新的压迫等原因并妥善处理。
8.减压操作完成后,可用37℃生理盐水或乳酸钠林格液冲洗术野,排空颅内积气,缝合硬脑膜、肌肉、膜状腱膜和头皮。术后当天复查可见开路区无迟发脑出血、脑梗死(图2C)。
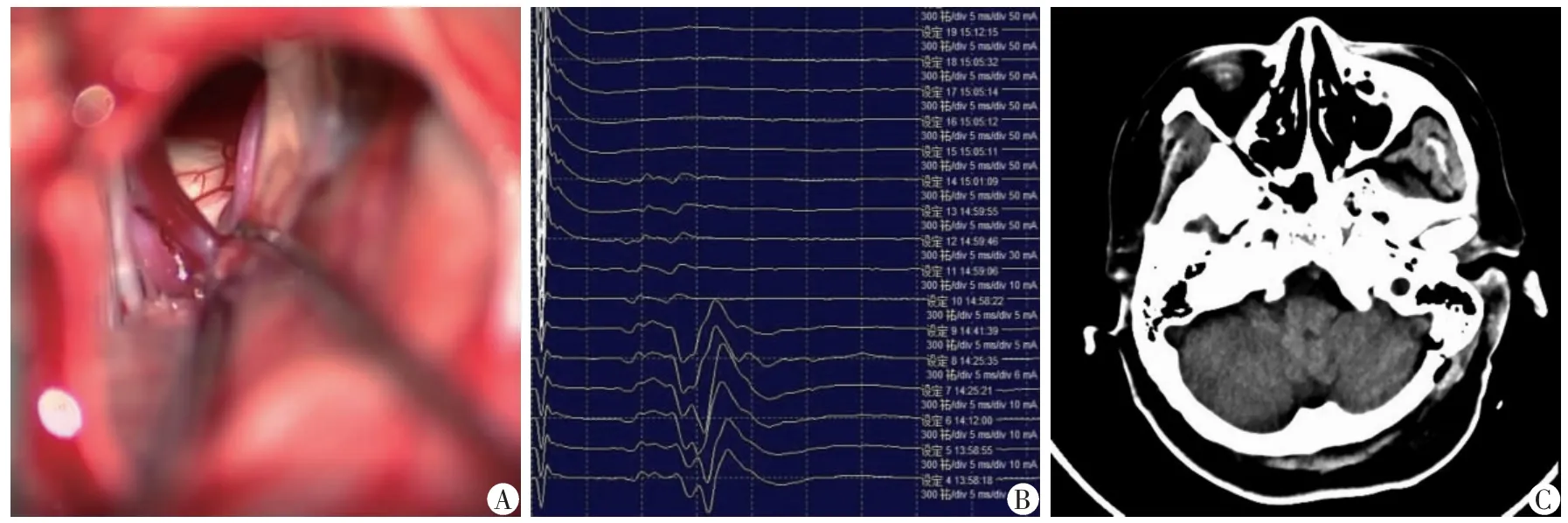
图2 特发性面肌痉挛患者术中及术后的影像学资料
五、注意事项及并发症
术后及时行头颅CT 检查,了解有无脑出血、颅内积气、急性脑梗死。术后常见不良反应有头痛、恶心、呕吐等,常规药物治疗后可恢复。
面肌痉挛血管减压手术并发症常见有以下几种[8,9]:(1)面瘫:多数轻中度,常在数周到数月内可以完全恢复;(2)听力障碍:手术侧听力障碍是面神经根显微血管减压术的主要并发症,多数在术后数周到数月内恢复,听神经受到牵拉损伤的部分患者发生永久性听力障碍;(3)眩晕:少数患者术后会发生较重的眩晕,行走不稳,多数在1~2 周内逐渐消失;(4)脑脊液漏:硬膜严密缝合,必要时修补,打开乳突气房时,需骨蜡严密封闭;(5)颅内感染:术中严格无菌操作是避免术后感染的关键。

