D-D、NT-proBNP、WBC对慢性阻塞性肺疾病患者预后的影响
覃少佳 罗敏著 张鸿魁 邓碧玉 胡庆文
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是一种以气流受阻为特征的慢性疾病,病程长且病死率高[1-2]。邵赛萍等[3]发现糖皮质激素在减轻气道炎症反应、缓解气道痉挛的同时可抑制特异性细胞及体液免疫并减少炎性介质产生,长期吸入糖皮质激素可使患者免疫功能低下,是导致感染致使COPD急性加重的危险因素之一。COPD急性加重期患者多有呼吸困难表现,可累及心血管系统增加心脏负荷,严重者易导致心力衰竭[4-5]。氨基末端脑钠肽前体(amino terminal brain natriuretic peptide precursor, NT-proBNP)为反映心功能指标,D-二聚体(D-dimer, D-D)为反映体内凝血状态指标,白细胞(white blood cell, WBC)为反映体内炎性水平指标。本文探讨联合检测这三项指标是否可提高对COPD急性加重期伴细菌感染患者预后判断的准确性,为临床提供较为全面、准确的数据。
资料与方法
一、临床资料
选择2017年3月到2018年3月我院呼吸内科收治的80例COPD急性加重期患者作为研究对象。根据痰培养结果将研究对象分为细菌感染组和非细菌感染组,其中细菌感染组48例,男性28例,女性20例,年龄58~78岁,平均年龄为(64.35±7.42)岁;非细菌感染组32例,男性18例,女性14例,年龄52~74岁,平均年龄为(62.64±7.45)岁。纳入标准:①年龄45~80岁;②符合全球倡议指南(2014版)COPD急性加重期诊断标准;③发病1周内者。排除标准:①已接受过抗菌药物治疗者;②合并其他炎症疾病者;③妊娠期或哺乳期患者。同时选取20例同期在我院体检中心体检合格者作为对照组,男性12例,女性8例,年龄55~76岁,平均年龄为(63.24±7.36)岁。三组患者一般资料无明显差异,具有可比性(P>0.05)。研究经医院伦理委员会审核通过,患者签署知情同意书。
二、研究方法
所有患者入院后均进行相应对症支持治疗,包括抗感染、吸氧、止咳平喘治疗。入院时统一抽取患者肘静脉血3 ml,室温静置1 h后,以离心半径8 cm,3 000 r/min,离心5 min,分离后将血清和血浆分别置于-20 ℃冰箱保存备用,分别测定血浆中D-D及WBC水平、血清中NT-proBNP水平。(1)D-D:取备用血浆,加入D-二聚体定量检测试剂盒(深圳市康乃格生物技术有限公司),置于干式荧光免疫分析仪(深圳市康乃格生物技术有限公司生产,型号KNG-YG-I)检测血浆中D-D含量;(2)NT-proBNP:取备用血清,利用全自动电化学发光免疫分析仪(美国贝克曼公司生产,型号DxI800)测定血清中NT-proBNP水平;(3)WBC:取备用血浆,利用血细胞分析仪(美国贝克曼公司生产,型号DxH800)测定血浆中WBC水平。所有患者出院后均随访一年,随访时间截止至2019年3月,随访方式采用电话随访,记录患者随访期间预后情况。
三、判定标准
D-D:>0.5 mg/L为异常;NT-proBNP:>300 pg/ml为异常,>500 pg/ml为异常;WBC:正常成年人(4~10)×109/L为正常,<4×109/L或>10×109/L为异常。一项指标异常为三项中有且仅有一项异常;两项指标异常为三项中有且仅有两项异常;三项指标异常为三项均异常。预后判定:(1)预后良好:随访期间未发生全因死亡或复发;(2)预后不良:随访期间发生全因死亡或复发。绘制受试者工作特征曲线(receiver operating characteristic curve, ROC)并计算曲线下面积(area under curve, AUC)。
四、统计学方法

结 果
一、患者D-D、NT-proBNP及WBC
细菌感染组与非细菌感染组患者D-D、NT-proBNP及WBC水平均明显高于对照组(P<0.05);细菌感染组患者D-D、NT-proBNP及WBC水平均明显高于非细菌感染组(P<0.05),见表1。
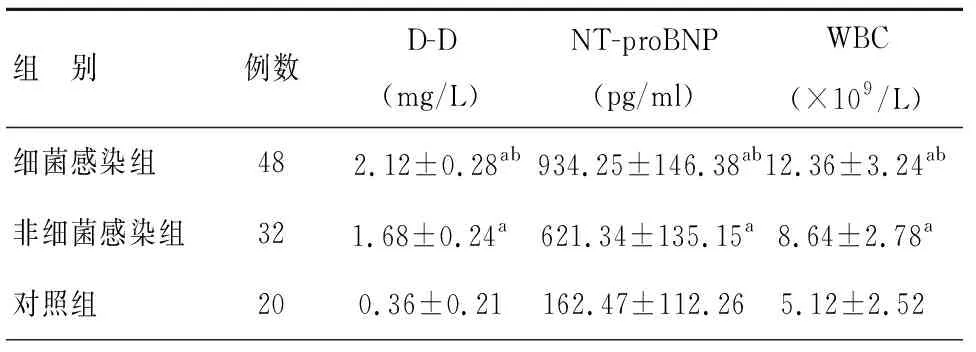
表1 三组患者D-D、NT-proBNP及WBC比较
注:与对照组比较,aP<0.05;与非细菌感染组比较,bP<0.05
二、三项指标对预后结果影响
截至2019年3月,细菌感染组预后良好33例(68.75%),预后不良15例(31.25%);非细菌感染组预后良好30例(93.75%),预后不良2例(6.25%)。细菌感染组与非细菌感染组预后情况有差异(χ2=7.171,P<0.05);指标异常数量与患者预后呈负相关(r=-1.000,P<0.05),见表2。
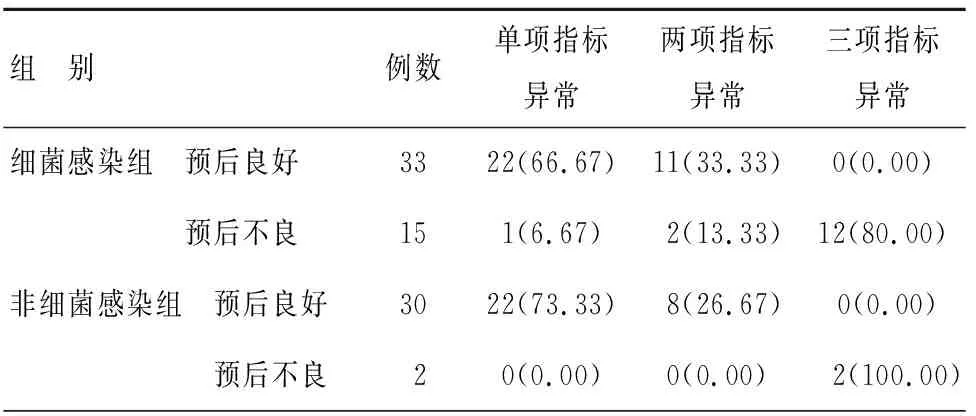
表2 三项指标对预后结果影响[n(%)]
三、三项指标对预后结果评估
D-D、NT-proBNP及WBC三项联合检测对预后评估的灵敏度为83.8%,特异度为82.9%,AUC面积为0.869,见表3。
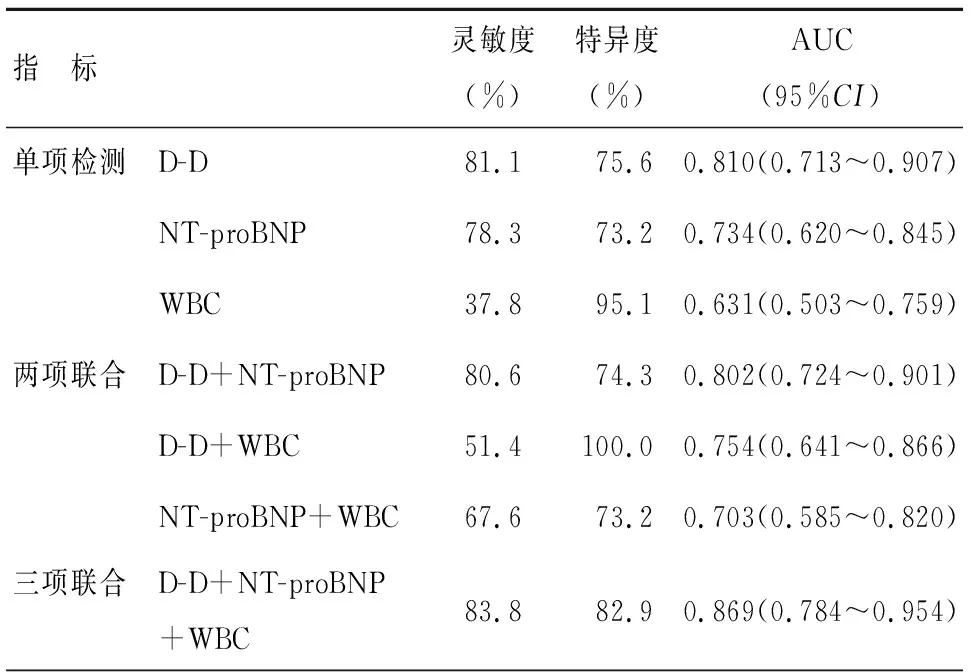
表3 三项指标对预后结果评估
讨 论
COPD发病率高且影响因素较多,早期诊断及预防对降低疾病发生率提高预后质量具有重要意义[6-7]。由于COPD患者大多为高龄人群,机械通气、长期服用糖皮质激素及使用抗生素治疗、营养不良均是导致其发生肺部感染的危险因素[8]。肺部细菌感染一方面可影响患者心肺功能,另一方面可延长患者住院时间进一步增加医院感染的风险[9]。COPD急性加重期患者医院感染病原菌主要以革兰氏阴性菌为主,其中男性、高龄、吸烟、接触粉尘或化学物质和感染为发生医院感染独立危险因素[10]。目前临床大多以WBC升高作为区别细菌感染与病毒感染的指标[11]。但需要提出的是WBC易受运动、情绪、吸烟、环境等多种因素影响,在一些病毒性感染疾病中同样可见WBC水平升高,而在某些细菌感染早期可能检测不出WBC异常,因此有待结合其他指标提高检测准确性[12]。NT-proBNP为B型脑钠肽(brain natriuretic peptide, BNP)的前体,NT-proBNP本身无生物活性但血浆半衰期较BNP长且稳定性好[13-14]。血清中NT-proBNP水平是慢性心力衰竭患者预后不良的独立危险因素,对预后具有预测价值[15]。NT-proBNP水平测定对COPD急性加重期患者再次入院及1年存活情况具有较高价值[16]。D-D最初主要应用于诊断肺动脉栓塞,对急性肺动脉栓塞诊断及危险程度分级具有较高诊断性能[17-18]。肺栓塞为COPD急性加重期患者呼吸系统严重并发症之一,可累及心、脑等重要器官引起呼吸衰竭或心力衰竭[18-19]。
急性加重期COPD患者易发生呼吸衰竭至肺血管内皮损伤,使血液处于高凝状态[20]。血液高凝可使肺血管阻力增加引起肺动脉高压,王芳等[21]通过研究发现D-D水平与肺动脉高压呈显著正相关,可作为评估急性加重期COPD合并肺动脉高压严重程度的指标。高龄患者多伴有心血管系统基础疾病,COPD急性加重期早期即可发生心室结构改变、心肌肥大,进一步导致心功能恶化[22]。心率变异性是判断心脏交感与迷走神经张力及平衡性指标,可判定心血管疾病病情严重程度,其降低可增加心室室颤发生率[23]。冠心病患者心率变异性较非冠心病降低,且发现血清中NT-proBNP水平升高[24]。老年COPD急性加重期合并急性心肌梗死患者体内NT-proBNP水平明显升高,同时增加肺部感染、心力衰竭、呼吸衰竭的发生率[22]。正常情况下体内纤溶酶与凝血酶处于动态平衡,当体内发生凝血时凝血酶作用于纤维蛋白激活纤溶系统,可形成D-D[25]。左晓红等[26]发现COPD急性加重期患者由于通气功能严重受损可使肺血管内皮因缺氧导致损伤,并引起血小板聚集使患者血液处于高凝状态。李湘等[27]证实D-D水平可作为预测COPD急性加重期患者近期及远期预后结局的指标。本文发现COPD急性加重期伴细菌感染患者血中D-D、NT-proBNP及WBC水平均明显高于健康人和非细菌感染患者,猜测细菌感染可增加心功能及血栓发生风险,与以往研究结果相一致。影响COPD急性加重期预后因素很多,包括高龄、心力衰竭、多耐药感染和低白蛋白,其中合并肺部细菌感染是患者再次住院重要原因[28]。孙世长等[29]发现COPD合并肺部感染患者体内炎性因子水平、第1 s用力呼气容积、最大通气量、最大呼气中段流量指标及革兰氏阴性杆菌分布均会提高,严重影响患者呼吸功能易导致呼吸衰竭。本文发现细菌感染组预后不良率为31.25%,非细菌感染组预后不良率为6.25%,说明COPD急性加重期伴细菌感染患者肺功能损伤严重且炎症扩散至心脏易导致心功能不全,严重影响患者预后。通过研究不同D-D、NT-proBNP及WBC组合检测结果与患者预后的关系发现,不同指标异常情况与细菌感染组患者预后具有相关性且三项联合检测判断患者预后准确性较高,可作为判定患者预后情况指标。
综上所述,D-D、NT-proBNP及WBC三项联合检测对伴细菌感染的COPD急性加重期患者预后具有较高评估价值且准确性较高,可作为评估AECOPD患者预后结局的检测指标。

