正常颈椎功能单位动态MRI表现的初步研究
吴莉莉,丁 俊,徐 瑞,李周丽,陈基明
(皖南医学院第一附属医院 弋矶山医院 影像中心,安徽 芜湖 241001)
颈椎是人体脊柱活动范围最大的部位,颈椎稳定性的丧失可加重颈椎病的临床症状和体征。维持颈椎稳定和运动的最小节段称为运动节段或脊椎功能单位(functional spinal unit,FSU),包括2个相邻椎体、椎间盘和韧带。近年动态MRI对颈椎病的研究越来越多,动态MRI在显示颈椎的稳定性、椎间盘的形态结构改变、脊髓受压及其损伤程度、评估运动节段的活动性等方面具有明显的优势,可定量研究脊椎稳定性与椎间盘退变之间的关系[1-4]。然而对正常颈椎节段性运动的动态MRI表现的研究鲜见报道。本研究试图探讨正常颈椎节段性运动的动态MRI变化,为分析脊柱的生物力学特性及对颈椎病的研究提供解剖学基础。
1 资料与方法
1.1 研究对象 本研究经医院伦理委员会批准,所有受试者均被告知实验内容、MRI检查注意事项等,并签署知情同意书,受试者均为健康志愿者。具有颈肩部不适疼痛、上肢麻木、疼痛或下肢运动障碍、结核、头颈外伤史,未达到最大过伸过屈者、图像模糊等被排除。2015年3月~2017年6月间40例前瞻性被纳入研究,其中男23例,女17例,年龄22~31岁。
1.2 检查方法 采用Siemens Avanto 1.5T磁共振扫描仪,颈部线圈,仰卧位。先行常规中立位矢状面T1WI、T2WI和轴面T2WI扫描,然后行最大屈曲位、最大后伸位矢状面T2WI扫描;最大屈曲、最大后伸位分别采用头顶部下方垫软枕、肩部及上胸部下方垫软枕,使颈椎最大程度地屈曲、后伸(每个受试者颈椎活动度的个体差异,故角度不固定)。序列及参数:矢状面TSE T2WI:TR 2500.0~2800.0 ms,TE 88.0~107.0 ms,SE T1WI:TR 403.0~450.0 ms,TE 10.0~11.0 ms,矩阵224×320,FOV 22.0 cm×22.0 cm,层厚3.0 mm,间距0.3 mm;轴位TSE T2WI:TR 2500.0~3200.0 ms,TE 88.0~108.0 ms,距阵230×256,FOV 16.0 cm×16.0 cm,层厚3.0 mm,间距0.3 mm。
1.3 影像评估与测量方法 所有图像均由2名影像科医师分别观察分析和测量,在T2WI上观察分析3个体位颈椎曲度及序列、椎间盘信号、形态及位置等特征,颈椎椎间盘退变分级按Miyazaki等[2]5级分法。距离和角度的测量采用PACS系统自带的测量工具,每一个数据均测量3次,取其平均值,精确到0.01 mm、0.1°。颈椎稳定性测量包括:3个体位C2~3至C7~T1的水平位移和C2~3至C6~7的角度位移测量,参照White[5]测量方法。水平位移:颈椎正中矢状面(正中矢状面定义为轴位椎体前后缘中点至两侧椎板联合处的层面)被测椎体后缘相对下一椎体水平位移距离,向前移位记为正值,向后移位记为负值(如图1);角度位移:颈椎正中矢状面相邻两椎体下缘水平线交角,角朝向腹侧记为正值,角朝向背侧记为负值(如图2~4)。颈椎活动度的评估:包括颈椎各节段的活动度及整体活动度,各个节段活动度为颈椎最大屈曲位与后伸位的角度位移之和,整体活动性为各节段的活动度的总和;每个运动节段对颈椎屈伸运动度的贡献定义为运动节段百分数=每一节段的活动度/(C2~3+C3~4+C4~5+C5~6+C6~7的活动度)%。
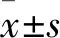
2 结果
2.1 3种体位水平位移、角度位移测量一致性分析 第一位医师测量中立位、最大后伸位、最大屈曲位水平位移分别为(0.00±0.00)mm、(0.00±0.00)mm、(0.05±0.25)mm,角度位移分别为(3.83±2.62)°、(5.91±3.33)°、(5.66±2.99)°。第二位医师测量中立位、最大后伸位、最大屈曲位水平位移分别为(0.00±0.00)mm、(0.00±0.00)mm、(0.05±0.28)mm,角度位移分别为(3.93±2.57)°、(6.00±3.54)°、(6.28±3.17)°。水平位移ICC分别为1.00、1.00、0.933,P均<0.01,角度位移度ICC分别为0.977、0.980、0.980,P均<0.01。两位医师测量的一致性较高。
2.2 3种体位不同部位水平位移、角度位移比较 40例240个颈椎椎间盘中,有23例80个颈椎椎间盘发生不同程度退行性变化,在T2WI上椎间盘信号降低,结构欠清,高度正常(图1a~d),Miyazaki分级法Ⅰ级160个,Ⅱ级69个,Ⅲ级11个。中立位及最大后伸位颈椎序列连续,水平位移均为零;最大屈位时4例颈椎序列异常,3例C3~C5单个椎体稍前移,1例C3~C5椎体均稍前移(图1a),C3~4、C4~5及C5~6最大屈曲位与中立位及最大后伸位水平位移差异有统计学意义(P<0.05)。最大屈曲位、最大后伸位时颈椎不同节段角度位移可有不同程度的变化(图1c、d),部分节段的角度位移增大,部分节段缩小,3个不同体位C3~4、C4~5及C5~6角度位移差异有统计学意义(P<0.01),进一步比较,C3~4、C5~6中立位与过屈位和过伸位的角度位移差异均有统计学意义;C4~5中立位与过屈位的角度位移差异有统计学意义(P<0.05),见表2。
2.3 颈椎各个节段活动度及其对整体活动度的贡献 本组颈椎各节段活动度不同,以C4~5、C5~6、C6~7活动度较大,C2~3较小。各节段对颈椎整体活动度的贡献以C4~5、C5~6、C6~7较大(表3)。

a为水平位移测量:过屈位中矢状面T2WI,被测椎体后缘相对下一椎体水平位移距离,椎体前移为正值,椎体后移为负值。C2~5椎间盘Ⅱ级,信号减低,髓核模糊,椎间隙高度未见变窄。b~d为角度位移测量:同一受试者中立位、过屈位及过伸位中矢状面T2WI,相邻两椎体下缘水平线交角,角朝向前方为正值,角朝向后方为负值。C2~5椎间盘Ⅱ级,信号减低,髓核模糊,椎间隙高度未见变窄。
图1 不同部位水平位移、角度位移MRI图
表1 40例颈椎各节段3种体位水平位移比较[mm,M(P25,P75)]

部位中立过伸位过屈位HPC2~30.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)0.0001.000C3~40.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)6.1010.047C4~50.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)6.1010.047C5~60.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)6.1010.047C6~70.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)0.0001.000C7~T10.00(0.00,0.00)0.00(0.00,0.00)0.00(0.00,0.00)0.0001.000
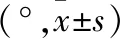

部位中立过伸位过屈位HPC2~33.48±2.253.37±1.863.10±1.910.0180.991C3~43.31±1.92ab5.62±2.23a0.09±0.31b20.4710.000C4~53.76±2.53e5.21±2.936.79±2.92e20.8120.000C5~62.90±1.76cd8.14±3.06c7.57±2.55d55.0380.000C6~75.71±3.367.19±3.916.23±3.063.6490.161
注:不同体位角度位移两两比较采用Nemenyi秩和检验法,相同字母表示两组间差异有统计学意义。C3~4、C5~6中立位与过屈位和过伸位差异均有统计学意义,C4~5中立位与过屈位差异有统计学意义。
表3 颈椎各个节段平均活动度及其对整体活动度的贡献比较

C2~3C3~4C4~5C5~6C6~7平均活动度/°6.47±2.2510.21±2.9012.00±2.5015.71±3.6613.43±4.60贡献率/%0.11±0.030.18±0.00.21±0.050.27±0.060.23±0.07
3 讨论
3.1 正常颈椎稳定性的动态MRI表现 目前判断颈椎稳定性最常用的指标为颈椎水平位移和角度位移,多采用White测量方法,一般认为正常颈椎水平位移<3.5 mm,角度位移<11°。颈椎各节段水平位移及角度位移在颈椎屈伸活动时可有变化,以角度位移变化较大。叶发刚等[6]发现颈椎过屈及过伸位能更容易发现颈椎水平位移及角度位移的异常。Wang等[7]研究认为角度位移评价颈椎稳定性更有价值;Mihara等[8]研究显示C3~4水平椎管狭窄所致脊髓型颈椎病的老年人该部位的角度位移比年轻人及健康老年人大。而Suzuki等[9]发现颈椎水平位移异常与颈椎退行性改变关系更为密切。本组中立位及最大后伸位颈椎序列连续,水平位移均为零,最大过屈位时,仅4例C3~5椎体稍前移,均<3.5 mm,虽然C3~4、C4~5及C5~6最大过屈位与中立位及最大过伸位水平位移差异有统计学意义,但由于3个体位异常原始数据太少,P值在0.05附近,结论的临床意义很难确定,需增大样本量以增加结论的可靠性。本研究显示颈椎部分节段的角度位移在颈椎过屈及过伸位时增大,部分节段缩小,3个体位角度位移均<11°,3个不同体位C3~4、C4~5及C5~6角度位移差异有统计学意义,这与该部位颈椎活动度较大有关。
3.2 正常颈椎活动度的动态MRI表现 正常颈椎各节段活动度不同,C4~5、C5~6活动度较大,C2~3、C6~7较小,活动范围随年龄减低。本研究采用Miyazaki等[2]方法,利用颈椎最大屈曲位和后伸位的各个节段角度位移之和来评估其活动度,定义各节段运动百分数来评估各节段对颈椎整体活动度的贡献,而非固定角度,是考虑到每个个体颈椎活动度的差异性,结果较Penning[10]及Mhliu等[11]测量值稍小,可能是测量方法、体位及颈椎最大屈伸程度的不同所致,本研究为平卧位。本研究显示正常颈椎活动度以C4~5、C5~6、C6~7较大,C2~3较小,各节段对整体活动度的贡献也以C4~5、C5~6、C6~7较大,与Mhliu等[11]40例健康受试者的研究结果类似。
本研究椎体下终板线有时并不平直,测量较难准确把握,一定程度上受主观影响,可造成测量误差。受设备限制,没有进行更能反映颈椎生理状态的站立检查,平躺中立位可改变颈椎生理状态,影响角度位移的准确测量。总之,通过对正常颈椎稳定性及活动度的动态MRI的分析,为全面理解颈椎病的发病机制,尤其对脊髓型颈椎病的研究提供必要的解剖、生理基础。

