后循环缺血性卒中颅内动脉粥样硬化的高分辨率磁共振成像特征分析
陈伟红 靳玮 张淑倩 董艳红 单春辉 刘扬 吕佩源
后循环缺血性卒中指因后循环血管病变引起脑组织缺血而导致的临床综合征,有较高的病死率和致残率。由于病变部位不一,其临床表现各异且起病隐匿,约37%的后循环缺血性卒中在急诊被误诊[1]。动脉粥样硬化是缺血性卒中最常见的发病机制[1-2],但目前关于卒中与颅内动脉粥样硬化的研究常局限在前循环。随着高分辨率MRI(high-resolution MRI,HR-MRI)技术的快速发展,从病因学角度评估后循环缺血性卒中患者颅内动脉粥样硬化特征成为可能。笔者收集后循环缺血患者的临床及影像学资料等,分析后循环缺血性卒中患者临床特点及颅内血管动脉粥样硬化特点,进一步探讨后循环缺血性卒中的发病机制。
1 对象与方法
1.1 对象
回顾性连续纳入2016年12月至2018年12月河北省人民医院神经内科收治的后循环缺血患者21例(共70个斑块),所有患者行头部3.0 T MRI常规检查,包括平扫T1加权成像(T1 weighted imaging,T1WI)、T2 加权成像(T2 weighted imaging,T2WI)、液体衰减反转恢复序列(FLAIR)、扩散加权成像(DWI)以及HR-MRI检查。将纳入患者根据临床症状、体征及相关影像学表现,分为后循环缺血性卒中组(10例45个斑块)和非卒中组(11例25个斑块)。
纳入标准:(1)病灶仅累及后循环供血动脉;(2)责任血管狭窄率≤50%,且未发现明显的血流动力学改变;(3)排除血管炎、动脉夹层、烟雾病、动脉瘤、可逆性脑血管收缩综合征或脑动脉夹层;(4)除外心源性栓塞等;(5)图像质量满足诊断标准。排除标准:(1)无法耐受MRI检查;(2)临床资料缺失;(3)前后循环均受累的多发性梗死者;(4)考虑为短暂性脑缺血发作者。以上疾病的诊断标准参考相应的文献[3]。本研究方案经河北省人民医院伦理委员会批准。
1.2 资料收集
收集所有患者的一般资料如性别、年龄、病史(肥胖、吸烟、饮酒、高血压病、糖尿病、高尿酸血症、高脂血症、高同型半胱氨酸症、卒中史、冠状动脉粥样硬化性心脏病史等)及临床资料如症状、体征、发病时间、实验室检查数据及相关影像学检查结果。所有患者入院常规进行血液分析、生化全项、血同型半胱氨酸测定、凝血五项、常规十二导心电图、心脏超声、颈部血管超声及头部MRI等。
后循环缺血性卒中指存在后循环神经系统局灶性功能缺损症状和体征,且DWI发现与临床症状相符的后循环责任缺血病灶;非卒中指患者入院时表现为头晕、麻木、无力等,但入院后症状缓解,神经系统体格检查显示无明显的神经功能缺损且无影像学证据支持,DWI序列未见新发梗死灶[1]。后循环缺血的临床表现包括突发头晕、头痛、共济失调等。
肥胖:体质量指数≥28 kg/m2[4]。吸烟:持续吸烟半年以上或长期吸烟但戒烟时间小于半年。饮酒:持续饮酒半年以上或长期饮酒但戒酒时间小于半年。高血压病:住院后非同日3次测量血压,收缩压≥140 mmHg,舒张压≥90 mmHg,或既往高血压病诊断明确[5]。糖尿病诊断参照《内科学》糖尿病诊断标准(WHO糖尿病专家委员会报告,1999年[6]):临床表现为典型的糖尿病症状,随机血糖≥11.1 mmol/L或至少2次空腹血糖≥7.8 mmol/L;空腹血糖≥7.8 mmol/L;葡萄糖耐量试验2 h 血糖≥11.1 mmol/L。高尿酸血症:饮食为非高嘌呤饮食,2 d及以上测得空腹血尿酸水平男性>420 μmol/L,女性>360 μmol/L[7]。高脂血症:总胆固醇≥5.72 mmol/L,低密度脂蛋白胆固醇≥3.64 mmol/ L,三酰甘油≥1.7 mmol/L,或曾有明确的高脂血症诊断[8]。高同型半胱氨酸血症:空腹测量血浆同型半胱氨酸>15 μmol/L。卒中史:既往有明确的脑梗死病史。冠状动脉粥样硬化性心脏病史:既往有冠状动脉粥样硬化性心脏病诊断明确或有冠状动脉狭窄诊断明确。
1.3 影像学检查
HR-MRI:使用设备为GE公司 Discovery 750W 3.0T MR(美国),采用19通道头颈联合线圈,行MR血管成像(MRA)时间飞跃法(time of flight,TOF)、DWI检查,并利用各向同性三维快速自旋回波(three-dimensional fast spin-echo pulse sequence with parallel imaging and extended echo train acquisition,3D FSE CUBE,GE公司,美国)序列行包含颅内主要动脉的3D HR-MRI T1WI平扫及增强扫描。其中具体参数如下。(1)TOF:重复时间=19 ms,回波时间=2.9 ms,视野=20 cm×17.6 cm,矩阵=320×320,反转角=20,激励次数=1.0,带宽=31.25,零填充技术ZIP512,等体素分辨率=0.625。(2)DWI:重复时间=4 800 ms,回波时间=minimum,视野=24.0 cm×24.0 cm,矩阵=130×160,层厚=5.0 mm,带宽=250.0,b值=1 000,扫描时间=54 s。(3)3D FSE CUBE T1WI:重复时间=1 300 ms,回波时间=19 ms,视野=18.0 cm×18.0 cm,矩阵=320×320,层厚=0.6 mm,激励次数=1,回波链=50,冠状面采集,激励模式为selective,相位方向加速因子=2,使用零填充技术ZIP512,体素分辨率=0.56 mm×0.56 mm×0.6 mm。5 min成像时间能完成120层采集,可覆盖完整的Willis环,大脑中动脉水平段、回旋段、外侧沟段及基底动脉和部分椎动脉颅内段。对比剂增强序列的定位、参数与平扫完全一致。
1.4 图像分析方法
由2名高年资放射科医师采用双盲法对后循环血管狭窄程度及血管壁病变进行分析,包括双侧大脑后动脉(交通前段和环池段)、椎动脉颅内段和基底动脉的各序列上斑块负荷、斑块强化、斑块信号及斑块形态特点。评价意见不一致时,经商讨之后做出最终诊断。
1.4.1颅内血管狭窄特征:颅内动脉粥样硬化性狭窄的血管狭窄程度在MRA-TOF序列轴面上评估;颈部血管狭窄采用颈部血管彩色多普勒超声评估,狭窄程度测量参考症状性颅内动脉疾病华法林-阿司匹林研究方法[9]。
1.4.2颅内斑块特征评估:颅内动脉粥样硬化性狭窄血管壁斑块指与健康的对侧或邻近血管壁相比而显示出清晰的局灶性增厚或更广泛的增厚,可在多个平面上评估不明显的病变以验证。HR-MRI上的动脉粥样硬化斑块定义为HR-MRI图像上对比前与对比后的偏心壁增厚,且因钆对比剂改善了外壁的轮廓,采用对照后图像进行血管壁测量[10]。颅内动脉粥样硬化性狭窄斑块评估指标:(1)斑块负荷,于血管横截面上斑块最厚处计数斑块负荷。(2)斑块强化,测量目标斑块强化之前与强化之后的信号强度,同时测量该患者垂体强化前、后的信号强度[11]。(3)斑块信号,以同序列眼外肌信号为参考,高于同序列眼外肌肉信号为高信号,反之为无高信号[12]。(4)斑块形态,偏心性斑块为斑块基底覆盖<50%的血管壁;近环周斑块为斑块形态呈环周或近环周分布,>50%的血管壁受累[13]。
1.5 统计学分析
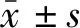
2 结果
2.1 患者的一般资料
后循环缺血性卒中组与非卒中组患者糖尿病患病率差异有统计学意义(P=0.024),余因素组间差异均无统计学意义(均P>0.05,表1)。
2.2 斑块MRI特征
后循环缺血性卒中组斑块好发左侧椎动脉颅内段及基底动脉段,非卒中组斑块好发于左侧椎动脉颅内段、大脑后动脉环池段及基底动脉段,但两组间后循环斑块分布差异无统计学意义(P=0.268,表2);后循环缺血性卒中组斑块负荷及斑块强化均高于非卒中组(均P<0.05);两组间斑块形态、斑块高信号差异无统计学意义(均P>0.05)。见表3。
3 讨论
后循环又称椎-基底动脉系统,由椎动脉、基底动脉、大脑后动脉及其各级分支组成,主要对脑干、小脑、丘脑、枕叶、部分颞叶及上段脊髓供血[3]。由于后循环系统有较大的解剖变异性,且为多个大脑区域供血,因此缺血可表现出广泛的症状和体征,常见症状为头晕、单侧肢体力弱、构音障碍、头痛、恶心或呕吐、嗜睡等,常见体征为肢体力弱、共济失调、构音障碍、眼球震颤等[14],且因面-手臂-语言测试阴性率较高,后循环缺血性卒中相较于前循环卒中更易被漏诊、误诊[15]。
既往Zeng等[16]通过多因素分析得出男性、高血压病及糖尿病与后循环缺血性卒中关系密切,但本研究后循环缺血性卒中组糖尿病患者占比更高。因此,积极控制血糖及养成良好的饮食习惯和生活方式,对于后循环缺血性卒中的防治有重要意义[17-18]。
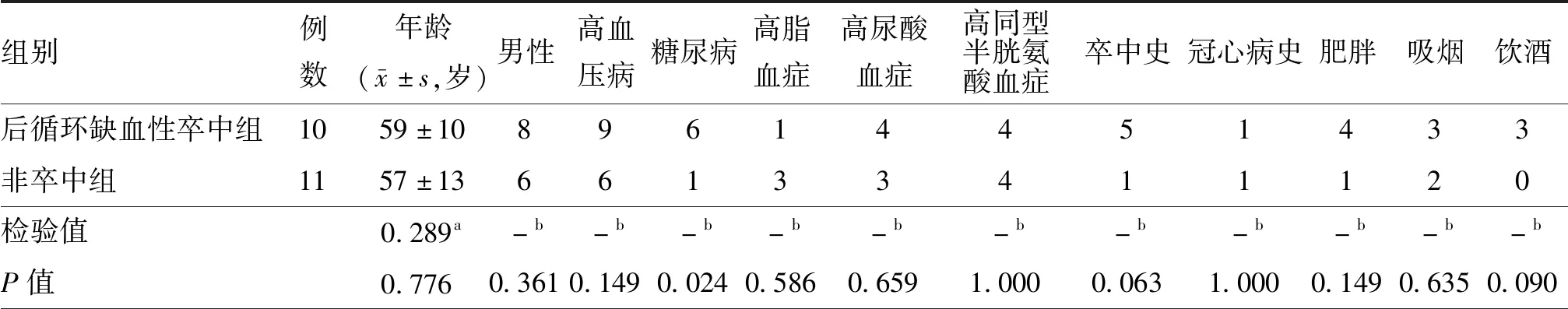
表1 两组后循环缺血患者一般资料比较(例)
注:冠心病为冠状动脉粥样硬化性心脏病;a为t检验,b为Fisher确切概率法
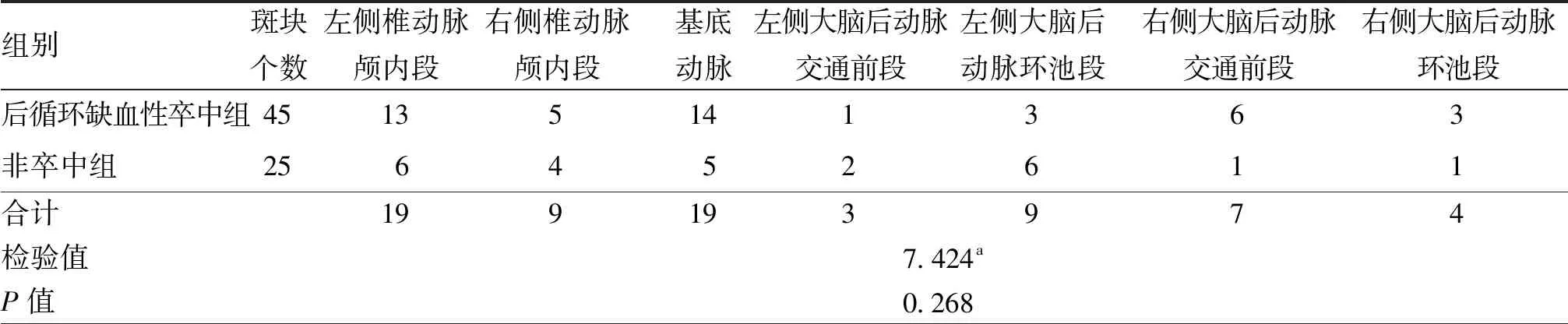
表2 两组后循环缺血患者血管斑块分布(个)
注:a为Fisher确切概率法
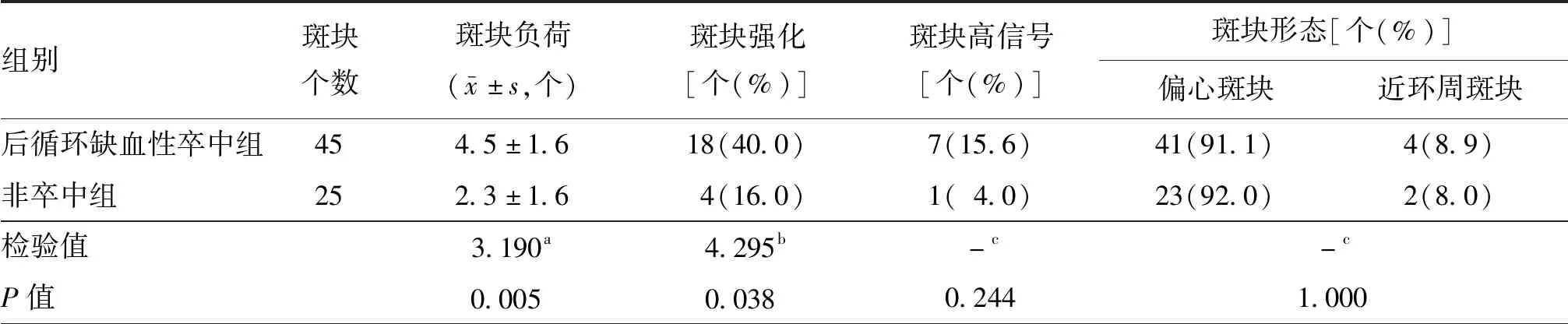
表3 两组后循环缺血患者斑块高分辨率MRI特征
注:a为t值,b为χ2值,c为Fisher确切概率法
后循环缺血性卒中最常见病因为动脉粥样硬化[19],可能机制包括后循环管腔狭窄致血流动力学改变、易损斑块破裂引起的炎性反应致局部血管闭塞或者血栓形成、斑块破裂形成的栓子致穿支动脉闭塞从而引起脑组织缺血梗死[20]。刘雪云等[21]研究进一步指出,后循环缺血性卒中相较于前循环缺血性卒中更易复发。本研究结果表明,后循环缺血性卒中组后循环的斑块负荷及斑块强化高于非卒中组。斑块强化反映了激活的炎性反应,由于炎性反应而使内皮细胞通透性和细胞外间质体积增加致斑块强化,可能是同一血管区发生脑梗死的原因[19,22]。斑块高信号通常被认为是斑块内不成熟的新生血管网破裂出血,提示斑块高信号与动脉-动脉的栓塞性梗死相关[23]。斑块形态与脑血管事件的关系尚存争议,既往针对前循环缺血性脑血管事件的研究提示,近环周斑块与卒中事件的发生密切相关。近环周斑块可引起管腔狭窄而致血流动力学改变,导致低灌注,且易阻塞穿支动脉开口[24-25]。本研究结果仅显示两组间斑块强化有差异,而斑块高信号及斑块形态学无差异,可能是由于入组人群的差异及前后循环血管形态差异引起的血流动力学不同所致。
本研究的不足:(1)本研究是根据颅内动脉管壁成像研究得出的影像学结果和结论,缺乏病理结果支持;(2)由于研究设备的局限性,本研究仅对斑块进行定性研究,未行斑块体积和重构指数等定量分析;(3)未进行随访跟踪,缺乏前瞻性研究证据。
总之,后循环缺血性卒中病死率、致残率高,且预后差,颅内动脉粥样硬化较常见,因此研究后循环缺血性卒中患者的颅内动脉粥样硬化HR-MRI特征,有助于了解后循环缺血性卒中危险分层,进一步探讨后循环缺血性卒中的发病机制,指导后循环缺血性卒中的临床防治及预后判断。

