幽门螺旋杆菌与脑梗死相关性研究
刘媛媛, 岳伟佳, 于 涛, 李云婷, 刘 磊
幽门螺旋杆菌(Helicobacter pylori,Hp)是目前所知的唯一一种可以在胃里定居的微生物,人是其唯一自然宿主。因其对人类的情有独钟,没有一种细菌能像Hp一样,诱发人类多种疾病,目前众所周知的慢性活动性胃炎、消化道溃疡、胰腺病等。1996年Whincup等测定了137例脑血管病患者血清Hp特异性抗体(HpIgG),结果具有统计学意义,并在《心脏病杂志》上发表了中年男性Hp感染与心脏病和卒中的前瞻性关系研究[1]。Hp与脑血管病之间相互作用机制才日渐受到研究者的关注。近几年另有学者对脑梗死患者进行血清Hp细胞毒素相关蛋白A抗体IgG测定,结果发现脑梗死组阳性率显著高于健康体检组,认为Hp感染能增加脑梗死的危险率。通过本次临床研究,旨在探讨幽门螺旋杆菌可能影响脑梗死的发生与发展。
1 对象与方法
1.1 研究对象 选取2017年10月~2018年3月间在我院门诊神经内科就诊,且年龄在41~65岁间的患者100例,将初次诊断脑卒中患者(经头部CT或MRI检查证实,诊断符合全国第四届脑血管病会议制定诊断标准[2])51例作为脑梗死组,其中男29例,女22例,平均年龄(56.80±6.35)岁。受试者再根据14碳尿素呼气试验结果分为脑梗死Hp阳性组(33例)、脑梗死Hp阴性组(18例)。选取同期神经内科初诊头部CT或MRI正常的体检患者49例作为对照组,男27例,女22例,平均年龄(55.26±6.26)岁,其中对照Hp阳性组(28例)。按年龄、性别、民族、职业、吸烟史、饮酒史等对两组进行匹配,差异无显著性(P<0.05),两组资料具有可比性。排除条件:既往有胃、十二指肠等消化系统疾病,恶性肿瘤,严重肝肾损害,冠心病,糖尿病,高血压,严重贫血、各种感染及合并神经系统其他疾病的患者。
1.2 方法 有海明威生物科技HUBT-01C14测定仪测定数值,Hp感染阳性诊断标准:14C-UBT≥100 dpm/mmol CO2。检测脑梗死组与对照组患者Hp感染阳性率。受试患者均清晨空腹抽取肘前静脉血检测同型半胱氨酸(Hcy),用酶联免疫吸附方法测定空腹血浆同型半胱氨酸值(μmol/L),脑梗死Hp阳性组分别与脑梗死Hp阴性组、对照Hp阳性组的同型半胱氨酸水平进行比较。
1.3 统计学分析 采用SPSS 17.0统计学软件进行数据统计学分析,应用独立样本t检验及单因素方差分析方法处理相关资料。P<0.01有统计学意义。
2 结 果
2.1 脑梗死组和对照组Hp感染率 脑梗死组共计51例,经14碳尿素呼气试验诊断幽门螺旋杆菌感染阳性者33例,阳性率为64.71%;对照组49例,阳性感染者28例,阳性率57.14%。
2.2 脑梗死Hp阳性组与阴性组血浆同型半胱氨酸水平比较 脑梗死Hp阳性组患者血浆同型半胱氨酸水平高于脑梗死Hp阴性组,其差异具有统计学意义(t=10.24,P<0.01)(见表1)。
2.3 脑梗死Hp阳性组与对照组Hp阳性组血浆HCY水平比较 脑梗死Hp阳性组血浆同型半胱氨酸水平高于体检对照Hp阳性组,结果具有统计学意义(t=7.41,P<0.01)(见表2)。
表1脑梗死HP阳性组与脑梗死HP阴性组血浆HCY水平(μmol/L)
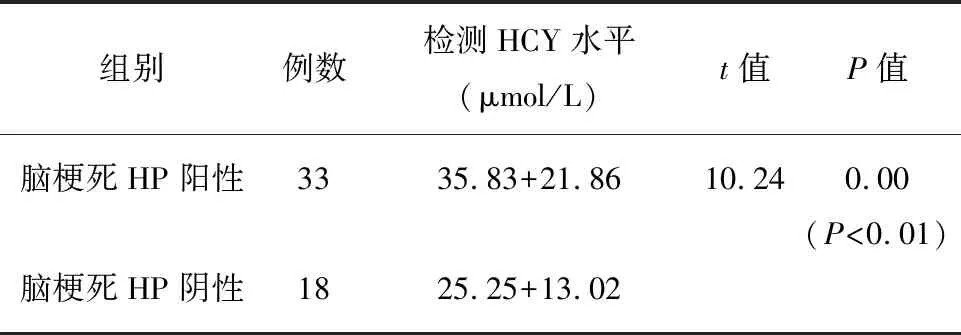
组别例数检测HCY水平(μmol/L)t值P值脑梗死HP阳性脑梗死HP阴性331835.83+21.8625.25+13.0210.240.00(P<0.01)
表2脑梗死HP阳性组与对照组HP阳性性组血浆HCY水平(μmol/L)

组别例数检测HCY水平(μmol/L)t值P值脑梗死HP阳性对照组HP阳性332835.83+21.8618.62+18.48 7.410.00(P<0.01)
3 讨 论
根据研究结果脑梗死患者Hp阳性感染率明显高于体检对照组,提示脑梗死患者存在Hp感染,可能为脑血管病的又一危险因素[3]。早在1998年,Markus等研究发现控制其他危险因素(包括社会和经济条件)后,脑血管病与Hp血清学阳性率仍保持差异,表明脑血管病与Hp感染相关[4]。大量研究资料证实,当受Hp感染时,急性过程反应标记物如热休克蛋白、肿瘤坏死因子、C-反应蛋白、白细胞计数,纤维蛋白原等均升高[5]。幽门螺旋杆菌产生的细菌热休克蛋白与动脉粥样硬化热休克蛋白具有高度序列同源性,参与交联激活反应,可促使血管动脉粥样硬化形成。2001年Ameriso等,应用免疫组化在无消化系统疾病的动脉粥样硬化患者颈动脉粥样斑块上检出Hp-DNA基因表达,从而提示Hp与脑缺血有密切关系[6]。国内相关研究也指出,在脑梗死患者中,Hp感染与颈动脉粥样硬化不稳定斑块和凝血功能异常有密切联系[7]。提出菌体可与内皮细胞发生交叉免疫反应,形成原位免疫复合物损伤血管壁,升高血管活性肽如血管内皮素等含量,在血液循环中形成类似血栓前状态,引起脑组织缺血、缺氧。同时促使免疫炎性因子如肿瘤坏死因子、白细胞介素、c-反应蛋白等产生,造成血管内皮细胞损坏,使血小板活化水平增强,进而对内源性凝血机制产生影响[8],导致抗凝蛋白含量下降或结构异常,纤溶因子含量下降或功能减弱,血液粘滞度增高或血流缓慢,促进血栓形成,增加脑梗死发病风险。也有相关研究提示Hp感染是影响脂代谢的因素之一,但目前有关Hp感染是否通过影响脂代谢而引起血栓形成,具体机制报道不一[9]。
通过分组间比较结果,脑梗死组Hp感染者血浆同型半胱氨酸水平明显高于脑梗死组未感染Hp及对照组Hp感染者。提示Hp可能是导致高同型半胱氨酸血症(Hcy≥10 μmol/L)的危险因素之一,进一步增加缺血性脑卒中患病风险[10]。Mattson等研究提出Hcy是一种细胞毒性氨基酸,它能导致血管内皮细胞DNA链损害和细胞凋亡,对血管内皮细胞具有毒性作用。高Hcy血症可通过氧化物与氧自由基的产生引起大血管内皮细胞出现功能障碍,破坏体内凝血与纤溶机制平衡,导致缺血性血管疾病的出现[11,12]。国内外大量研究证实Hcy已经与冠心病、卒中、外周血管疾病、帕金森病、痴呆等疾病相关。已被公认为脑血管病的独立危险因素,Hcy水平将影响缺血性卒中的发生、发展。研究者kelly等通过动物实验观察,低vitB和叶酸摄入的小鼠有动脉解剖变形和动静脉栓子形成,推测这可能是高同型半胱氨酸血症使平滑肌细胞过度增生和炎性改变所致,是年轻人脑卒中的原因。幽门螺旋杆菌感染较易引起胃肠功能障碍,使壁细胞分泌的内因子减少,使维生素B12、B6、叶酸吸收不良,升高血浆中同型半胱氨酸水平,进而抑制内皮细胞分泌一氧化氮而促进血管收缩及血小板的聚集,增加脑血管病发病风险。也有研究提出不同基因型Hp影响血浆Hcy水平不同,进而影响脑血管病患病率。
综上所述,幽门螺旋杆菌可能直接或间接参与脑梗死发生、发展过程,由此推测,在治疗脑卒中同时,对幽门螺旋杆菌感染进行早期干预或规范化治疗,能否在一定程度上降低脑卒中的发病率。相关临床实验提示积极抗幽门螺旋杆菌治疗,可提高脑梗死的治疗有效率,降低短期内再次住院率[13]。但具体影响机制尚不明确,仍需我们长期的临床观察和大规模的循证研究。随着生活质量的提高,病从口入的问题就越加突出,了解幽门螺旋杆菌与相关疾病的相互影响机制,将成为研究和治疗现代疾病的新方向、新靶点。

