白内障术前应用不同浓度聚维酮碘的疗效观察
樊 芳,赵智华,赵晓彬, 付 维,李科军,马清敏,贾志旸
作者单位:1(050000)中国河北省石家庄市,河北省人民医院眼科;2(100080)中国北京市,空军航空医学研究所附属医院眼科
0引言
白内障手术是眼科常见的手术之一,而感染性眼内炎是白内障术后最严重的并发症。该病进展快,破坏性大,预后极差,其严重程度可以从轻微的眼部炎症迅速发展为视力丧失,甚至需要进行眼球摘除。研究显示,大约有1/3患者的最佳矫正视力仅为指数,约50%患者最佳矫正视力恢复不到20/40[1]。因此,预防白内障术后眼内炎至关重要。
聚维酮碘(povidone iodine,PI)是一种广谱抗菌剂,对革兰氏阳性菌、革兰氏阴性菌、真菌和病毒均有很好的杀灭作用[2]。以往研究证实,白内障术前应用PI能够显著减少结膜囊和眼睑的细菌,从而降低术后眼内炎的发生率[3-6]。但目前国内外对PI的浓度和使用时间尚没有统一的标准,如何在保证其有效作用的前提下,最大程度减少其对眼部的损伤,是一个值得探讨的问题。本研究通过对白内障术前应用不同浓度PI(5、1、0.5g/L ),结膜囊作用不同时间(30s,1、2min)进行比较,观察PI的消毒效果,以及对结膜囊菌群、眼表的影响,对PI的最佳浓度和最佳作用时间进行筛选,为临床规范用药提供理论依据。
1对象和方法
1.1对象本研究为前瞻性研究。收集2015-06/2017-06就诊于我院眼科并诊断为单纯性白内障的患者270例270眼,其中男123例123眼,女147例147眼,年龄40~92(平均69.1±10.4)岁。所有患者应用随机数字表分为A组、B组、C组,分别应用不同浓度PI (5、1、0.5g/L,有效碘含量分别为0.5%、0.1%、0.05%),每组各90眼。根据不同作用时间(30s,1、2min),A组随机分为A1组、A2组、A3组3个亚组,类似设置B组和C组,每亚组各30眼。本研究符合《赫尔辛基宣言》,并通过我院临床研究伦理委员会审核批准。
1.1.1纳入标准(1)均征得患者的知情同意,并签署知情同意书;(2)所有术眼均为单纯性白内障,手术切口行3mm透明角膜切口,方式均为白内障超声乳化吸除联合人工晶状体植入术式;(3)性别不限,年龄40岁及以上。
1.1.2排除标准(1)排除长期配戴角膜接触镜,眼部长期应用眼药水者和碘过敏患者;(2)排除眼部感染性疾病:如睑缘炎、结膜炎、角膜炎、葡萄膜炎、慢性泪囊炎等;(3)排除眼部其他疾患:干眼症、睑板腺功能障碍、青光眼、视网膜及视神经疾患等;(4)排除代谢性疾病及全身自身免疫性疾病:如糖尿病、干燥综合征、系统性红斑狼疮、类风湿关节炎等;(5)排除手术中出现并发症的患者。
1.2方法
1.2.1PI溶液的配制采用国产5g/L PI溶液(有效碘含量0.5%±0.05%)为原液,1g/L PI(有效碘含量0.1%)溶液由5g/L PI溶液1mL原液加4mL无菌生理盐水稀释配置, 0.5g/L PI(有效碘含量0.05%)溶液由1mL原液加9mL无菌生理盐水稀释配置,所有溶液均为手术前当天配置,均抽取3mL冲洗结膜囊。
1.2.2手术方法所有患者术前均按照我国《关于白内障围手术期预防感染措施规范化的专家建议(2013年)》进行操作[7]。术前应用氧氟沙星滴眼液(3g/L),每天4次,连续使用3d。所有手术均由技术熟练的同一医师完成,手术方式为白内障超声乳化吸除联合人工晶状体植入术。手术结束后,术眼均涂抹妥布霉素地塞米松眼膏(3g/L妥布霉素和1g/L地塞米松),粘贴无菌纱布。术后局部应用妥布霉素地塞米松滴眼液(3g/L妥布霉素和1g/L地塞米松)每天6次,使用1wk,以后每周递减1次,1mo后停药;普拉洛芬滴眼液(1g/L)每天4次,1mo后停药。
1.2.3结膜囊细菌培养所有患者在PI冲洗结膜囊前后采集标本,共进行2次细菌培养。术眼皮肤常规消毒后开睑器开睑,无菌生理盐水冲洗结膜囊,嘱患者向上注视,充分暴露下睑穹窿部,无菌棉签旋转擦拭下方结膜囊后分别涂抹于琼脂培养皿(血、巧克力和肠道)中。按照术前随机分配的组别给予相应的PI浓度和作用时间冲洗结膜囊,然后无菌生理盐水冲洗结膜囊3次,再次收取培养样本,方法同冲洗前。所有培养皿均进行细菌培养,采用细菌鉴定仪进行鉴定。比较冲洗前后细菌培养的阳性情况。
1.2.4眼表相关参数比较术后1、3d,1wk,1、3mo术眼泪膜破裂时间(tear break-up time,BUT)、角膜荧光素钠染色(corneal fluorescein staining,CFS)变化,评价术后的眼表损伤情况。(1)BUT:使用荧光素钠眼科检测试纸,用1~2滴无菌生理盐水将浸润荧光素钠部分蘸湿,将蘸湿部分轻轻接触患者下睑结膜囊。嘱患者连续眨眼3~4次后平视前方,用裂隙灯活体显微镜的钴蓝光宽裂隙光带观察。计算最后1次瞬目后角膜出现第1个黑斑时间。从瞬目后开始计时,重复3次,取平均值;(2)CFS:观察BUT指标完毕之后,使用裂隙灯显微镜的钴蓝光宽裂隙光带,观察角膜上皮的着色情况。将角膜划分为4个象限,每个象限根据染色程度或面积分为0~3分。评分标准[8]:0分:无染色;1分:散在点状染色(1~30个着色点);2分:少量密集染色(>30个着色点,但未融合);3分:密集点状或斑片状的染色。将染色结果记录为0~12分。
统计学分析:采用SPSS21.0统计学软件进行数据分析,计数资料以百分比表示,组间比较采用卡方检验,如四格表中出现理论频数小于5的单元格,则采用Fisher确切概率法;计量资料采用均数±标准差表示,组间比较采用重复测量数据的方差分析,若组间存在差异,进一步行两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2结果
2.1PI冲洗结膜囊前后细菌菌群变化结膜囊细菌培养结果显示,PI冲洗结膜囊前,结膜囊培养细菌共12种,包括革兰氏阳性菌9种,革兰氏阴性菌3种;PI冲洗结膜囊后,结膜囊培养细菌共4种,包括革兰氏阳性菌2种,革兰氏阴性菌2种(表1)。
表1PI冲洗结膜囊前后细菌菌群变化

时间革兰氏阳性菌革兰氏阴性菌合计冲洗前路邓葡萄球菌粪肠球菌(D群)藤黄微球菌表皮葡萄球菌施氏葡萄球菌凝集亚种金黄色葡萄球菌凝固酶阴性葡萄球菌类白喉棒状杆菌木糖葡萄球菌摩氏摩根菌解甘露醇罗尔斯顿菌浅黄金色单胞菌12种冲洗后粪肠球菌(D群)表皮葡萄球菌甘露醇罗尔斯顿菌摩氏摩根菌4种
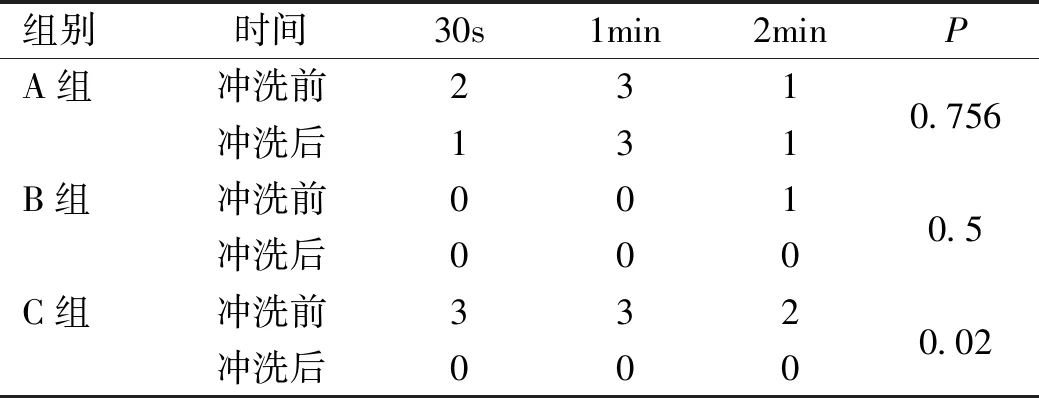
表2不同浓度PI冲洗结膜囊前后细菌培养阳性情况
眼
注:A组:5g/L PI;B组:1g/L PI;C组:0.5g/L PI。
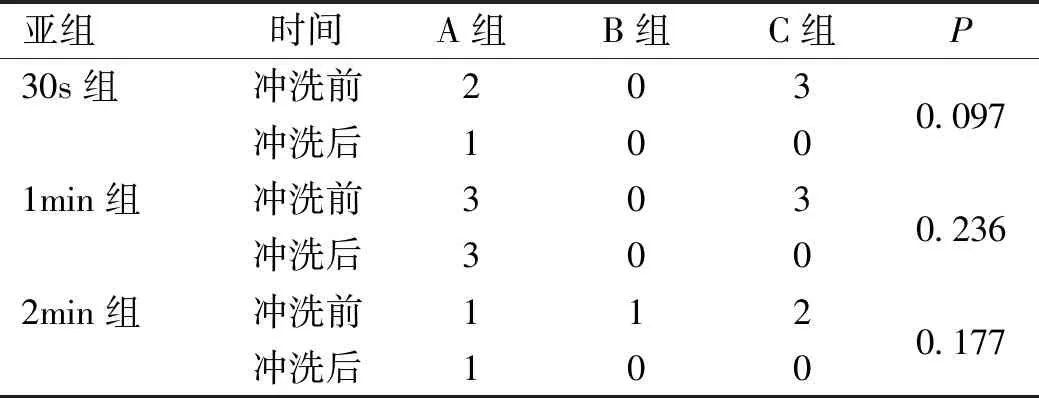
表3不同时间PI冲洗结膜囊前后细菌培养阳性情况
眼
注:A组:5g/L PI;B组:1g/L PI;C组:0.5g/L PI。
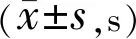
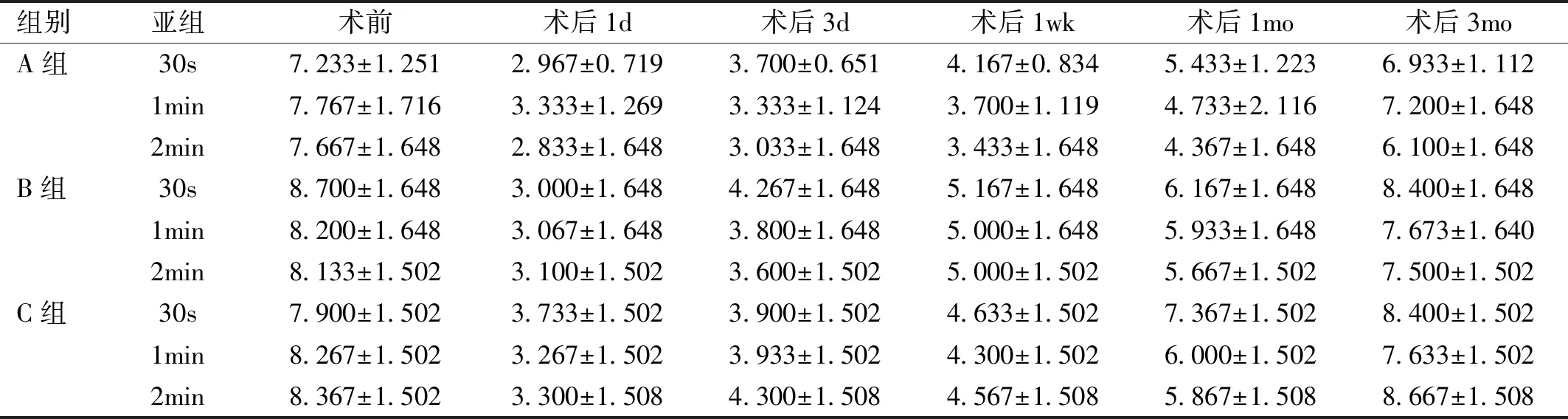
组别亚组术前术后1d术后3d术后1wk术后1mo术后3moA组30s7.233±1.2512.967±0.7193.700±0.6514.167±0.8345.433±1.2236.933±1.1121min7.767±1.7163.333±1.2693.333±1.1243.700±1.1194.733±2.1167.200±1.6482min7.667±1.6482.833±1.6483.033±1.6483.433±1.6484.367±1.6486.100±1.648B组30s8.700±1.6483.000±1.6484.267±1.6485.167±1.6486.167±1.6488.400±1.6481min8.200±1.6483.067±1.6483.800±1.6485.000±1.6485.933±1.6487.673±1.6402min8.133±1.5023.100±1.5023.600±1.5025.000±1.5025.667±1.5027.500±1.502C组30s7.900±1.5023.733±1.5023.900±1.5024.633±1.5027.367±1.5028.400±1.5021min8.267±1.5023.267±1.5023.933±1.5024.300±1.5026.000±1.5027.633±1.5022min8.367±1.5023.300±1.5084.300±1.5084.567±1.5085.867±1.5088.667±1.508
注:A组:5g/L PI;B组:1g/L PI;C组:0.5g/L PI。
2.2PI冲洗结膜囊前后细菌培养阳性情况比较PI冲洗前细菌培养阳性15眼,冲洗后细菌培养阳性5眼,PI冲洗后细菌培养阳性眼数减少,差异有统计学意义(χ2=5.192,P=0.023)。
2.2.1不同作用浓度下PI冲洗结膜囊前后细菌培养阳性情况A组和B组的PI冲洗前后结膜囊细菌培养阳性率比较,差异无统计学意义(P>0.05);C组PI冲洗结膜囊前后细菌培养阳性率比较,差异有统计学意义(P<0.05,表2)。
2.2.2不同作用时间下PI冲洗前后细菌培养阳性情况30s组、1min组和2min组中,PI冲洗前后结膜囊细菌培养阳性率比较,差异无统计学意义(P>0.05,表3)。
2.3眼表相关参数分析
2.3.1各组不同时间BUT变化(1)A组:A1组、A2组术后1、3d,1wk,1mo与术前相比,差异均有统计学意义(P<0.05);术后3mo与术前相比差异无统计学意义(P=0.224、0.156);A3组术后各个时间点与术前相比,差异均有统计学意义(P<0.05)。(2)B组:各亚组术后1、3d,1wk,1mo与术前相比,差异均有统计学意义(P<0.05),术后3mo与术前相比,差异均无统计学意义(P=0.426、0.140、0.063)。(3)C组:C1组术后1、3d,1wk与术前相比差异有统计学意义(P<0.05),术后1、3mo与术前相比差异无统计学意义(P=0.088、0.110);C2组、C3组术后1、3d,1wk,1mo与术前相比差异有统计学意义(P<0.05),术后3mo与术前相比差异无统计学意义(P=0.058、0.365),见表4。
2.3.2各组不同时间CFS变化(1)A组:各亚组术后1、3d,1wk与术前(CFS值为0)相比差异有统计学意义(P<0.05),术后1、3mo与术前相比差异无统计学意义(PA1=0.680、0.837;PA2=0.613、0.673;PA3=0.670、0.789)。(2)B组:各亚组术后1、3d,1wk与术前相比差异有统计学意义(P<0.05),术后1、3mo与术前相比差异无统计学意义(PB1=0.436、0.656;PB2=0.946、0.838;PB3=1、0.844)。(3)C组:各亚组术后1、3d,1wk与术前相比差异有统计学意义(P<0.05),术后1、3mo与术前相比差异无统计学意义(PC1=0.850、0.572;PC2=0.770、0.884;PC3=0.780、0.676),见表5。
表5白内障手术前后不同时间点CFS值变化
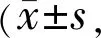
分)
注:A组:5g/L PI;B组:1g/L PI;C组:0.5g/L PI。
3讨论
白内障术后眼内炎严重地威胁着患者的视功能,发达国家白内障术后眼内炎的发病率为0.012%~0.076%[4,9-11]。我国白内障术后眼内炎的发病率约为0.033%~0.11%[12-13]。近年来,随着医疗技术的进步,眼内炎的发生率较前降低,但是仍有部分患者因此导致严重的视功能障碍。PI是广谱抗菌剂,还具有成本低、杀菌速度快等优点,能够显著地降低白内障术后眼内炎的发生率[3-6,14-17],因此被大多数眼科医师所接受。
研究发现,术后眼内炎患者分离出的微生物与从眼睑、结膜囊、眼周皮肤分离出的基本一致[2]。Gentile等[18]一项25a的回顾性分析显示,眼内炎微生物的致病菌株中,革兰氏阳性菌占85.1%,革兰氏阴性菌占10.3%,真菌占4.6%。Slean等[19]研究也发现,白内障术后眼内炎最主要的致病菌为革兰氏阳性菌,其中以凝固酶阴性葡萄球菌最为常见;革兰氏阴性菌相对少见,如假单胞菌、流感嗜血杆菌;而真菌是比较罕见的。在本研究中,结膜囊细菌培养结果显示,PI冲洗前细菌主要以革兰氏阳性菌为主,其次为革兰氏阴性菌。革兰氏阳性菌包括表皮葡萄球菌、凝固酶阴性葡萄球菌、金黄色葡萄球菌、路邓葡萄球菌、粪肠球菌(D群)、藤黄微球菌、施氏葡萄球菌凝集亚种、类白喉棒状杆菌、木糖葡萄球菌;革兰氏阴性菌包括摩式摩根菌、解甘露醇罗尔斯顿菌、浅黄金色单胞菌。PI冲洗后结膜囊细菌培养包括革兰氏阳性菌和革兰氏阴性菌,其中革兰氏阳性菌为粪肠球菌(D群)、表皮葡萄球菌;革兰氏阴性菌主要为摩式摩根菌、解甘露醇罗尔斯顿菌,与以往的研究基本一致。本研究中并未培养出真菌,一方面真菌在眼表的菌株中相对少见,另一方面,虽然总样本量较大,但各组样本量相对较小,而且为了保证患者的安全性,术前应用抗生素滴眼液及术中无菌生理盐水冲洗结膜囊可能对细菌培养的结果产生一定影响。在进一步的研究中,应进一步加大样本量的选择,减少偏差,使试验结果更加准确。
国内外文献对于PI具体浓度和作用时间并没有明确的规定。欧洲白内障及屈光手术学会(Eurpean Society of Cataract and Refractive Surgeons,ESCRS)一项多中心回顾性研究显示:应用5%~10% PI冲洗角膜、结膜囊及眶周皮肤至少3min,能有效减少创面细菌[20]。Friedman等[14]研究发现,应用5% PI冲洗结膜囊30s能显著减少菌群增殖。Panahibazaz等[16]研究发现,应用10% PI作用3min用于减少结膜囊微生物是有效简便的方法。Wada等[17]研究对比0.01%、0.1%、1%、10% PI游离碘浓度,发现0.1% PI游离碘浓度最高,且对病毒灭活效果优于其他浓度。在国内的研究中,顾雪莲等[5]观察对比0.25%与5% PI冲洗结膜囊后均有较好的抑菌作用,且无严重的角膜水肿、结膜充血等并发症,但5% PI早期可引起角膜上皮点状剥脱及术后的不适。郭小红等[6]研究发现,术毕再次应用0.5% PI结膜囊冲洗能够有效减少结膜囊检出率,但未具体说明作用时间。汤静[21]应用0.025% PI白内障术前结膜囊消毒30s的研究认为,0.025% PI是安全有效的。帅彤[22]比较低浓度PI冲洗结膜囊的消毒效果,研究发现0.025% PI与0.05% PI相比,两者在消毒结膜囊菌群方面没有明显的统计学差异,但是具体作用时间并未体现。
根据国内外的研究现状,同时考虑到白内障围手术期患者的安全性,本研究观察了不同浓度PI结膜囊作用不同时间的消毒效果。本研究中,0.5% PI各个亚组冲洗结膜囊后细菌培养均出现阳性菌株,分析其原因可能是,应用PI进行结膜囊消毒,真正起到消毒效果的是游离碘,高浓度的PI解聚成游离碘需要的时间更长,2min不能完全解聚聚维酮碘,达不到应有的消毒效果,因此根据本研究结果,提示应用0.5% PI需要延长结膜囊作用时间。这与日本学者提出的“低浓度的聚维酮碘的游离碘浓度更高,可以更快地产生杀菌作用”观点一致[23]。同时与欧洲学者建议的高浓度长时间作用的观点也是一致的。
本研究显示,术后细菌培养的阳性率较术前明显减少,所有患者术后末次随访均未发生眼内炎,提示白内障术前应用PI冲洗结膜囊能有效减少结膜囊细菌,预防眼内炎的发生。细菌培养阳性率的比较中,PI冲洗结膜囊相同浓度不同时间的比较显示,应用0.05% PI白内障术前洗消结膜囊30s就能有效减少结膜囊菌群;由于术前局部抗生素以及术中生理盐水冲洗结膜囊的应用,细菌培养的阳性率较低,除0.05% PI结膜囊作用前后统计结果有差异外,其他不同浓度及时间PI结膜囊作用前后并无明显差异,应进一步扩大样本量,以期得出更为准确的结果。
国内外研究发现,PI对角膜内皮有一定毒性[24-25],ESCRS及我国的白内障手术及眼内炎预防的专家共识均不建议应用PI眼内注射预防感染[7,20,26]。Shibata等[27]研究显示,将PI稀释到16倍以下才不影响角膜上皮细胞的稳定性。不论是体外细胞水平还是动物实验还是临床试验,PI对角膜上皮的毒性均呈时间与浓度依赖性地加重[20]。帅彤[22]研究中发现在术后1、3d,1wk低浓度的PI(0.025%)引起的主观不适和角膜荧光素染色程度更小。在本研究中,不同浓度及时间的PI作用对眼表的影响是有区别的。结果显示,除0.5g/L、30s组及5g/L、2min组外的所有组别,BUT均在术后3mo恢复术前水平。0.5g/L、30s组BUT术后1mo就恢复到术前水平,考虑可能与PI作用浓度最小、时间最短、引起的眼表损伤轻有关。5g/L、2min组BUT至术后3mo仍未恢复至术前,考虑一方面可能与PI作用浓度最高、作用时间最长、眼表损伤有关,另一方面与围手术期表面麻醉剂、抗生素滴眼液的应用对角膜上皮毒性也有一定的关系。在CFS中,所有组别均在术后1mo恢复至术前水平,考虑可能与以下因素有关:所有患者术后未发生明显的角膜上皮剥脱等并发症;CFS主要是位于切口及切口附近角膜上皮着色,同时可能与手术及围手术期用药有关,随着切口愈合,用药次数的逐渐减少,CFS逐渐减轻。提示不同浓度的PI对角膜上皮的影响差别并不显著,这与以往的研究结论基本一致。
综上所述,本研究结果提示,白内障术前应用PI洗消结膜囊是预防眼内炎的一种有效方式,0.5g/L PI结膜囊作用30s既能有效减少结膜囊细菌,安全用于白内障术前结膜囊消毒,同时还能减少眼表损伤,减轻术后不适,有利于早期眼表功能的恢复。5g/L PI结膜囊作用2min不能完全解聚聚维酮碘,达不到应有的消毒效果,应用该浓度需要延长结膜囊作用时间。在本研究中,为了保证患者的安全性,术前联合氧氟沙星滴眼液、生理盐水,可能对结膜囊细菌培养的阳性率有一定影响。虽然本研究总样本量较大,但随机分组后各组的样本量相对较小,可能对研究结果产生一定的影响,在进一步的研究中会加大样本量,使研究结果更有利于指导临床工作。

