中高度近视患者LASIK术后屈光回退的临床分析
高 晶,孙 熠,温 誗,裴 澄
作者单位:1(710061)中国陕西省西安市,西安交通大学第一附属医院眼科;2(730050)中国甘肃省兰州市,中国人民解放军联勤保障部队第940医院眼科
0引言
准分子激光原位角膜磨镶术 (laserinsitukeratomileusis,LASIK)是目前应用最广的角膜屈光手术方式之一。该术式是先在角膜上应用显微角膜板层刀制作一个带蒂的角膜瓣,掀开后在暴露的角膜基质床上进行准分子激光切削,以矫正近视、远视、散光及老视等屈光不正。由于手术不破坏角膜上皮及前弹力层,所以术后无明显的眼部不适,具有术后视力恢复快、无角膜上皮下雾状混浊(haze)等优势,是目前各种屈光矫正手术中开展最多,最为广泛的一种手术[1-2]。随着该手术技术和相关设备的不断改进,手术的成功率也越来越高。然而,手术成功并不意味着一定拥有良好的手术效果,术后还需要角膜漫长的重塑形和稳定的过程,而术后屈光回退仍是目前需要解决的首要问题。术后屈光回退目前还没有明确的定义,通常是指非欠矫造成的偏离矫正目标-0.50D及以上的残余视力,是一种逐步发生的、部分或全部的屈光矫正作用丧失,从而影响手术的预测性、长期稳定性和有效性[3]。据报道LASIK术后屈光回退发生率为5.5%~27.7%,超高度近视患者的发生率更高[4]。但目前有关 LASIK术后屈光回退相关影响因素仍存在争议,现将结果报告如下。
1对象和方法
1.1对象回顾性分析。选取2016-01/2018-01在我院行LASIK术患者350例700眼,其中男126例252眼,女224例448眼,年龄18~40(平均25.67±3.97)岁,术前平均眼压15.43±1.591mmHg,屈光度-3.00~-12.50(平均-5.35±0.443)D,散光≤5D,术前平均中央角膜厚度(CCT)499.80±23.00μm。术后随访6mo,发生屈光回退者[屈光回退诊断标准:术后6mo随访UCVA小于1.0(小数视力)且屈光度数高于-1.00D]30例60眼(8.6%),其中男16例(12.7%),女14例(6.3%),根据术前屈光度分为三组:<-6.00D者10眼为中度近视组,其中男3例,女2例,平均年龄25.67±3.97岁;-6.00~-10.00D者36眼为高度近视组,其中男8例,女10例,平均年龄24.73±3.25岁;>-10.00D者14眼为超高度近视组,其中男3例,女4例,平均年龄26.24±3.43岁。纳入标准:(1)年龄≥18岁,手术顺利术中未发生严重并发症,术后未发生欠矫, 符合屈光回退诊断标准;(2)术前无任何眼表、泪器、角膜、晶状体及眼底疾病者;(3)完成随访病历资料完整者。排除标准:(1)既往有眼病史,如角膜异常、薄角膜、患有活动性眼部感染或严重的眼表疾病,青光眼或者术前检查发现可疑青光眼患者;(2)术中制作角膜瓣不完全者;(3)术后发生弥漫性层间角膜炎、角膜融解、角膜瘢痕等严重并发症者。(4)系统性疾病。所有患者均被告知手术过程及术后可能发生的并发症,均同意并接受手术,愿意承担手术风险。本研究通过我院医院伦理委员会批准。三组患者年龄、术前CCT、眼压、角膜曲率比较差异无统计学意义,具有可比性(P>0.05)。
1.2方法术前评估:常规全面眼科检查:裸眼远近视力,BCVA,眼压,眼位,IOL Master检查眼轴,Pentacam检查角膜形态,A超角膜测厚,睑裂大小及眼球暴露程度,角膜上皮及其基底膜健康状况,干眼症情况,眼底视盘及周边视网膜检查。术前了解患者基本用眼情况,设计屈光力矫正参数。术前连续3d使用3g/L氧氟沙星滴眼液点眼,qid。所有手术均由同一位有经验的医师完成,手术在层流洁净手术室,室内温度18℃~22℃,湿度40%~50%。按内眼手术要求用9g/L生理盐水冲洗结膜囊,5g/L碘伏及75%酒精消毒眼睑及眶周皮肤,使用盐酸丙美卡因滴眼液表面麻醉2次。患者平卧位,使眼角膜位于睑裂中央,角膜平面保持水平,与激光束垂直。无菌布单及孔巾铺盖,暴露术眼。使用开睑器撑开眼睑,充分暴露眼球,擦除角膜表面多余水分,放置负压吸引环,使用超薄角膜板层刀制备角膜瓣,翻转角膜瓣后使用VISX Star S4 IR准分子激光系统进行激光切削。患者角膜瓣厚度为90~120μm,术后角膜残余基质床厚度>280μm。切削完毕后使用平衡盐溶液冲洗去除层间碎屑,复位角膜瓣,吸收水分后眼罩包眼,手术完毕。术后给予左氧氟沙星滴眼液点眼2wk,qid,玻璃酸钠滴眼液点眼3mo,qid,妥布霉素地塞米松滴眼液点眼qid,每周递减1次持续1mo。观察指标:术后1wk,1、3、6mo检查:裸眼视力、屈光度、眼压、Pentacam检查角膜形态、中央角膜厚度。屈光回退量:术后6mo屈光度与术后1mo屈光度的差值。
2结果
2.1三组患者手术前后UCVA比较手术前后三组患者UCVA比较差异有统计学意义(F组间=13.78,P组间<0.05;F时间=34.27,P时间<0.05;F交互=16.97,P交互<0.05)。组间比较:三组间术前BCVA两两比较差异均无统计学意义(P>0.05),三组间术前UCVA两两比较差异均有统计学意义(P<0.05)。三组间术后1wk,1mo UCVA两两比较差异均无统计学意义(P>0.05),术后短期内UCVA 无差异。三组间术后3、6mo两两比较差异有统计学意义(P<0.05),中度近视组UCVA好于高度近视组和超高度近视组,高度近视组UCVA好于超高度近视组。组内比较:术后1wk,1mo,三组患者UCVA均达到或超过本组术前BCVA。术后1wk,1、3、6mo UCVA较本组术前UCVA比较差异有统计学意义(P<0.05),见表1。
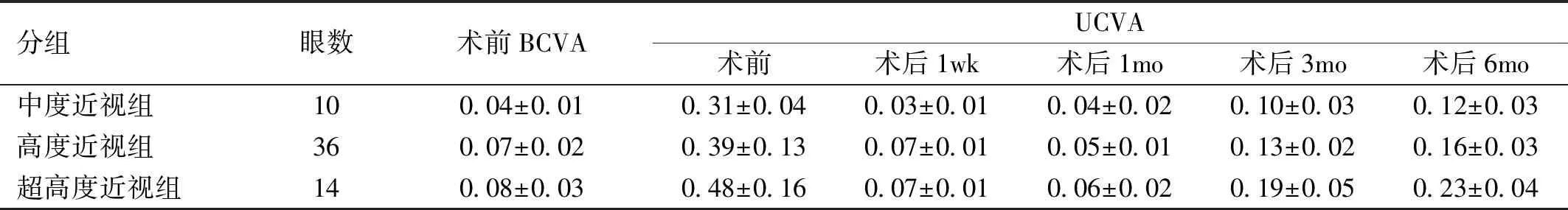
分组眼数术前BCVAUCVA术前术后1wk术后1mo术后3mo术后6mo中度近视组100.04±0.010.31±0.040.03±0.010.04±0.020.10±0.030.12±0.03高度近视组360.07±0.020.39±0.130.07±0.010.05±0.010.13±0.020.16±0.03超高度近视组140.08±0.030.48±0.160.07±0.010.06±0.020.19±0.050.23±0.04
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。

分组眼数术前术后1wk术后1mo术后3mo术后6mo中度近视组10-4.87±0.97+1.03±0.57+0.49±0.22-0.43±0.17-0.82±0.21高度近视组36-7.46±1.03+1.38±0.49+0.73±0.17-0.71±0.22-1.03±0.27超高度近视组14-10.32±2.01+1.81±0.43+0.95±0.15-1.23±0.41-1.57±0.52
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。
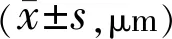

分组眼数术前术后1wk术后1mo术后3mo术后6mo中度近视组10523.80±23.00484.83±32.56487.92±38.13491.43±35.63499.80±33.78高度近视组36527.24±25.47453.80±34.45440.65±33.92448.82±37.13458.89±36.93超高度近视组14525.80±22.36424.20±16.69429.35±20.14443.54±23.19451.93±24.52
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。
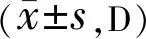

分组眼数术前术后1wk术后1mo术后3mo术后6mo中度近视组1043.14±1.8436.36±1.4236.62±1.4537.78±1.4638.97±1.39高度近视组3643.94±1.4236.69±1.4136.13±1.4336.56±1.3237.36±1.84超高度近视组1444.36±1.8435.74±1.1835.83±1.3436.13±1.5737.89±1.23
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。
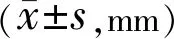

分组眼数术前术后1wk术后1mo术后3mo术后6mo中度近视组1025.13±0.5425.37±0.2425.43±0.2325.01±0.5225.25±0.30高度近视组3626.13±0.5426.21±0.3225.89±0.4326.53±0.4626.52±0.62超高度近视组1428.03±1.0428.09±0.4228.13±0.3128.83±0.2428.63±0.21
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。
2.2三组患者术后不同时间点屈光度比较三组患者手术前后屈光度比较差异有统计学意义(F组间=34.21,P组间<0.05;F时间=52.13,P时间<0.05;F交互=82.34,P交互<0.05)。组间比较:术后1wk,三组患者屈光度较术前呈轻度过矫,术后1mo,屈光度基本达到术前预期的屈光状态。术后3、6mo三组患者开始出现屈光回退,两两比较差异均有统计学意义(P<0.05)。三组患者术后6mo屈光回退量分别为:中度近视组:1.31±0.15D,高度近视组:1.76±0.23D,超高度近视组:2.53±0.35D,三组间比较差异有统计学意义(F=34.98,P<0.05),见表2。
2.3三组患者手术前后CCT比较三组患者手术前后CCT比较差异有统计学意义(F组间=13.11,P组间<0.05;F时间=52.13,P时间<0.05;F交互=82.34,P交互<0.05)。组间比较:三组患者术前CCT比较差异无统计学意义(P>0.05)。术后各时间点三组间CCT两两比较差异均有统计学意义(P<0.05),超高度近视组最薄,中度近视组最厚。组内比较:各组患者术后不同时间点较术前均有统计学意义(P<0.05),术后1mo,各组CCT开始增长变厚,术后6mo,各组CCT仍未恢复到术前水平,见表3。
2.4三组患者术后不同时间点角膜曲率比较三组患者手术前后角膜曲率比较时间和交互效应差异均有统计学意义(F组间=34.21,P组间>0.05;F时间=52.13,P时间<0.05;F交互=82.34,P交互<0.05)。组内比较:各组术后不同时间点分别与各组术前比较差异均有统计学意义(P<0.05)。各组组内术后时间两两比较差异无统计学意义(P>0.05),见表4。
2.5三组患者手术前后眼轴变化三组患者手术前后眼轴比较组间和交互效应差异有统计学意义(F组间=34.21,P组间<0.05;F时间=52.13,P时间>0.05;F交互=82.34,P交互<0.05)。组间比较:术前,术后1wk,1、3、6mo三组患者眼轴两两比较差异均有统计学意义(P<0.05),见表5。
2.6三组患者手术前后眼压比较三组患者手术前后眼压比较差异无统计学意义(F组间=34.21,P组间>0.05;F时间=52.13,P时间>0.05;F交互=82.34,P交互>0.05),见表6。
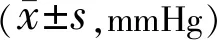

分组眼数术前术后1mo术后3mo术后6mo中度近视组1015.43±1.5910.71±0.219.92±0.3210.12±0.35高度近视组3614.39±1.619.83±0.189.52±0.149.89±0.27超高度近视组1415.23±1.599.52±0.199.38±0.329.35±0.26
注:中度近视组:<-6.00D;高度近视组:-6.00~-10.00D; 超高度近视组:>-10.00D。
2.7三组患者术后角膜基质厚度比较术后1mo,中度近视组剩余角膜基质厚度为332.27±21.87μm,高度近视组剩余角膜基质厚度为292.71±22.71μm,超高度近视组剩余角膜基质厚度为273.38±20.99μm,三组比较差异有统计学意义(F=54.21,P<0.05)。组间两两比较差异均有统计学意义(P<0.05)。
3讨论
我们通过分析2016-01/ 2018-01在我院行LASIK术后6mo发生屈光回退患者30例60眼,屈光回退率为8.6%(60/700眼)。三组患者术后6mo屈光回退量分别为:中度近视组:1.31±0.15D,高度近视组:1.76±0.23D,超高度近视组:2.53±0.35D(P<0.05)。屈光回退发生在术后3mo而且术前近视程度越高,术中角膜切除越深,术后角膜剩余基质越薄,屈光回退度数量也越大。由于LASIK手术是通过切削中央区角膜基质层,降低角膜曲率以矫正屈光度。如果手术中切削的角膜基质过厚,参与角膜张力减弱,强度变低,在同样眼压作用下易发生变形,使角膜不同程度向前膨出,角膜曲率发生变化,可以影响角膜屈光状态,引起屈光回退。高度近视患者常常伴有眼轴增长,眼底视网膜和脉络膜萎缩等退行性病变,本研究三组患者眼轴:术后6mo(25.25±0.30、26.52±0.62、28.63±0.21mm)较术前(25.13±0.54、26.13±0.54、28.03±1.04mm)比较差异无意义(P>0.05),但三组间两两比较有差异(P<0.05)。本研究随访时间较短,眼轴增长不明显,但是考虑本组高度近视及超高度近视发生屈光回退可能与其本身病理因素有关。而中度近视患者可能由于角膜术后基质修复,角膜厚度增加,导致角膜曲率变化而引起屈光回退。术后早期(1mo)角膜曲率,CCT开始增加而超高度近视组增加比较明显,但是我们研究发现三组间角膜曲率,CCT比较差异无统计学意义,可能与本文的样本量较少有关,后期应该纳入更多样本量进行分析。
郭慧等[5]对发生屈光回退的高度近视患者35例66眼患者进行分析,认为角膜基质的增厚可能会改变角膜曲率,产生屈光回退。林青鸿等[6]研究发现术前屈光度越高,术后屈光回退发生率越高,因为高度近视患者在治疗过程中,组织切削程度越深,削切直径越小,患者出现创面修复反应导致角膜中央更易增厚,更易引起屈光回退。此外角膜剩余基质床过薄时,即使是在正常眼压的情况下也有可能会出现角膜逐渐膨隆,从而改变曲率引起屈光回退,当角膜剩余基质床厚度正常而眼压较高时也会引起角膜前膨隆导致屈光回退。同时宋丙芳等[7]也发现近视程度越高,手术需要切削角膜的量明显增加,术后角膜后表面前突现象就越明显。且张光明等[8]认为,近视激光矫正术后角膜切削深度越深,保留基质太薄,则极易导致术后角膜后表面前突,程度轻者可导致屈光回退,病情严重者甚至可能继发后圆锥,甚至整个角膜前突。因此术后角膜基质层厚度越薄,术后越容易出现屈光回退[9-10],该结果和本次结果一致。
LASIK是目前临床广泛应用的近视矫正手术,其主要是通过切削中央角膜基质层,促使其变扁平,变薄,已达到降低角膜屈光力,继而矫正视力[11]。临床上普遍认为术后屈光度变化<±0.5D为屈光稳定。术后随着时间的推移,屈光力逐渐向术前同种屈光力转变,术后早期(1mo)的裸眼视力及屈光度往往正常,术后晚期(3mo)有部分患者发生屈光回退[12]。其发生机制尚不完全明确,有研究显示屈光回退幅度的大小与预矫正度数相关,可能与较高屈光力激光切削矫治后,角膜瓣下残留角膜基质较薄,容易扩张有关;也可能与术后角膜上皮过度增殖,胶原沉积,角膜基质重塑有关。临床中针对高度近视患者,为了保证角膜安全性,通常采用缩小切削直径以控制角膜切削深度,但在减小切削直径的同时,可能由于角膜曲率变化过大,导致术后屈光度数回退[13]。
我们认为角膜屈光性手术产生屈光回退的原因主要有:(1)高度近视眼的角膜组织切削过深,术后角膜自身的修复反应被过度激活,使创面的修复比正常状态下更加旺盛,本来不能再生的角膜组织,再度增生变厚,从而导致回退。此外,也是因为角膜组织切削过多,是角膜的后表面有不同程度的扩张,进而向角膜前方彭龙,导致屈光回退。(2)不合理用药,手术后要用一段时间的糖皮质激素类滴眼液,手术后激素类滴眼液的作用是消除水肿,减轻术后反应,抑制角膜过度修复的作用。用药不规范、激素用量不充分,导致角膜修复过快出现回退。(3)年龄偏大,特别是近视度数较高的大龄患者容易出现回退,因为角膜中央胶原基质层的变薄,且韧性下降。韧性不够,使之不能耐受来自眼球内部正常的压力,角膜修复慢,形态稳定时间较长,术后很长的时间角膜一直被眼内压力向前顶压,本来已经被激光变平坦的角膜弧度,又会被正常眼内压顶压重新变陡峭,使屈光回退。(4)高眼压的影响:术后变薄的角膜无法耐受眼内高压的持续顶压,也是导致角膜弧度再度变陡峭,导致屈光回退。(5)高度近视患者,高度近视主要伴有眼轴延长和眼底基质的改变如颞侧弧形斑,色素上皮变薄,豹纹状眼底,Fuchs斑,视网膜脉络膜萎缩等,视力呈进行性下降。而眼球后段延长,扩张及变形可影响脉络膜,视网膜循环,引起组织营养代谢功能减退,即使未接受过屈光手术,其近视度数也在逐年加深,也就数说LASIK术后的近视发展亦可造成回退[14]。
为了保证LASIK术的有效及稳定。我们总结术后前3mo角膜曲率改变对屈光回退影响最大,术后早期为抑制角膜水肿及基质细胞增长,常规应用激素类药物,但激素类药物可以使眼压升高的危险,所以术后早期应用降眼压药物对术后早期角膜塑形有重要意义,可以稳定角膜形态,减少术后屈光回退量。对于角膜剩余基质层较薄者,早期更应该应用降眼压药物,能有效降低角膜膨隆及术后早期屈光回退的发生率。对于中度和高度近视患者发生回退而无眼轴增长者,可以选择行二次手术,对于超高度近视患者应检测眼轴及眼底情况,如眼轴不继续增长和眼底无病理性改变时可选择合适时机二次手术。
综上所述,LASIK术后屈光回退是一个复杂的过程,LASIK术后屈光回退的发生与术前屈光度有关。高度近视和超高度近视可能因眼轴进行性增长发生屈光回退,中度近视可能因术后基质修复引起角膜厚度增加和角膜曲率变化发生屈光回退。

