高频振荡通气与肺表面活性物质治疗新生儿胎粪吸入综合征临床效果观察
王霞 冯明华 赖春华
新生儿胎粪吸入综合征(MAS)是因产妇分娩过程中或者宫内羊水被胎粪污染后被胎儿吸入进而阻塞气道,进一步诱发阻塞性通气障碍导致肺部感染等炎性反应[1]。临床症状表现为患儿呼吸困难、发绀等,也会伴有器官综合征等。相关统计发现MAS 在国内发病率为2%,死亡率最高达15.0%[2,3]。目前传统治疗包括血管扩张治疗、持续气道正压通气治疗等,但效果差。选择我院收治的MAS 患儿,采取高频振荡通气(HFOV)与肺表面活性物质(PS)治疗,分析其疗效,为临床提供参考。
1 材料与方法
1.1 临床资料 选取2015年8月~2018年8月本院收治符合纳入标准的新生儿胎粪吸入综合征患儿110 例。纳入标准:①资料齐全且家属签署知情同意书;②诊断依据《实用新生儿科学》[4];③气道内可见胎粪或者羊水被胎粪污染。排除标准:①气漏或者气管瘘;②严重脏器功能障碍;③严重免疫系统相关疾病。将110 例患儿按随机数字表法进行分组,每组55 例。试验组中,男29 例,女26 例,平均胎龄(39.11±0.86)周,平均体质量(3273±314)g,自然分娩21 例,剖宫产34 例;对照组中,男30 例,女25 例,平均胎龄(39.68±0.91)周,平均体质量(3291±326)g,自然分娩24 例,剖宫产31 例。两组资料齐全且数据均衡,差异无统计学意义(P>0.05),有可比性。
1.2 治疗方法 两组患儿均予以常规治疗,包括保暖,合理应用抗生素,确保患儿水电解质平衡,根据具体情况给予患儿多巴胺、多巴酚丁胺调节心血管功能等。试验组在常规基础上给予患儿高频振荡通气与PS 治疗,HFOV 具体步骤:选择Stephanie呼吸机治疗,设置HFOV 参数并选择最小压力值,选择适宜振荡频率,设置10Hz、40cmH2O(注:1cmH2O=0.098kPa)的振幅,注意观察,当发现胸部表现出明显振动,再对振幅以及高频振荡频率进行调整,初始呼吸道压力可设置为10cmH2O,若发现氧合作用较差,可每次间隔10min,增加1cmH2O 直至20cmH2O,确保氧合正常。PS(珂立苏,注射用牛肺表面活性剂,华润双鹤药业公司生产,批准号:H20052128),剂量设定为100mg/kg,在HFOV 治疗后4h 第一次,若必要则在用药后6h,再重复治疗一次。
1.3 观察指标 治疗前后观察两组患儿的动脉血气指标,包括pH 值、血氧分压(PaO2)以及动脉血二氧化碳分压(PaCO2),观察两组患儿的氧暴露时间、住院时间,并比较两组临床疗效及并发症情况,对以上观察指标做好相应记录以备统计分析。
1.4 疗效评估 参照文献标准[5]:①显效:X 线片检查显示各指标均恢复至正常水平且临床有关症状完全消失;②有效:X 线片检查显示病灶缩小,各指标有所恢复且临床症状明显缓解;③无效:临床症状无变化甚至加重,各指标水平未见恢复。临床总有效率=显效率+有效率。
1.5 统计学方法 采用统计学软件SPSS19.0 进行分析,计量与计数数据分别采用均数±标准差(±s)与%表示,计量资料给予t检验,计数资料予以χ2检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 治疗前后两组患儿动脉血气相关指标比较 治疗前,两组患儿动脉血气指标比较,差异无统计学意义(P>0.05);治疗后,两组患儿相关动脉血气指标均有改善,其中PaO2值有一定上升而PaCO2水平降低,差异有统计学意义(P<0.05);治疗后组间比较,试验组患儿PaO2与PaCO2水平均优于对照组(P<0.05),而pH 值比较差异无统计学意义(P>0.05),见表1。
2.2 两组患儿氧暴露时间与住院时间比较 试验组患儿的氧暴露时间、住院时间明显短于对照组,差异有统计学意义(P<0.05),见表2。
表1 治疗前后两组患儿动脉血气相关指标比较(±s)

表1 治疗前后两组患儿动脉血气相关指标比较(±s)
组别 n pH PaCO2(mmHg) PaO2(mmHg)治疗前 治疗后 t P 治疗前 治疗后 t P 治疗前 治疗后 t P对照组 55 7.21±0.07 7.40±0.01 0.473 >0.05 59.26±7.13 45.68±4.26 4.205 <0.05 44.27±6.12 74.13±8.95 4.212 <0.05试验组 55 7.25±0.03 7.37±0.05 0.226 >0.05 58.59±6.92 36.25±4.22 4.109 <0.05 44.84±6.25 86.13±8.64 4.627 <0.05 t 1.208 0.892 0.487 4.142 0.199 4.579 P>0.05 >0.05 >0.05 <0.05 >0.05 <0.05
表2 两组患儿氧暴露时间与住院时间比较(d,±s)
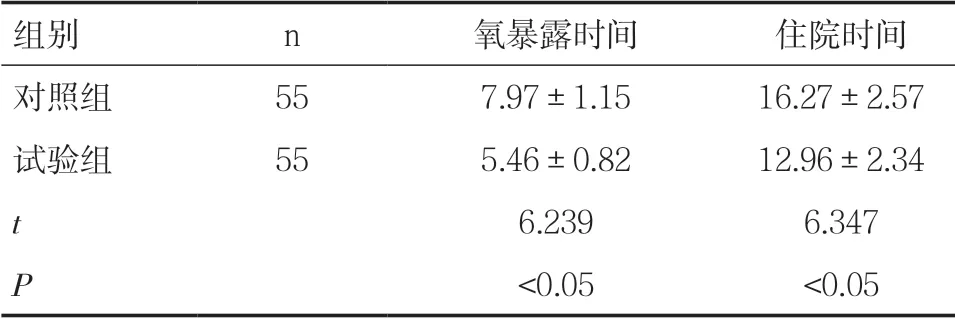
表2 两组患儿氧暴露时间与住院时间比较(d,±s)
组别 n 氧暴露时间 住院时间对照组 55 7.97±1.15 16.27±2.57试验组 55 5.46±0.82 12.96±2.34 t 6.239 6.347 P<0.05 <0.05
2.3 两组患儿临床治疗效果比较 试验组患儿的临床治疗总有效率为92.73%,明显高于对照组的80.00%,差异有统计学意义(χ2=17.633,P<0.05),见表3。

表3 两组患儿临床治疗效果比较[n(%)]
2.4 两组患儿并发症比较 两组患儿并发症包括持续性肺动脉高压(PPHN)、肺气漏以及气胸,试验组中,PPHN 2 例,气胸1 例,肺气漏2 例;对照组PPHN 5 例,气胸3 例,肺气漏2 例,试验组并发症发生率为9.09%,明显低于对照组的18.18%,差异有统计学意义(χ2=30.116,P<0.05)。
3 讨论
新生儿MAS 目前的主要治疗方法包括机械通气、高浓度氧疗以及血管扩张剂等,但实践及研究证实疗效不佳,无法达到预期效果[6,7]。因此近年相关专家及临床医师均在探求一种合理且可靠的治疗方案。
HFOV 是近年在临床被广泛应用的一种人工通气方法[8,9],能够更好地为患儿建立人工通气,促进患儿呼吸恢复,同时减少患儿肺部的高负荷进而促进肺部的恢复,对于已经出现气道阻塞的患儿,通过HFOV 治疗效果更为显著,HFOV 在临床属于低潮气量通气,在治疗应用中,能够确保低呼吸压力,促进患儿呼吸恢复,能够有效提高患儿的氧饱和度,最终成功建立起有效呼吸。因此,HFOV 已经成为临床公认的治疗MAS 的最佳方案。HFOV 能够明显减少对患儿造成的损伤,肺复张明显增强,也规避了传统机械通气治疗的副作用,确保了患儿肺部氧合作用,患儿的呼吸道压力低,也不会对患儿肺部造成明显损伤。HFOV 在低吸入氧浓度以及呼吸道压力状况下仍可以进行有效的气体交换,不会对患儿产生气压损害,有报道提示[10],早期使用HFOV 能够显著降低肺动脉高压的发生率。大量临床应用与研究均表明,对MAS 患儿使用外源性PS治疗,能够明显改善患儿的通气以及氧合作用,获得较为理想的临床治疗效果,通过PS 治疗可以显著改善患儿的肺部张力并增强通气量,促进机体氧合功能[11]。由此可见HFOV 与PS 结合使用,效果更佳。
本研究中,HFOV 与PS 治疗新生儿MAS,治疗前,两组患儿的PaO2、PaCO2以及pH 值比较差异无统计学意义(P>0.05);治疗后,试验组患儿的PaO2水平明显升高且高于对照组,而PaCO2水平明显下降且低于对照组,差异均有统计学意义(P<0.05),提示HFOV 与PS 能够明显提高患儿的PaO2水平,同时可以降低PaCO2水平。此外试验组患儿的氧暴露时间与住院时间均明显短于对照组,差异均有统计学意义(P<0.05),由此可见HFOV 与PS 能够快速为患儿建立有效呼吸,氧饱和度明显升高进而减少了氧暴露时间;通过HFOV 与PS 治疗后,患儿恢复较快,进而缩短了住院时间,且临床结果证实试验组患儿的治疗总有效率为92.73%,明显高于对照组的80.00%,差异有统计学意义(P<0.05),同时试验组患儿的并发症发生率仅为9.09%,显著低于对照组的18.18%(P<0.05)。结果显示,HFOV 与PS可有效改善患儿症状,疗效确切且安全性较高。
综上所述,HFOV 与PS 治疗新生儿MAS,临床治疗效果确切,动脉血气指标显著恢复且降低了并发症发生率,缩短了患儿的氧暴露时间及住院时间,能够为临床治疗提供一定依据,具有研究价值。

