负压吸引联合胰岛素局部应用对糖尿病足皮肤愈合过程β-catenin和cyclinD1表达的影响
李立, 毛远桂, 刘德伍
南昌大学第一附属医院烧伤中心(江西南昌 330006)
糖尿病足是糖尿病的最常见的并发症,在糖尿病足溃疡患者中,许多因素可导致局部伤口肉芽组织生长缓慢,如局部和全身性的血糖升高,伤口血管生成效率低下和纤维组织沉积等[1-2]。目前封闭式的负压吸引疗法(negative-pressure wound therapy,NPWT)可以显著促进伤口的愈合,减少伤口分泌物及炎症,并具有预防感染的效果[3]。同时,相关研究[4]表明,采用NPWT治疗的患者能促进表皮干细胞的增殖,有利于局部血管的增生,为促进肉芽生成及创面的愈合提供良好的支持。同时,在既往的临床和动物实验表明[5-6],使用胰岛素进行局部治疗会改善糖尿病患者的伤口愈合,且胰岛素可以减少炎症反应并增加胶原沉积,从而诱导加速伤口皮肤的愈合[7]。另外,采用局部注射到伤口中的胰岛素可加速伤口再上皮化,表明了局部使用胰岛素具有潜在的促进表皮干细胞增殖的效果[8],显示了联合使用NPWT和局部胰岛素能更好地促进创面肉芽增生,但其具体的机制仍未明确。表皮干细胞在糖尿病创面的愈合中具有重要作用,在高糖状态下,表皮干细胞的生长和增殖受到抑制,由于皮肤是一种具有多种潜能细胞来源的组织,具有免疫特异性和自我复制的潜力[9]。表皮干细胞作为创面组织再生的主要干细胞来源,既往研究[10]表明,过表达Wnt信号通路的关键β-catenin蛋白可以显著提高表皮干细胞的增殖和分化,以促进创面修复。而细胞周期蛋白D1(cyclinD1)是调节细胞G1到S期的关键分子,cyclinD1的表达水平也在创面的修复过程中对细胞的增殖具有重要的促进作用[11]。但对于联合使用NPWT和局部胰岛素治疗糖尿病足患者,是否能调控β-catenin和cyclinD1的表达以促进创面愈合,该机制仍值得进一步研究。因此,本研究旨在探讨NPWT联合胰岛素局部应用治疗糖尿病足的效果及其对皮下组织β-catenin和cyclinD1表达水平的影响。
1 资料与方法
1.1 一般资料 选取2016年1月至2017年12月于我院因糖尿病足采用NPWT治疗的患者共30例。纳入标准:(1)确诊2型糖尿病患者合并足部创面溃疡2周以上;(2)糖尿病足Wagner分级为1~3级;(3)采用负压吸引治疗的患者;(4)签署知情同意书。排除标准:(1)未明确糖尿病诊断的足部溃疡;(2)合并下肢动静脉栓塞的患者;(3)合并肿瘤或者局部出现癌变;(4)由于放射治疗导致的局部外伤引起的溃疡;(5)严重贫血或营养不良的患者。采用随机数字法分为联合组和对照组,每组15例。联合组采用NPWT联合胰岛素治疗,对照组仅采用NPWT治疗。两组患者的年龄、性别、体质指数、高血压患者比例、糖尿病足病程时间、入院时血糖和糖化血红蛋白对比差异均无统计学意义(P>0.05),见表1。
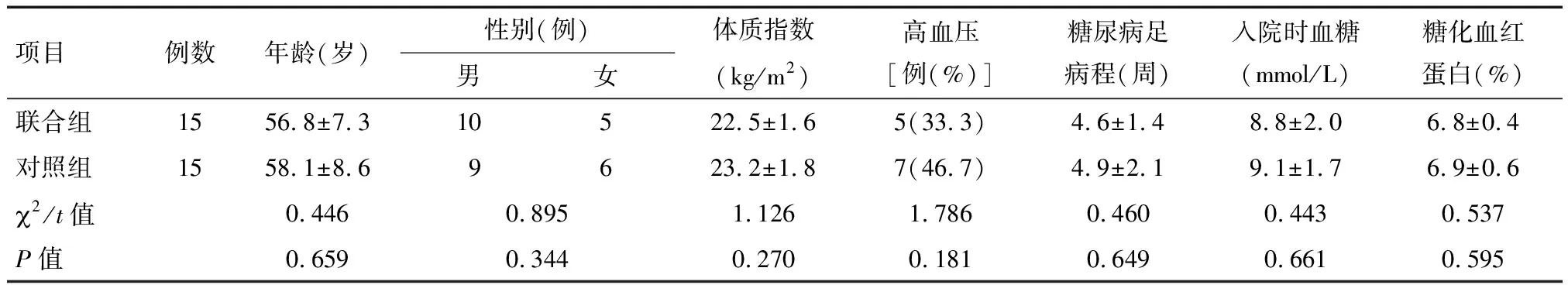
项目例数年龄(岁)性别(例)男女体质指数(kg/m2)高血压[例(%)]糖尿病足病程(周)入院时血糖(mmol/L)糖化血红蛋白(%)联合组1556.8±7.310522.5±1.65(33.3)4.6±1.48.8±2.06.8±0.4对照组1558.1±8.69623.2±1.87(46.7)4.9±2.19.1±1.76.9±0.62/t值0.4460.8951.1261.7860.4600.4430.537P值0.6590.3440.2700.1810.6490.6610.595
1.2 处理方法 所有患者在入院后完善血常规及生化检查,监测血糖情况,同时加强血糖调控,使血糖处于正常范围,预防压疮等基础护理。对创面的分泌物取标本进行细菌培养,并予使用敏感抗生素。
NPWT和胰岛素局部应用治疗:先对患者足部创面进行充分清创,切除周围坏死组织,以及创面基底部组织,以充分去除无血运组织。联合组患者采用精蛋白生物合成人胰岛素注射液3 U混合到5 mL生理盐水中,进行创面基底部、周围及皮下多点注射。对照组仅采用生理盐水进行局部注射;封闭式负压引流装置具体的应用方法为,对其敷料修剪成符合创面形状的大小,并对其边缘和皮肤进行缝合固定,采用半透膜进行局部封闭,并连接好负压吸引器,负压压力维持在-50~-60 kPa。联合组患者每天继续采用胰岛素1 U∶10 mL混合生理盐水100 mL,对负压吸引管进局部冲洗,对照组仅采用等量生理盐水冲洗。NPWT治疗时间为2周,2周后拆除负压引流装置,对伤口采用局部创面换药处理,直到创面愈合为止。
1.3 评价指标 比较两组患者治疗前和治疗4、6、8周的创面面积,记录两组的创面愈合时间,并于治疗前及治疗后2、4周取创面组织行免疫组化检查,所取组织大小约为4 mm×2 mm×2 mm,所有标本用10%多聚甲醛固定48 h,经脱水、透明、石蜡包埋和切片制成4 μm厚石蜡切片,进行免疫组化染色:将载玻片脱蜡并重新水化,用3%过氧化氢的甲醇溶液在37℃封闭内源性过氧化物酶10 min。随后,用蒸馏水洗涤切片,通过用抗原修复溶液(GeneTex,Inc,Irvine,CA,USA)煮沸进行抗原修复1~4 min。通过将载玻片与山羊血清孵育以阻断非特异性结合,加入原始兔抗β-catenin(1∶100;产品号:#8480:CST,美国)和cyclinD1抗体(1∶100;产品号:#2978:CST,美国),4℃过夜孵育。然后将切片用含有0.1%吐温的Tris缓冲盐水洗涤并在室温下与生物素标记的二抗一起温育30 min,加入辣根过氧化物酶标记的链霉抗生物素蛋白在37℃孵育30 min,观察免疫反应性使用色原3,3′-二氨基联苯胺并用蒸馏水终止,然后将切片用苏木精复染,用盐酸乙醇分化,用梯度酒精和二甲苯脱水,在光学显微镜每个样本选择5个视野进行统计。β-catenin和cyclinD1的表达使用公式:复合表达分数(composite expression score,CES)=强度×频率。染色强度(0为无染色,1为弱染色,2为中等染色,3为强染色)和区域的百分比(0为<5%; 1为5%~25%; 2为26%~50%; 3为51%~75%; 4为76%~100%),所有样本评分均由2名病理科医生评定取平均值。
2 结果
2.1 两组患者不同时间足部创面面积及创面愈合时间比较 在治疗前、治疗2、4周时比较差异均无统计学意义(P>0.05),在治疗8周后,联合组创面面积显著小于对照组,差异有统计学意义(t=3.685,P=0.001),且联合组的平均创面愈合时间显著短于对照组,差异有统计学意义(t=3.607,P=0.001),见表2。
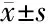

项目例数创面面积(cm2)治疗前2周4周8周创面愈合时间(d)联合组154.72±1.634.54±1.573.66±1.361.35±0.7554.5±9.7对照组155.02±1.384.77±1.424.31±1.472.45±0.8868.3±11.2t值0.5440.4211.2573.6853.607P值0.5910.6770.2190.0010.001
2.2 两组患者不同时间的创面皮肤β-catenin和cyclinD1表达情况 两组患者在治疗前创面皮肤β-catenin和cyclinD1表达CES评分对比差异均无统计学意义(均P>0.05),而联合组患者在治疗4周后的创面皮肤β-catenin表达CES评分显著高于对照组(t=2.453,P=0.021),且联合组患者在治疗2、4周后的创面皮肤cyclinD1表达CES评分显著高于对照组(P<0.05),见表3和图1~3。
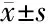
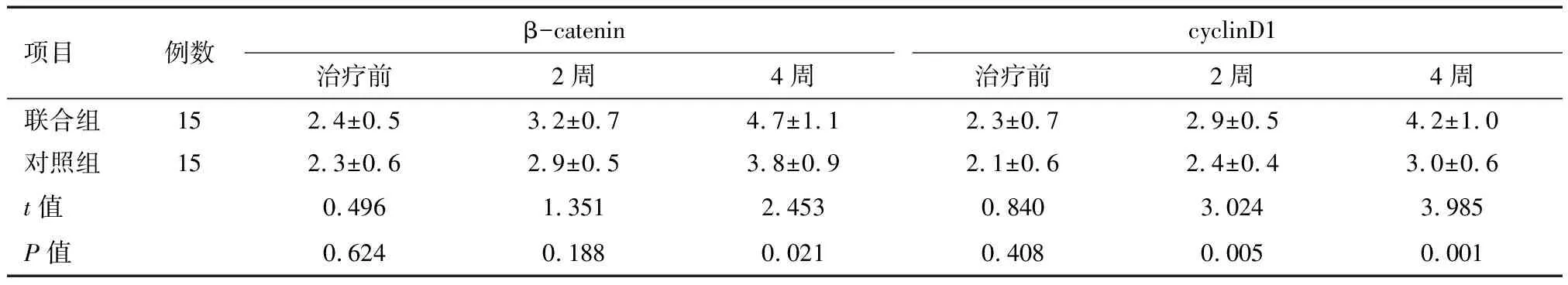
项目例数β-catenincyclinD1治疗前2周4周治疗前2周4周联合组152.4±0.53.2±0.74.7±1.12.3±0.72.9±0.54.2±1.0对照组152.3±0.62.9±0.53.8±0.92.1±0.62.4±0.43.0±0.6t值0.4961.3512.4530.8403.0243.985P值0.6240.1880.0210.4080.0050.001
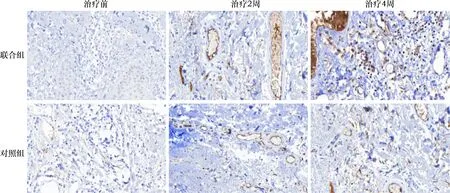
图1 两组患者治疗前后皮肤组织的β-catenin表达情况(免疫组化,×200)
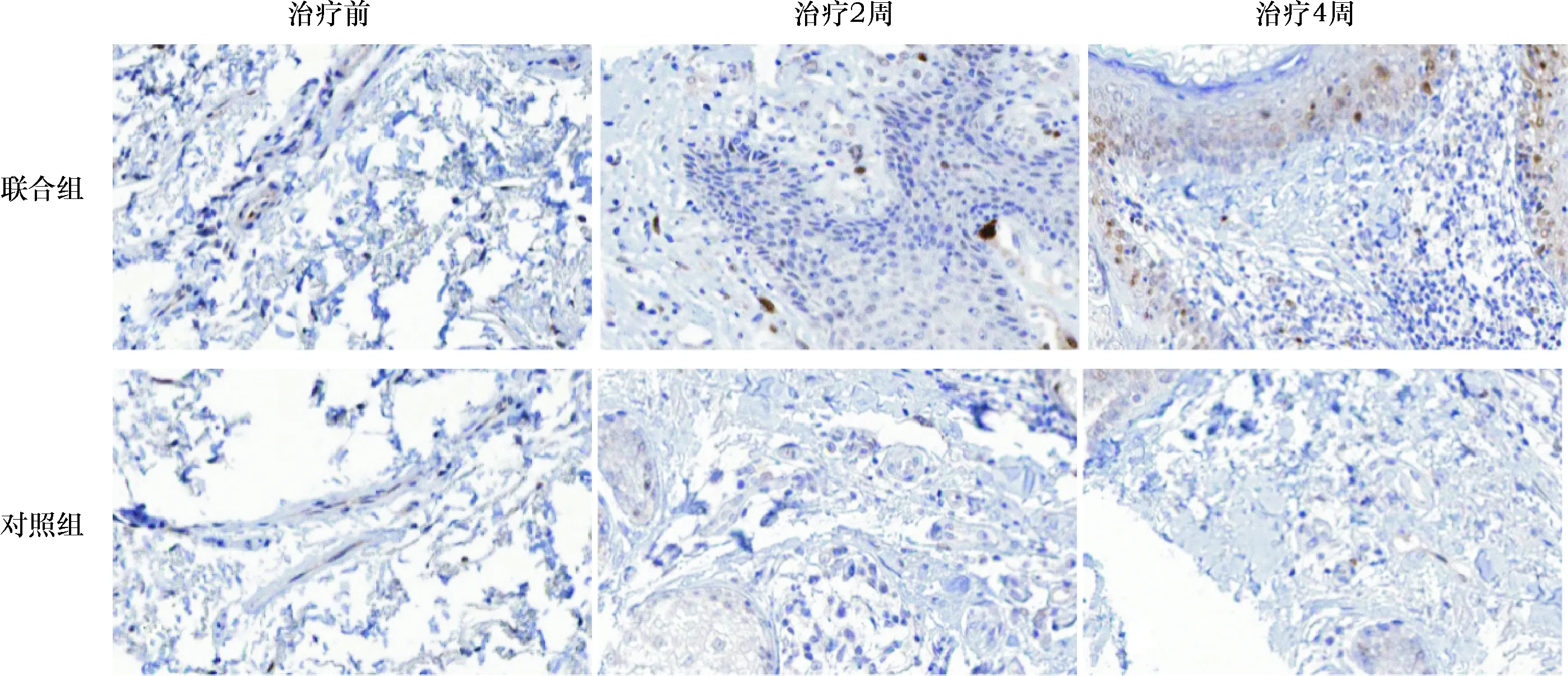
图2 两组患者治疗前后皮肤组织的cyclinD1表达情况(免疫组化,×200)
3 讨论
糖尿病患者的慢性伤口特别是足部溃疡的治疗仍然是临床的难题,由于在糖尿病患者中容易发生皮肤伤口,并形成感染,其创面的血管由于血糖代谢导致内皮损伤,影响局部血运,导致了溃疡创面的难以愈合[12]。糖尿病患者的足部创面愈合过程比非糖尿病患者需要更长的时间,且大部分患者伤口难以自行愈合。糖尿病足创面的延迟愈合过程涉及复杂的机制[13]。既往研究[14]表明,愈合过程中皮肤伤口的再上皮化取决于上皮细胞的正常增殖。其中
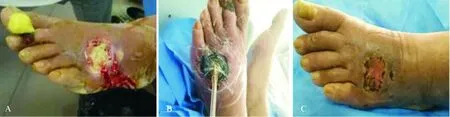
男性,52岁,2型糖尿病,左足部溃疡4周,A:治疗前显示为足背部溃疡创面;B:采用负压吸引联合胰岛素局部应用治疗;C:治疗56 d后,创面基本愈合
图3治疗前后某典型病例
表皮干细胞是参与愈合过程的最重要细胞,表皮干细胞在伤口边缘的主要功能是促进皮肤伤口再上皮化。研究[15]发现, Ⅳ型胶原的糖化抑制了表皮干细胞的黏附和增殖。虽然在糖尿病患者表皮干细胞的增殖和分化机制尚未完全清楚,但多项研究[16-17]显示了 β-catenin和cyclinD1在糖尿病患者皮肤愈合中具有重要的作用。刘坡等[18]研究显示,采用NPWT治疗糖尿病足其能促进皮肤愈合的同时,也增加了愈合皮肤中的β-catenin表达,表明了在负压环境下可促进表皮干细胞的增殖。局部应用胰岛素也显示了能提高糖尿病足皮肤愈合的能力[10]。而cyclinD1是调控细胞周期的关键蛋白,既往动物实验也显示了其在糖尿病兔创面模型中显著低表达[19]。因此,本研究旨在探讨采用NPWT联合胰岛素局部应用治疗糖尿病足的效果及其对皮下组织β-catenin和cyclinD1表达水平的影响。
本研究结果显示了NPWT联合局部应用胰岛素治疗糖尿病足其效果显著优于单用NPWT治疗的患者,表明NPWT联合局部应用胰岛素可以显著提高糖尿病患者的创面皮肤的愈合速度。进一步探讨其机制,采用免疫组化的方法评估两组患者不同时间点的组织的β-catenin和cyclinD1表达情况,联合组患者在治疗4周后的创面皮肤β-catenin表达CES评分显著高于对照组,且联合组患者在治疗2、4周后的创面皮肤cyclinD1表达CES评分显著高于对照组,表明了NPWT联合局部应用胰岛素进一步促进了皮肤组织的β-catenin和cyclinD1表达。β-catenin蛋白是一种具有多种功能的蛋白质,其能与上皮细胞中的钙黏着蛋白结合并在细胞黏附中起关键作用[20]。β-catenin也参与细胞生长,增殖和分化的调控,并且在Wnt信号转导中具有关键作用[21]。β-catenin的表达水平在表皮干细胞的分化命运总起关键作用。Wnt和β-catenin的表达可能增加皮肤上皮细胞的增殖,分化和迁移,因此可能改善皮肤伤口愈合[22]。
采用NPWT可以显著改善皮肤组织局部的微环境,减少分泌物和感染等炎症因子,从而为皮肤愈合提供良好的条件。联合局部应用胰岛素则可以通过激活细胞中的胰岛素受体,进一步引起下游的PI3K/Akt信号蛋白的活化,进而激活转录因子β-catenin蛋白[23],β-catenin蛋白易位至细胞核并转录调控下游细胞周期cyclinD1 mRNA,从而增加了细胞内的cyclinD1蛋白的表达,增加细胞增殖速度,促进上皮细胞增殖并分化。这可能是NPWT联合局部应用胰岛素能显著促进皮肤愈合速度的潜在机制。而免疫组化的结果初步验证了联合NPWT和局部应用胰岛素可以促进皮肤组织β-catenin和cyclinD1表达,从而提高创面的愈合速度,但进一步的细胞分子学机制仍然需要通过细胞学的方法进行验证。
由于本研究纳入的病例比较少,仍需要进一步加大临床样本和随访以评估联合NPWT和局部胰岛素在糖尿病组的应用效果。综上所述,NPWT联合胰岛素局部应用能显著提高糖尿病足创面的愈合速度,提高创面组织β-catenin和cyclinD1表达。

