知行分析疗法治疗抑郁症的效果研究
童萍,卜平,董丽平,杨扬,孙亭,高霞,石元洪*
抑郁症(MDD)是一组以心境低落、思维迟缓、意志行为减退和躯体症状为主要临床表现,常伴有睡眠障碍、性欲降低等症状的严重精神障碍,具有较高的发病率和致残率[1]。病耻感和治疗依从性是影响患者治疗效果的重要因素[2-3]。病耻感常来源于对疾病的不良认知、无效应对策略失败后的挫败感及自我需要对疾病负责的内疚感[4-6],是患者回避或拒绝接受治疗的一大障碍,直接影响患者治疗的依从性和治疗效果。研究发现,在生理和主观层面上,与健康对照组相比,抑郁症患者具有更高的情绪知觉和较低的社交行为能力、管理情绪的行为策略[7]。针对症状的逻辑知觉的训练[8-9]和正念的认知行为训练[10]可有效改善患者的抑郁、焦虑、创伤后应激障碍(PTSD)等症状。基于症状的逻辑知觉和正念的行为训练,本课题组在不断总结与实践基础上形成知行分析疗法(PBAT),该疗法主要聚焦于患者症状分析,分别从症状的主客观性及症状是否可控两个维度进行分析,强调对主客观不可控性思维、情绪和行为的理解与接纳,对主客观可控性思维、情绪和行为进行有计划的训练与矫正,旨在增加患者对症状的认知,即将病理性思维、情绪和行为与正常情况区别,使其接纳并允许病理性症状在一定时间内存在,并将主要注意力集中在能力所及的目标上。本研究观察PBAT对MDD患者治疗依从性、病耻感以及抑郁症状的影响,以期通过PBAT治疗能够让患者重新回归社会、履行社会责任,达到真正意义上的康复。
1 对象与方法
1.1 研究对象及分组 选择2017年1月—2018年1月于扬州大学附属苏北人民医院临床心理科门诊治疗的MDD患者75例为研究对象。纳入标准:(1)符合第5版美国《精神障碍诊断与统计手册》[11]中MDD发作的诊断标准,经2名主治及以上级别精神科医生诊断;(2)年龄16~60周岁;(3)签订知情同意书;(4)初中以上文化程度,能理解量表的内容;(5)汉密尔顿抑郁量表(HAMD)-24[12]得分≥20分。排除标准:(1)器质性疾病或其他精神障碍所致的抑郁症状者;(2)有严重的躯体疾病者;(3)有其他精神疾病史、物质滥用史者。采用随机数字表法将患者分为研究组38例和对照组37例。本研究经扬州大学附属苏北人民医院伦理委员会审批通过。
1.2 治疗方法 两组患者均根据北京大学医学出版社出版的《中国精神疾病防治指南:实用版》[13]给予选择性5-羟色胺再摄取抑制剂(SSRIs)西酞普兰治疗。此外,对照组予常规心理健康教育。研究组给予PBAT,根据治疗设置,共需8次,50 min/次。具体过程为:(1)开始阶段:即治疗联盟形成阶段。治疗师与患者形成良好的治疗关系,治疗师与患者共同商量治疗设置,并对患者知行状况进行评估,共1次;(2)治疗阶段:运用核心技术,从主客观和正常、异常两个维度对患者的知行进行分析,共4次;(3)强化阶段:对治疗过程中的进步不断强化,并与患者共同发掘其潜在能力,贯穿整个治疗过程的每个阶段,另单独2次;(4)结束阶段:强化、巩固患者治疗过程中的改变,对患者进行慢性病治疗的健康教育,结束治疗,共1次。
PBAT的核心技术:(1)觉察。鼓励患者觉察患病后的感知觉、情绪和行为,与患者共同分析其中的主观性和客观性成分,进而分析其中的可控部分和不可控部分,鼓励其增加对病理性症状的理解。(2)接纳。鼓励并教育患者接纳主客观存在无法通过意志力或努力消除的症状,包括感知觉的异常、情绪的改变和行为上的不适,尝试与之共处,减少或消除因症状而出现的负性情绪和不当的应对行为;对于可控部分的“知”和“行”尝试共议可行并有效的矫正和训练方法,并鼓励患者不断练习。(3)专注。与患者分析其目前的思维和行为能力中仍然保持正常的部分,鼓励其调整目标,专注于正常功能的发挥,从中获得存在感和自我价值。
1.3 观察指标
1.3.1 一般资料 收集患者一般资料,包括性别、年龄。
1.3.2 治疗依从性 分别于治疗前及治疗后(治疗8周时)采用Morisky治疗依从性问卷(MMAS-8)[14-16]评估患者治疗依从性。MMAS-8共包括8个条目,第1~7个条目的备选答案为“是”“否”,答“是”记0分,答“否”记1分,其中5个条目为反向计分;第8个条目备选答案为“从不”“偶尔”“有时”“经常”“所有时间”,分别记1.00、0.75、0.50、0.25、0分,量表满分为8分,得分<6分为依从性差,得分6~<8分为依从性中等,得分8分为依从性好。
1.3.3 病耻感 分别于治疗前及治疗后(治疗8周时)采用曾庆枝等[17]研究的专门针对中国人的病耻感自我评估量表(SS)评估患者的病耻感。SS包括32个条目,社交、能力、治疗3个维度,采用0~3分的4级评分法,依次为从来没有、很少、有时和经常,得分越高,表示病耻感越高;SS的Cronbach's α系数为0.9,3个维度的内部一致性系数为0.68~0.85,具有较好的信效度。
1.3.4 抑郁症状及治疗效果 分别于治疗前及治疗后(治疗8周时)由经过心理评定培训的医师和研究人员采用HAMD-24[12]评估患者抑郁症状。HAMD-24由HAMILTON于1960年编制,是临床上评定抑郁状态使用最普遍的量表,其评定信度系数为0.99,各单项症状评分的信度系数为0.78~0.98。HAMD-24也能很好地衡量治疗效果,以治疗后HAMD-24得分减少≥75%为痊愈,50%~<75%为显著进步,25%~<50%为进步,<25%为无效。
1.4 统计学方法 采用SPSS 19.0统计学软件进行数据分析。计量资料以(±s)表示,两组间比较采用两独立样本t检验,同组治疗前后指标比较采用配对t检验;计数资料以相对数表示,两组间比较采用χ2检验;等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较 两组性别、年龄比较,差异无统计学意义(P>0.05,见表1)。
2.2 治疗依从性比较 两组治疗前MMAS-8得分比较,差异无统计学意义(P>0.05);研究组治疗后MMAS-8得分高于对照组,差异有统计学意义(P<0.05)。对照组治疗前后MMAS-8得分比较,差异无统计学意义(P>0.05);研究组治疗后MMAS-8得分高于治疗前,差异有统计学意义(P<0.05,见表2)。
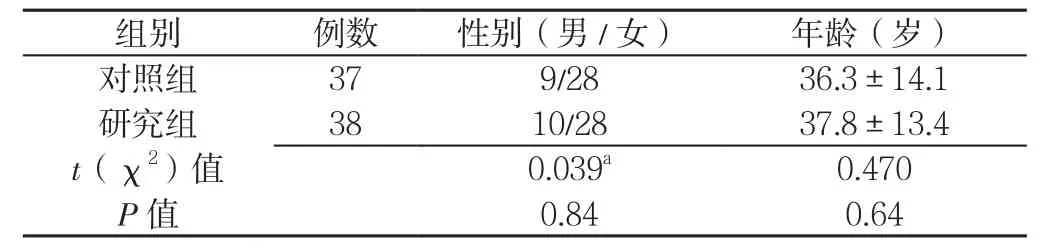
表1 两组一般资料比较Table 1 Comparison of the baseline data between the two groups
两组治疗前治疗依从性比较,差异无统计学意义(P>0.05);研究组治疗后治疗依从性优于对照组,差异有统计学意义(P<0.05)。对照组、研究组治疗后治疗依从性均优于本组治疗前,差异有统计学意义(P<0.05,见表3)。
2.3 病耻感比较 两组治疗前社交、能力、治疗维度得分及SS总分比较,差异无统计学意义(P>0.05);研究组治疗后社交、能力、治疗维度得分及SS总分低于对照组,差异有统计学意义(P<0.05)。对照组治疗前社交、能力、治疗维度得分及SS总分与治疗后比较,差异无统计学意义(P>0.05);研究组治疗后社交、能力、治疗维度得分及SS总分低于治疗前,差异有统计学意义(P<0.05,见表4)。
2.4 抑郁症状及治疗效果比较 两组治疗前HAMD-24得分比较,差异无统计学意义(P>0.05);研究组治疗后HAMD-24得分低于对照组,差异有统计学意义(P<0.05)。对照组、研究组治疗后HMAD-24得分均低于本组治疗前,差异有统计学意义(P<0.05,见表5)。
表2 两组治疗前后MMAS-8得分比较( ±s,分)Table 2 Comparison of the scores of MMAS-8 between the two groups before and after treatment
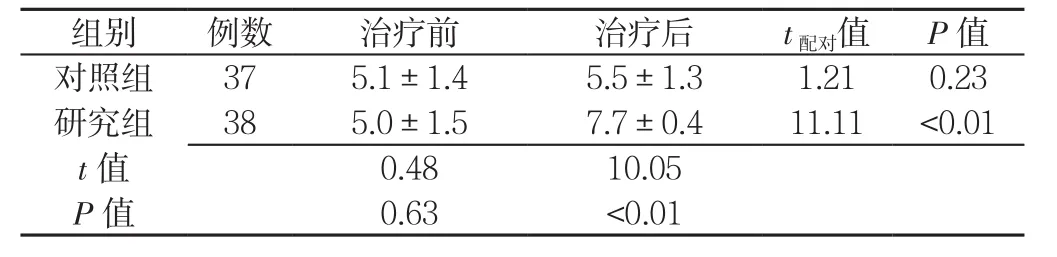
表2 两组治疗前后MMAS-8得分比较( ±s,分)Table 2 Comparison of the scores of MMAS-8 between the two groups before and after treatment
组别 例数 治疗前 治疗后 t配对值 P值对照组 37 5.1±1.4 5.5±1.3 1.21 0.23研究组 38 5.0±1.5 7.7±0.4 11.11 <0.01 t值 0.48 10.05 P值 0.63 <0.01
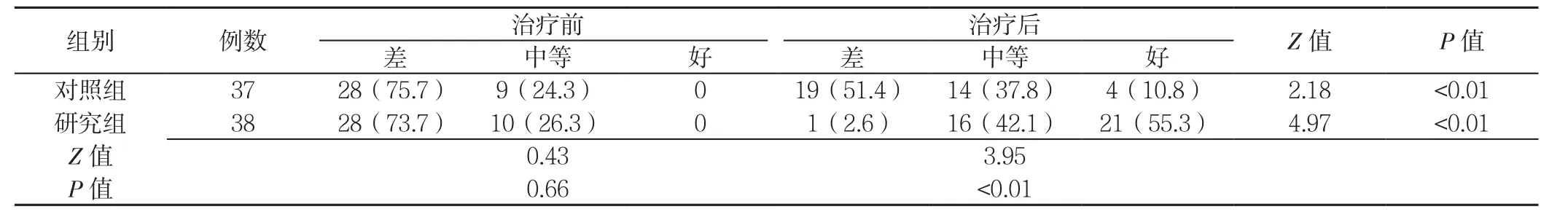
表3 两组治疗前后治疗依从性比较〔n(%)〕Table 3 Comparison of treatment compliance between the two groups before and after treatment
表4 两组治疗前后SS各维度得分及其总分比较( ±s,分)Table 4 Comparison of the scores of SS and its three dimensions of the two groups before and after treatment

表4 两组治疗前后SS各维度得分及其总分比较( ±s,分)Table 4 Comparison of the scores of SS and its three dimensions of the two groups before and after treatment
注:SS=病耻感自我评估量表
能力维度得分治疗前 治疗后 t配对值 P值 治疗前 治疗后 t配对值 P值对照组 37 20.0±1.7 20.0±1.9 0.00 1.00 12.6±1.1 12.7±1.2 0.27 0.79研究组 38 20.2±1.7 16.2±1.7 9.12 <0.01 13.0±1.0 11.0±1.0 8.49 <0.01 t值 0.60 8.92 1.43 6.93 P值 0.55 <0.01 0.16 <0.01组别 例数 社交维度得分组别 治疗维度得分SS总分治疗前 治疗后 t配对值 P值 治疗前 治疗后 t配对值 P值对照组 15.7±1.6 15.2±1.3 1.36 1.18 48.3±2.4 47.9±2.9 0.53 0.60研究组 15.3±1.2 12.3±1.2 9.57 <0.01 48.5±2.5 39.5±2.5 20.03 <0.01 t值 1.10 9.99 0.40 13.41 P值 0.28 <0.01 0.69 <0.01
研究组治疗效果优于对照组,差异有统计学意义(P<0.05,见表6)。
表5 两组治疗前后HAMD-24得分比较( ±s,分)Table 5 Comparison of the scores of HRSD-24 between the two groups before and after treatment

表5 两组治疗前后HAMD-24得分比较( ±s,分)Table 5 Comparison of the scores of HRSD-24 between the two groups before and after treatment
组别 例数 治疗前 治疗后 t配对值 P值对照组 37 27.4±5.2 11.2±2.7 17.48 <0.01研究组 38 27.8±5.0 9.6±3.7 20.46 <0.01 t值 0.42 2.12 P值 0.68 <0.05

表6 两组治疗效果比较〔n(%)〕Table 6 Comparison of therapeutic effects between the two groups
3 讨论
自控力不足或缺乏意志力常被认为是MDD的病因,患者因此产生病耻感,因患MDD而感到羞愧和尴尬[18-20]。治疗依从性差和病耻感直接影响患者的治疗效果,甚至引发诸如挫败感、无用感等负性情绪体验和掩饰、回避等不当应对行为,加重抑郁症状[21-23]。PBAT从患者对疾病症状的主、客观性和可控性两个维度上与患者共同分析,从思维、情绪和行为3个方面客观分析疾病、增加对疾病的了解、降低病耻感,从而增加患者治疗依从性,促进患者对MDD的理解与接纳,从而达到让患者尽早回归社会、全面康复的目的。
本研究结果显示,两组性别、年龄无差异;两组治疗前MMAS-8得分,治疗依从性,社交、能力、治疗维度得分及SS总分,HAMD-24得分无差异;表明两组患者同质性好,具有可比性。研究组治疗后MMAS-8得分高于对照组,对照组治疗前后MMAS-8得分无差异,研究组治疗后MMAS-8得分高于治疗前;研究组治疗后治疗依从性优于对照组,对照组、研究组治疗后治疗依从性均优于本组治疗前;研究组治疗后社交、能力、治疗维度得分及SS总分低于对照组,对照组治疗前社交、能力、治疗维度得分及SS总分与治疗后无差异,研究组治疗后社交、能力、治疗维度得分及SS总分低于治疗前;提示PBAT治疗可有效提高MDD患者治疗依从性并降低其病耻感。究其原因,可能与施行PBAT过程中患者对疾病的认知、态度、接受度及应对策略等发生了变化有关[24],也有可能与治疗过程中患者被理解、接纳以及形成的良好的治疗联盟有关[25]。
本研究结果显示,研究组治疗后HAMD-24得分低于对照组,对照组、研究组治疗后HMAD-24得分均低于本组治疗前;研究组治疗效果优于对照组;提示PBAT治疗MDD的效果较常规心理健康教育显著。病耻感和治疗依从性与MDD治疗结局密切相关,聚焦病耻感和治疗依从性的认知、行为等心理治疗可有效改善患者的抑郁症状[26-29]。PBAT的治疗技术聚焦于症状的逻辑分析和行为训练,其核心机制为通过消除病耻感,增加治疗依从性,进而促进抑郁症状的改善,本研究结果进一步验证了病耻感、治疗依从性可影响MDD的治疗结局。
PBAT为本课题组的研究成果,尚存在很多不足,如对于其他精神疾病的适用性和考察指标等仍需进行大量的临床随机对照试验研究,并结合更多的生理、心理甚至影像学的指标来验证其效果,进而不断拓展其临床应用范围。
综上所述,PBAT可有效增加MDD患者的治疗依从性,降低其病耻感,改善抑郁症状,提升治疗效果。这既为MDD的治疗提供了新的方法与切入点,也为从病耻感、治疗依从性的角度探讨社会因素在维持甚至加剧抑郁症状方面的作用及机制提出了研究方向。
志谢:感谢董华蓓对英文摘要的指导。
作者贡献:童萍进行文章的构思与设计、数据整理,撰写论文,进行论文、英文的修订,负责文章的质量控制及审校,对文章整体负责、监督管理;童萍、石元洪进行研究的实施与可行性分析、结果的分析与解释;卜平、董丽平、杨扬、孙亭、高霞进行数据收集;童萍、卜平进行统计学处理。
本文无利益冲突。

