艾司西酞普兰联合奥氮平治疗抑郁症的效果及安全性的Meta分析
葛祥丽,李慧敬,崔明湖,东莹莹
(滨州医学院临床医学院,滨州医学院附属医院,山东 滨州256600*通信作者:崔明湖,E-mail:mhcui@sohu.com)
抑郁症是一类患病率高、复发率高、致残率高的疾病,目前已成为世界第四大疾病[1]。抗抑郁药物治疗是抑郁症的首选治疗方式,目前临床上一线抗抑郁药的作用机制主要通过阻断5-HT和/或NE的重吸收或激活其受体而发挥抗抑郁作用[2]。刘强等[3-4]研究提示:艾司西酞普兰作为新型抗抑郁药其抗抑郁效果及可接受度较为肯定。抑郁症患者往往合并焦虑、睡眠问题且药物治疗起效较慢,对于严重抑郁障碍患者,需2~4周药物治疗方可起效[5]。研究显示,奥氮平可通过作用于大脑中的多巴胺,从而改善抑郁情绪及睡眠[6]。对于难治性抑郁,治疗策略指出可以合并第二代抗精神病药物作为增效剂,目前对于非难治性抑郁症患者联合应用SSRIs类抗抑郁药及抗精神病药物的安全性及有效性尚未达成共识,目前已有较多关于艾司西酞普兰联合奥氮平治疗抑郁症的临床试验发表,但这些研究的样本量较小、研究结果尚无统一结论,且未见关于艾司西酞普兰联合奥氮平治疗抑郁症的系统评价或Meta分析,所以本研究将二者联合运用的疗效及安全性做Meta分析,以期为临床治疗提供参考。
1 资料与方法
1.1 文献纳入与排除标准
纳入标准:①研究类型为随机对照试验(RCT),对研究对象年龄、是否采用盲法不设限;②研究对象为符合诊断标准的抑郁症患者,诊断标准包括《国际疾病分类(第10版)》(International Classification of Diseases,tenth edition,ICD-10)、《中国精神障碍分类与诊断标准(第3版)》(Chinese Classification and Diagnostic Criteria of Mental Disease,third edition,CCMD-3)、《精神障碍诊断与统计手册(第4版)》(Diagnostic and Statistical Manual of Mental Disorders,fourth edition,DSM-IV)、《精神障碍诊断与统计手册(第4版)》修订版(Diagnostic and Statistical Manual of Mental Disorders,fourth edition,revision,DSM-IV-R);③两组患者分别接受艾司西酞普兰联合奥氮平治疗和单用艾司西酞普兰治疗,研究期间不联用其他药物;④治疗时间为1~3个月。排除标准:①研究对象为难治性抑郁症患者、双相情感障碍抑郁发作者、共病其他精神疾病或继发于其他躯体或中枢神经系统疾病的抑郁症患者、围产期及哺乳期抑郁症患者;②动物试验;③数据错误或无法提取有效数据进行分析的文献。
1.2 文献检索
计算机检索中国知网、万方、维普、超星读秀、中国生物医学文献数据库(CBM)、PubMed、Web Of Science、Cochrane Library数据库,检索年限为建库至2019年4月,中文检索主题词或关键词:艾司西酞普兰、奥氮平、抑郁症或抑郁障碍,英文检索词:Escitalopram、olanzapine、depression、depressive disorder,未手工检索灰色文献及追踪查阅相关文献的参考文献。
1.3 文献筛选及数据提取
由两名研究者独立进行文献筛选、提取资料并交叉核对,如遇分歧则进行讨论解决。资料提取内容包括第一作者和文章发表年份、试验组及对照组病例数、研究对象的年龄、病程、干预措施、结局指标及治疗总疗程。
本研究疗效评判指标为终点总有效率、痊愈率、显效率,判断依据为HAMD评分及减分率,减分率=(治疗前评分-治疗后评分)/治疗前评分×100%,临床症状消失或HAMD评分减分率≥75%为治愈,减分率<25%为无效。总有效率=(总人数-无效人数)/总人数×100%,痊愈率=治愈人数/总人数×100%,药物安全性的结局指标为不良反应发生率和时点副反应量表(Treatment Emergent Symptom Scale,TESS)评分。
1.4 纳入文献的质量评价
由两名研究者根据Cochrane手册5.3推荐的RCT偏倚风险评价工具独立评价纳入研究的偏倚风险,并交叉核对结果,如遇到分歧可通过讨论解决。评价内容包括随机序列的产生、分配隐藏情况、是否采用盲法、结果数据的完整性、结果的选择性报告研究及其他偏倚来源。
1.5 统计方法
采用Revman 5.3进行Meta分析,计量资料采用标准化均数差(SMD)为效应分析统计量,计数资料的效应分析统计量为风险比(RR),各效应量均提供95%的置信区间。采用χ2检验分析研究异质性并用I2评价异质性大小。当检验结果P≥0.1、I2≤50%时,采用固定效应模型;当异质性较大(P<0.1,I2>50%)时,则分析产生异质性的原因,决定是否采用随机效应模型进行分析,进一步采用漏斗图评价是否存在发表偏倚。
2 结 果
2.1 文献检索结果
检索出中英文文献419篇,严格按照纳入及排除标准、阅读全文进行筛选后,最终纳入文献16篇[7-22]。文献筛选流程见图1。
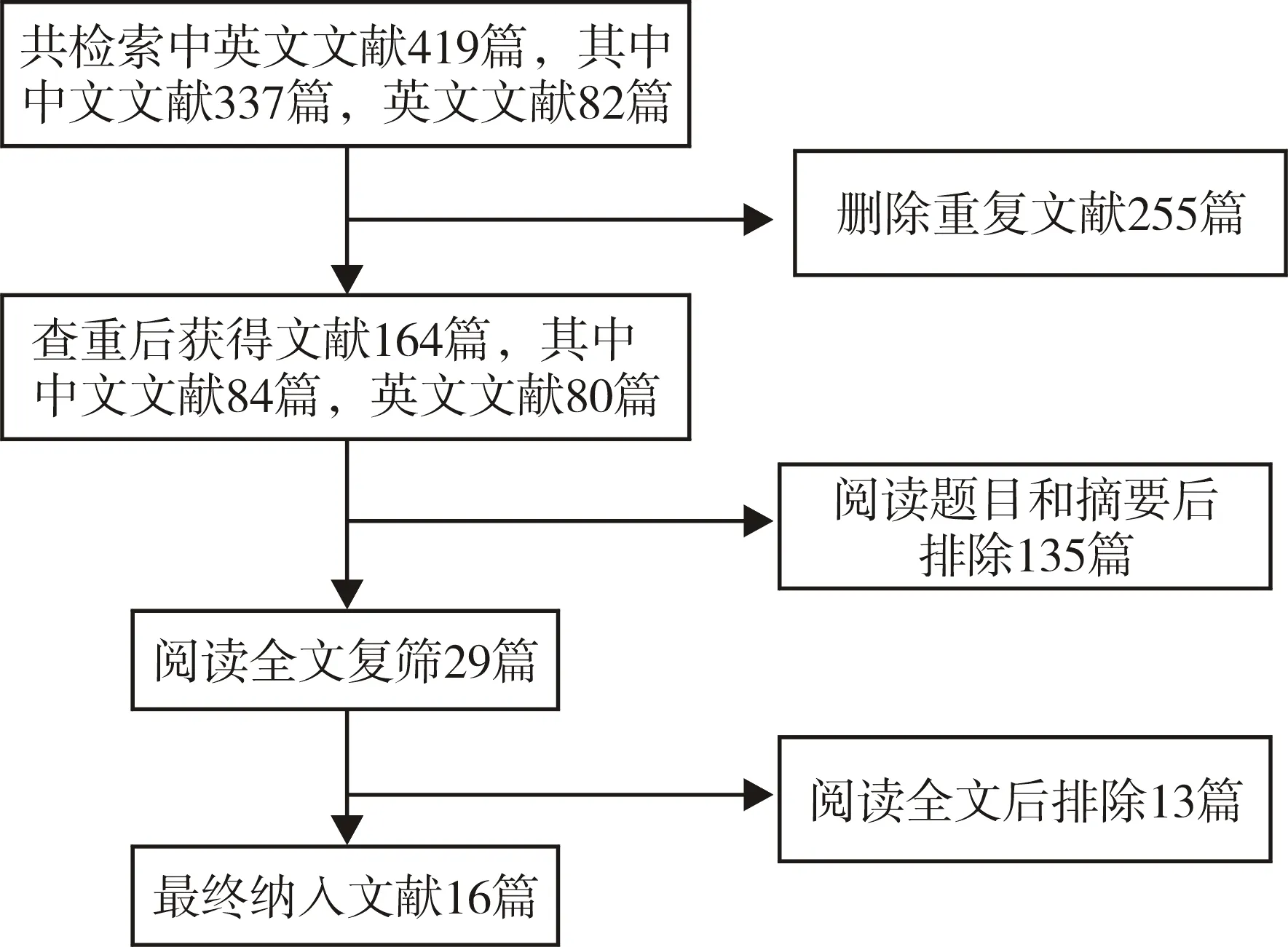
图1 文献筛选流程图
2.2 纳入文献的基本情况
纳入的16项研究共包括1 300例研究对象,其中试验组649人,对照组651人。纳入文献基本情况见表1。
2.3 文献的质量评价
16篇研究中仅1篇[15]未提及随机;3篇文献[14,21-22]描述了具体随机方法,其中2项[21-22]研究运用随机数字表法,1项[14]研究运用住院号随机;所有文献均未交代分配隐藏情况、是否采用盲法以及是否存在其他来源偏移,文章质量偏低。见表2。
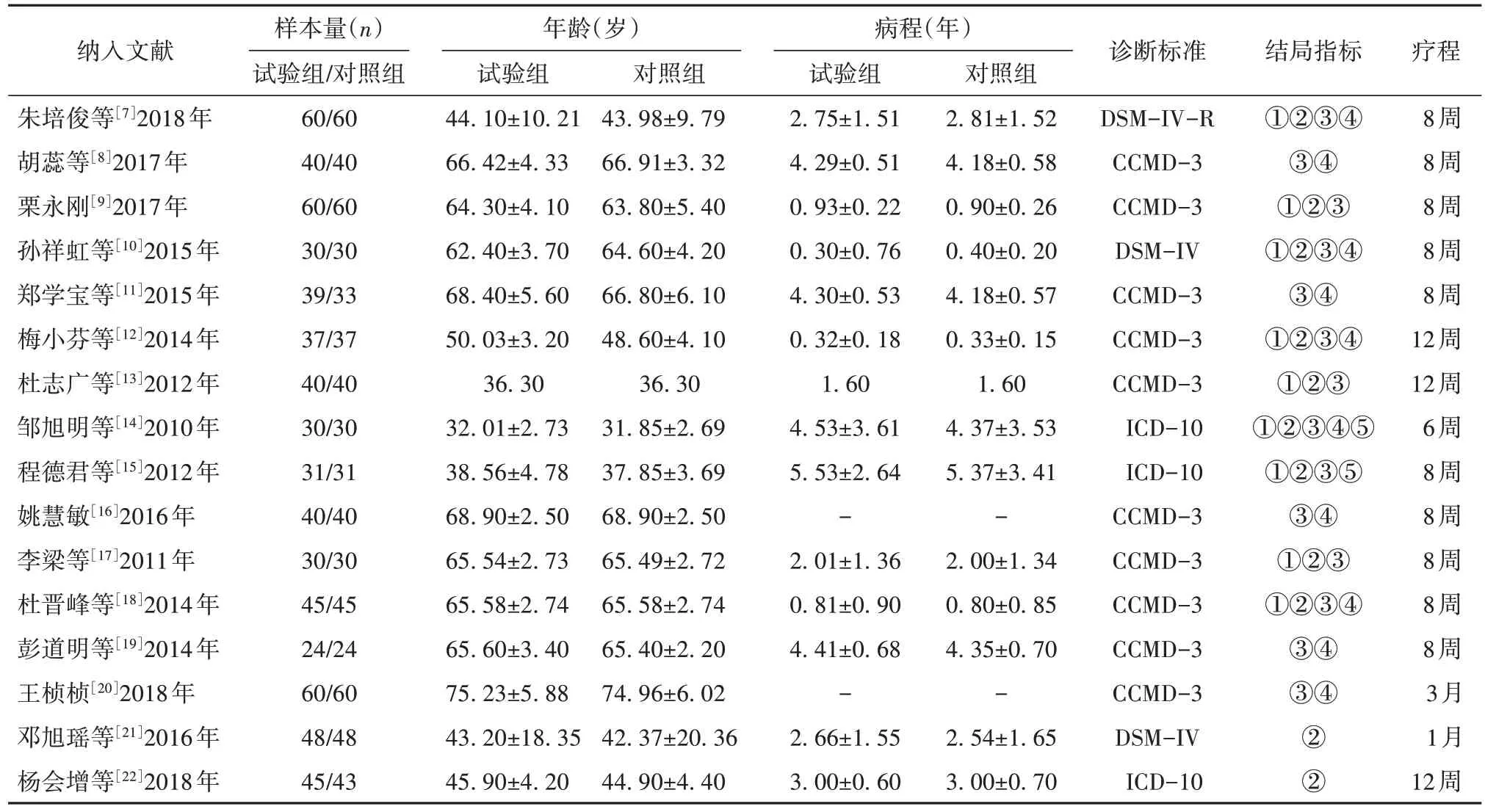
表1 纳入文献的基本情况
2.4 Meta分析结果
2.4.1 终点总有效率
共9篇[7,9-10,12-15,17-18]文献报道了终点总有效率的相关结果。随机效应模型Meta分析结果显示,艾司西酞普兰联合奥氮平组与单用艾司西酞普兰组终点总有效率差异有统计学意义(RR=1.16,95%CI:1.05~1.28,P=0.004),见图2。治疗结束后(6周~12周),联用组总有效率优于单用组。对患者年龄进行亚组分析:年龄>60岁(P=0.29,I2=21%)、年龄<60岁(P=0.99,I2=0%)的患者组终点有效率均无统计学异质性,均采用固定效应模型进行分析。Meta分析结果显示:在年龄>60岁的患者中,联用组与单用组的终点有效率差异有统计学意义(RR=1.15,95%CI:1.04~1.27,P=0.005),在年龄<60岁的患者中,联用组与单用组的终点有效率差异无统计学意义(RR=1.04,95%CI:0.95~1.12,P=0.40)。
2.4.2 终点痊愈率
共11篇[7,9-10,12-15,17-18,21-22]文献报道了终点痊愈率的相关结果。固定效应模型Meta分析结果显示,艾司西酞普兰联合奥氮平组与单用艾司西酞普兰组终点痊愈率的差异有统计学意义(RR=1.91,95%CI:1.58~2.31,P<0.01)。见图3。治疗结束后(1月~3月),联用组痊愈率优于单用艾司西酞普兰治疗组。
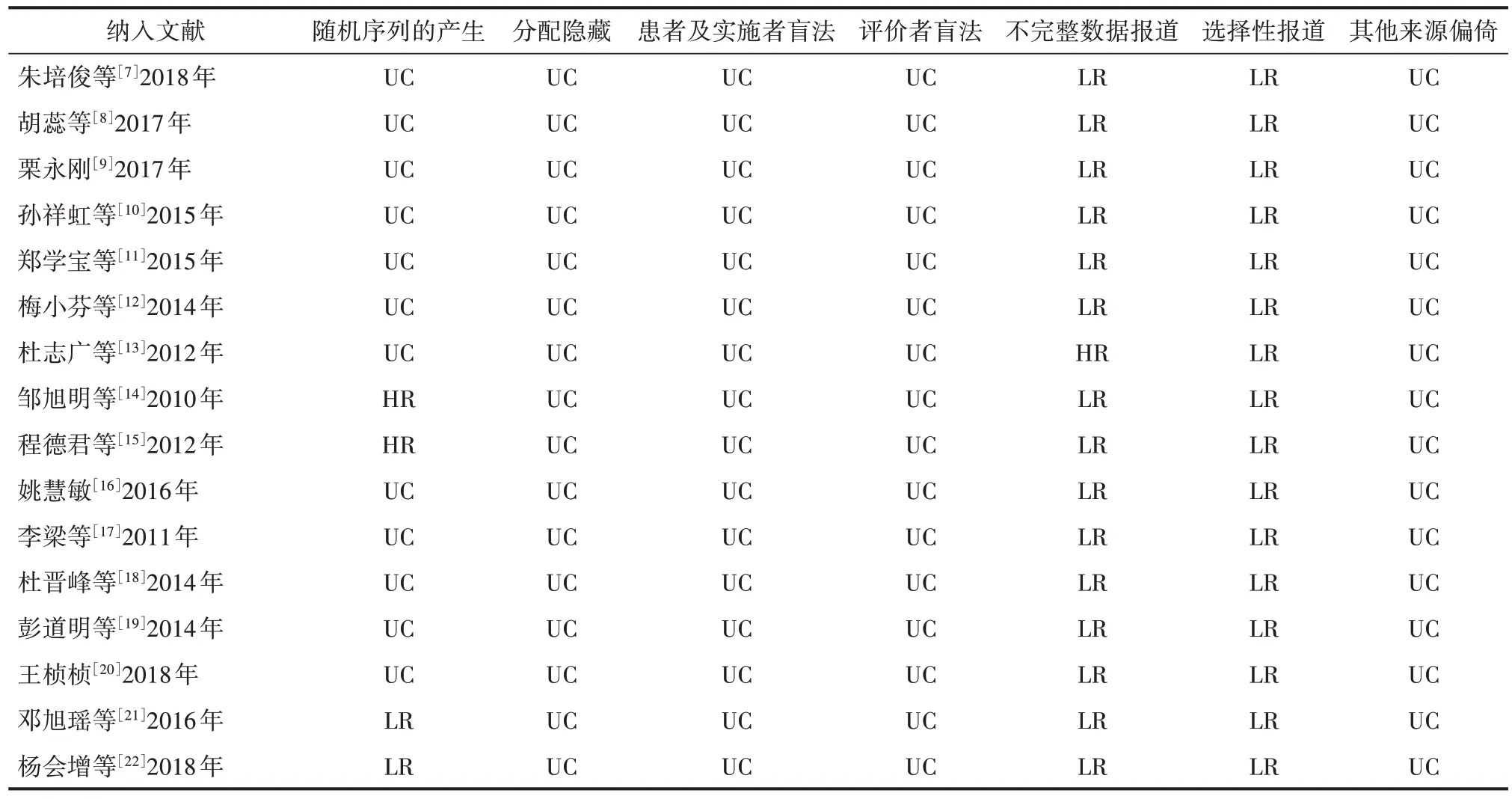
表2 文献质量评价
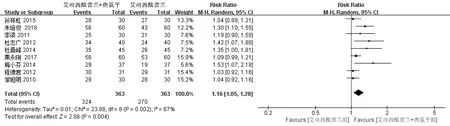
图2 联用组与单用艾司西酞普兰组终点总有效率的Meta分析

图3 联用组与单用艾司西酞普兰组终点痊愈率的Meta分析
2.4.3 HAMD评分
共有14篇[7-20]文献可提取不同时点的HAMD评分,其中7篇研究[9-11,14-16,19]可提取1周后HAMD评分,随机效应模型Meta分析结果显示,治疗1周后两组HAMD评分比较差异无统计学意义(SMD=-0.51,95%CI:-1.17~0.15,P=0.13)。8篇研究[11-13,15-19]可提取治疗4周后HAMD评分,随机效应模型Meta分析结果显示,治疗4周后两组HAMD评分差异有统计学意义(SMD=-0.95,95%CI:-1.28~-0.62,P<0.01)。12篇研究[7-13,15-19]可提取治疗8周后HAMD评分,随机效应模型Meta分析结果显示,治疗8周后两组HAMD评分差异有统计学意义(SMD=-1.53,95%CI:-1.84~-1.22,P<0.01)。见图4、图5、图6。

图4 两组治疗1周后HAMD评分比较的森林图
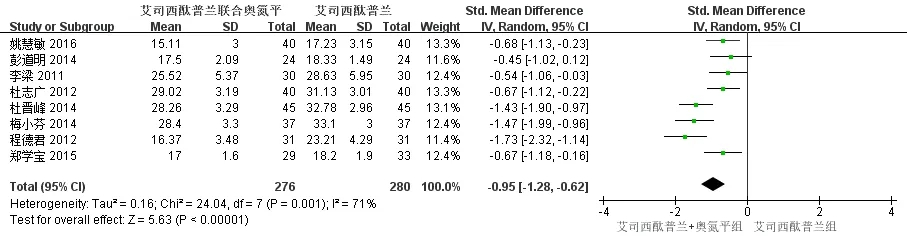
图5 两组治疗4周后HAMD评分比较的森林图

图6 两组治疗8周后HAMD评分比较的森林图
2.4.4 不良反应发生情况
对纳入文献中不良反应情况进行提取,将11种常见的不良反应进行比较分析。结果显示艾司西酞普兰联合奥氮平治疗组体质量增加及嗜睡的发生率较单用艾司西酞普兰组高,差异有统计学意义[体质量增加(RR=6.21,95%CI:3.37~11.45,P<0.01),嗜睡(RR=4.26,95%CI:2.17~8.36,P<0.01)]。其余9种不良反应发生率差异无统计学意义。见表3。
2.4.5 不同时点两组TESS评分比较
有3项研究[7,14-15]可提取治疗1周、2周及终点(6周或8周)的TESS评分。异质性检验结果显示,各研究间异质性较小,采用固定效应模型分析。治疗1周(SMD=-0.04,95%CI:-0.29~0.21,P>0.05)、治疗2周(SMD=-0.02,95%CI:-0.27~0.23,P>0.05)、治疗6周或8周(SMD=0.07,95%CI:-0.19~0.32,P>0.05),两组TESS评分差异均无统计学意义。见图7。
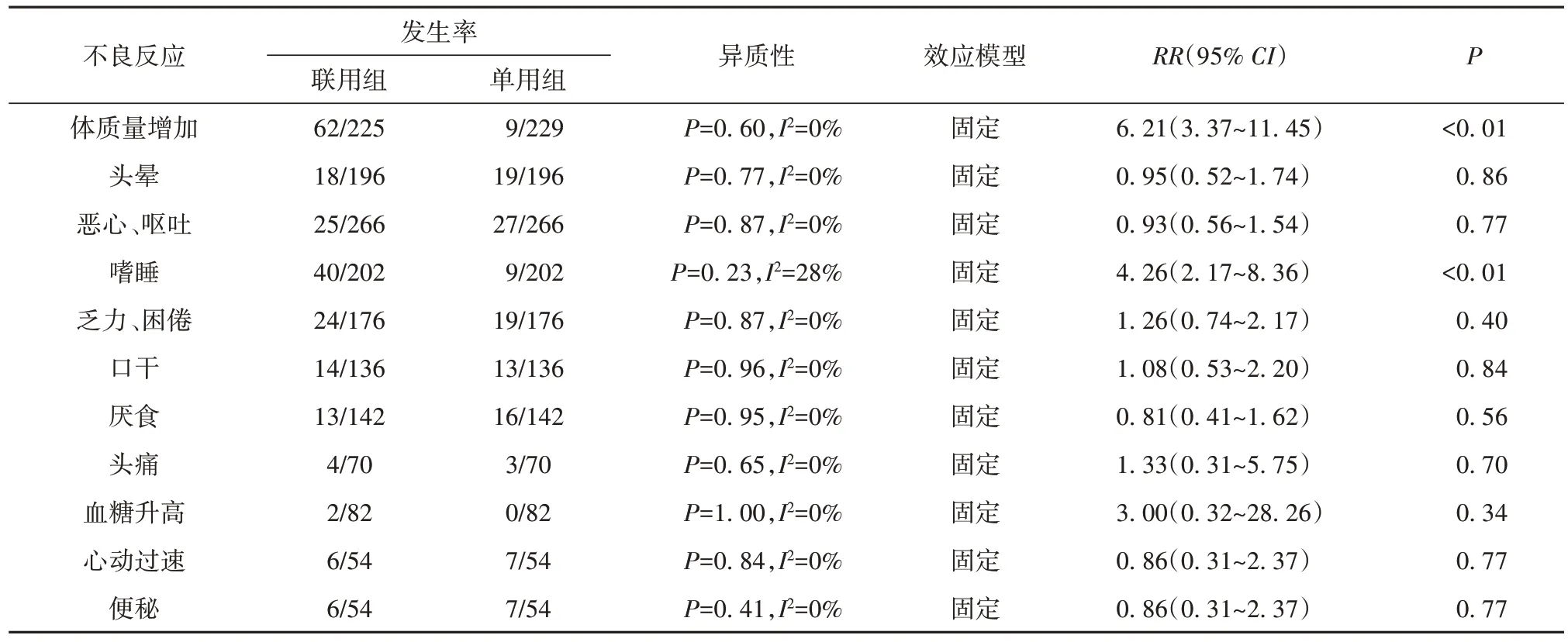
表3 艾司西酞普兰联合奥氮平组与单用组不良反应比较的Meta分析结果
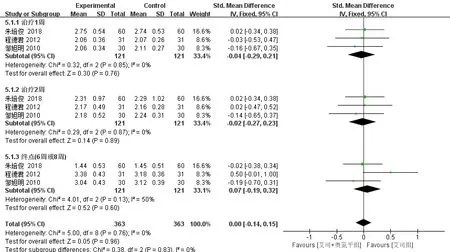
图7 两组不同时点TESS评分比较的森林图
2.5 发表偏椅
两组终点痊愈率及HAMD评分比较的漏斗图基本对称,提示以上两个指标存在发表偏倚的可能性较小。见图8、图9。
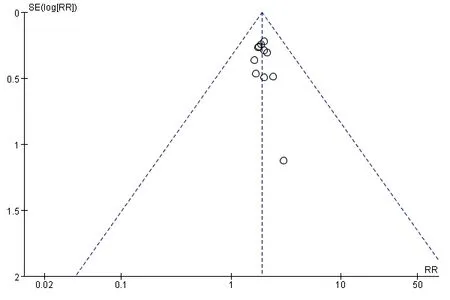
图8 两组终点痊愈率比较漏斗图

图9 两组治疗8周后HAMD评分比较漏斗图
3 讨 论
抑郁症是最常见的精神障碍之一,多数病例具有反复发作的倾向。抑郁症患者的自杀率为10%~15%,首次发作后5年内自杀率最高[5]。抗抑郁药物治疗是抑郁症的首选治疗方式,但单一用药临床效果欠佳。Trivedi等[23]对2 876例患者给予西酞普兰治疗,仅有28%的被试症状缓解,47%的被试治疗有效,对西酞普兰治疗无效的患者,换药治疗后的缓解率也不容乐观。Rush等[24]研究结果表明,在应用某种SSRIs类药物抗抑郁治疗无效的患者中,仅有约25%的患者可以通过调整抗抑郁药的种类来达到临床痊愈。85%的抑郁症患者有失眠症状,奥氮平虽不能改善慢波睡眠,但可以改善睡眠的连续性,缓解抑郁症的失眠症状[25-26]。奥氮平可作用于中脑边缘多巴胺通路,影响D1及D4受体的活动,可引起前额皮质和多巴胺/去甲肾上腺素释放,并且阻断5-HT2A/C受体[27]。以上均提示奥氮平治疗抑郁症可能有效。
本研究对16篇艾司西酞普兰联合奥氮平治疗抑郁症的随机对照研究进行Meta分析,结果显示联用组终点有效率、痊愈率和HAMD评分均优于单用组,考虑可能与两种药物的作用机制有关。纳入终点有效率相关结果的9篇研究显示,联用组与单用组终点有效率差异有统计学意义,以年龄进行亚组分析结果显示,在年龄>60岁的患者中,联用组与单用组的终点有效率差异有统计学意义,但在年龄<60岁的患者中,两组终点有效率差异无统计学意义,分析可能与年龄<60岁亚组研究设计欠严谨以及研究对象纳入过少有关。
不良反应方面,艾司西酞普兰联合奥氮平较单用艾司西酞普兰可能更易出现体质量增加和嗜睡的不良反应,其原因考虑如下:①目前认为抗精神病药物引起体质量增加的病理机制主要是5-HT2C拮抗、组胺H1拮抗有关,尚无证据表明是抗精神病药直接影响代谢功能所致,体质量增加与摄食增多有关,部分患者可能与能量消耗减少有关[28];②有研究指出嗜睡可能与多巴胺阻断α1、H1、γ-氨基丁酸及D2受体,发挥镇静作用有关[12],抑郁症患者合并失眠、焦虑非常普遍,发挥镇静作用在一定程度上有利于改善失眠及焦虑症状[29-30];③分析纳入文献特征,除邹旭明、梅小芬两项研究外,其余研究对象的年龄均>60岁,老年人的实际睡眠时间减少、睡眠效益降低、夜间觉醒次数、日间打盹次数和节律破碎指数增加[31],不排除由于纳入人群的年龄偏高,其睡眠节律的改变及活动量减少,增大了两组不良反应的差异。
由于检索到的英文文献不符合文献纳入标准,所以本Meta分析仅纳入了中文文献,且纳入的中文文献对于随机对照及盲法多缺乏详细描述,可能在一定程度上导致本研究纳入文献质量偏低,影响评价结果的可靠性,所以未来需进行更多高质量的随机对照研究来进一步验证上述结论。

