不同麻醉方式对糖尿病患者行腹腔镜胆囊切除术治疗术中血糖的影响研究
李捷萌 蔡洪 谢惠娟
[摘要] 目的 观察糖尿病行腹腔镜胆囊切除术患者采用不同麻醉方式对患者术中血糖指标的影响。方法 抽取60例于2018年1月—2019年1月期间该院收治且行腹腔镜胆囊切除术治疗的糖尿病患者病例资料,分组方法为随机数字表法,每组例数30例,对照组实施全身麻醉,观察组行全身麻醉复合硬膜外阻滞麻醉,监测两组患者术中不同时段血糖指标变化情况,随访患者术后并发症发生率。结果 不同麻醉方式下,两组患者术中血糖指标也有所不同,观察组患者T1、T2、T3、T4时段血糖指标均低于对照组(P<0.05),术后苏醒时间比较观察组短于对照组,差异有统计学意义(P<0.05);观察组与对照组患者术后并发症率分别为6.67%、10.00%,差异无统计学意义(P>0.05)。结论 糖尿病患者实施腹腔镜胆囊切除术中选择全身麻醉复合硬膜外阻滞麻醉,有利于维持患者术中血糖指标稳定,安全性高,可予以推广。
[关键词] 全身麻醉;硬膜外阻滞麻醉;糖尿病;腹腔镜胆囊切除术;血糖;并发症
[中图分类号] R614 [文献标识码] A [文章编号] 1672-4062(2019)12(b)-0029-02
作为临床常见的腹部手术,腹腔镜胆囊切除术对机体应激反应具有提升作用,会在一定程度上增加糖尿病患者胰岛素抵抗,患者表现为血糖升高、机体代谢异常,术后容易出现切口感染、愈合不良等并发症。在麻醉方式选择上临床多以全身麻醉为主,以避免人工气腹对患者呼吸功能的影响[1],然而该麻醉方式普遍存在交感神经-肾上腺髓质反应的缺陷,针对这一现象,该研究采取全身麻醉复合硬膜外阻滞麻醉方式,以抑制手术刺激产生的应激反应。为比较两种麻醉方式对患者术中血糖指标的影响,试验对象选择该院2018年1月—2019年1月接受腹腔鏡胆囊切除术治疗的糖尿病患者共计60例,现报道如下。
1 资料与方法
1.1 一般资料
病例选择自来该院接受腹腔镜胆囊切除术的糖尿病患者60例,分组方法为随机数字表法,每组30例。观察组:男女比例为17∶13,年龄最小为36岁,最大为74岁,平均年龄为(62.51±3.63)岁,病程为5个月~8年,平均病程为(5.32±0.42)年;对照组:男女比例为16∶14,年龄最小为37岁,最大为76岁,平均年龄为(62.37±3.56)岁,病程为6个月~8年,平均病程为(5.37±0.36)年。纳入标准:①患者经过相关检查已经确诊为糖尿病,与WHO糖尿病临床诊断标准描述符合[2];②可以收集到患者完整的检查和病史资料,患者知情同意,医学伦理会批准、认可;③所有患者均行腹腔镜胆囊切除术治疗。排除标准:①重症心血管疾病者;②重症肝、肾等器官功能或者器质性疾病障碍者;③患者合并精神疾病或无法正常沟通、交流者;④合并多系统并发症或合并严重感染患者;⑤存在手术禁忌证或对麻醉药物过敏患者。统计学分析两组患者年龄、病程等基线资料差异无统计学意义(P>0.05),可进行对比。
1.2 方法
对照组:先行气管插管,距离手术30 min给予0.05 mg/kg咪达唑仑(国药准字H20113433)以及0.3 mg东莨菪碱(国药准字H10880042)肌内注射,麻醉前给予乳酸钠林格液(国药准字H20057408)快速输注,以5~7 mL/kg为宜,维持剂量为10 mL/(kg·h)。麻醉诱导药物:咪达唑仑0.05 mg/kg、芬太尼(国药准字H20123422)3 μg/kg、丙泊酚(国药准字H20030113)2 mg/kg、顺阿曲库铵(国药准字H20060868)0.4 mg/kg。所有患者均采用呼吸机,维持患者通气频率10~15次/min,潮气量以6~10 mL/kg为宜。结合患者PET(CO2)指标调整通气量。麻醉维持阶段给予异氟烷(国药准字H19990157)持续吸入,维持呼气末异氟烷为1.2~1.5 MAC,瑞芬太尼(国药准字H20030198)5~20 μg/(kg·h)持续泵注,与此同时追加剂量为0.1 mg/kg顺阿曲库铵维持麻醉。观察组:硬膜外穿刺置管后实施全身麻醉,麻醉试验选择 2%利多卡因(3 mL),全麻诱导插管及呼吸控制同对照组。维持麻醉阶段给予5~8 mL 0.5%罗哌卡因(国药准字H20052666)硬膜外间断给药,给予异氟烷持续吸入,控制呼气末异氟烷浓度为1个MAC,期间按照5~20 μg/(kg·h)速率保持瑞芬太尼持续泵注,并间断性给予0.1 mg/kg顺阿曲库铵追加麻醉。
1.3 观察指标
对患者术中不同时段[麻醉诱导前(T0)、切开气腹时(T1)、术后30 min(T2)、手术结束(T3)、拔管后15 min(T4)]血糖指标予以监测,并记录患者苏醒时间以及术后并发症发生情况。
1.4 统计方法
所有数据均采用SPSS 22.0统计学软件进行处理,计量资料、计数资料表示方法分别为(x±s)、[n(%)],检验方式前者采用独立样本t,后者则用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术中不同时段血糖指标及苏醒时间比较
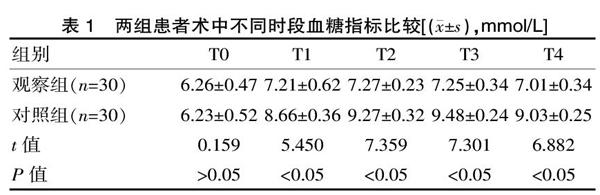
患者不同时段血糖指标见表1,统计学分析显示观察组患者T1~T4时段血糖水平均低于对照组,差异有统计学意义(P<0.05);术后苏醒时间观察组(10.24±0.35)min,对照组(15.63±0.64)min,差异有统计学意义(P<0.05)。
表1 两组患者术中不同时段血糖指标比较[(x±s),mmol/L]
2.2 兩组患者术后并发症率比较
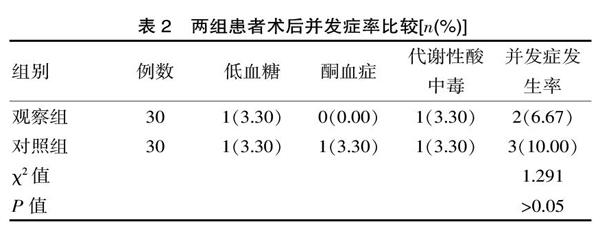
两组患者术后均有并发症病例(6.67% vs 10.00%),差异无统计学意义(P>0.05),见表2。
表2 两组患者术后并发症率比较[n(%)]
3 讨论
针对合并糖尿病行腹腔镜胆囊切除术患者在麻醉方式选择方面,应倾向于对患者代谢紊乱影响最小的方式,合并糖尿病患者手术风险相对较大,一旦术中出现血糖水平升高将会导致血浆高渗、水电解质失衡[3],增加患者心律失常发生风险,因此术中血糖水平稳定对于手术的顺利进行有着重要的意义。人工气腹建立是腹腔镜胆囊切除术的关键步骤,术中CO2气腹不可避免会影响到患者的机体应激水平,胰高血糖素分泌量会有所增加,此时患者对胰岛素药物敏感度会下降,患者机体血糖浓度呈现升高趋势[4]。传统临床行腹腔镜胆囊切除术多选择气管插管全身麻醉,确保患者呼吸道通畅,保障供氧,其能够预防高碳酸血症的发生。然而单纯全麻会加重内分泌代谢紊乱,血糖、血压指标也会随之发生波动变化。而全麻复合硬膜外阻滞麻醉,则能够有效抑制交感肾上腺髓质冲动,降低手术刺激产生的机体应激反应,弥补了单纯全麻的不足,整个手术期间避开了CO2气腹的影响,患者术中呼吸通畅,血糖指标稳定,能够确保手术的成功进行[5]。该次研究结果显示,观察组患者术中不同时段血糖指标均低于对照组,且血糖相对稳定,与对照组差异有统计学意义(P<0.05);在术后并发症方面,与对照组差异无统计学意义(P>0.05),说明全麻复合硬膜外阻滞麻醉不会增加术后并发症率,仅存在轻微不适,经过临床处理便可缓解。建议糖尿病手术患者在选择麻醉方式时可结合病情,选择对患者血糖影响最小的麻醉方式,降低手术应激,减轻糖代谢紊乱。
综上所述,全麻复合硬膜外阻滞麻醉应用于糖尿病行腹腔镜胆囊切除术患者,安全性高,血糖指标较为稳定,能够降低手术应激,值得借鉴。
[参考文献]
[1] 王国旗. 右旋美托咪定麻醉对糖尿病患者腹腔镜胆囊切除术中应激性血糖升高的影响研究[J]. 实用糖尿病杂志, 2017, 16(6):45-46.
[2] 包少丽. 右旋美托咪定麻醉对糖尿病患者腹腔镜胆囊切除术中应激性血糖升高的影响[J].中国医药指南,2016, 14(12):144.
[3] 腾香芹,茆庆洪,付群,等.地佐辛对2型糖尿病腹腔镜胆囊切除术患者血浆胰岛素和血糖的影响[J].广东医学, 2015, 36(21):3284-3286.
[4] 李法印,李翔,张先龙,等.右旋美托咪定麻醉对糖尿病患者腹腔镜胆囊切除术中血糖水平的影响[J].山东医药, 2015, 53(27):56-57.
[5] 林静. 地佐辛对2型糖尿病腹腔镜胆囊切除术患者血浆胰岛素和血糖的影响[J].糖尿病新世界,2018,21(23):87-88.
(收稿日期:2019-09-13)

