喉罩通气下不同剂量羟考酮诱导对腹腔镜胆囊切除术的影响
高玉峰,赵晓红,汤新
(1.大连大学附属中山医院,辽宁 大连 116001;2.复旦大学附属浦东医院,上海 201399)
尽管腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)手术具有创伤小、恢复快等特点,但术中气腹和牵拉胆囊等内脏刺激很强,容易导致循环波动及身体应激。有文献报道,LC术后约≥50%患者出现中、重度疼痛[1],持续时间3~5h,以后疼痛减轻[2]。如重视不够会影响患者术后恢复质量甚至会导致病理性疼痛。但是携带镇痛泵又会增加阿片类药物使用,从而延缓胃肠功能不利于快速康复。盐酸羟考酮是μ和κ受体联合激动剂,对内脏痛效果明显,具有起效迅速(2~3min)、作用时间久(4~6h)且呼吸抑制轻的特点[3]。以往对羟考酮在LC手术中的研究多是在常规全身麻醉的基础上于手术前或手术结束前给药进行镇痛,而对麻醉诱导中使用研究较少。本文探讨在该类手术中用适宜剂量的羟考酮做麻醉诱导并兼顾术后镇痛的安全性与有效性,为临床用药提供参考。
1 资料与方法
1.1 一般资料
选取2017年1月—2017年6月大连大学附属中山医院择期行全身麻醉LC手术患者,年龄25~65岁,体重指数(BMI)20~25kg/m2,美国麻醉医师协会ASA分级I或Ⅱ级。排除合并心脑肾等重大脏器疾病,有麻醉性镇痛药物成瘾或吸毒史,有喉罩使用禁忌证,出现喉罩置入困难或喉罩通气障碍者。最终符合纳入标准80例,采用随机数字表法,根据不同剂量羟考酮,0.10/0.15 和 0.25 mg/kg,分别为 O1、O2和 O3组以及对照组(C组),每组20例。本研究通过本院伦理委员会批准,家属签署知情同意书。
1.2 麻醉方法
术前开放外周静脉,无术前用药,入室后接多功能麻醉监测仪深圳迈瑞生物医疗电子股份有限公司(MINRAY BENEVIEW T8)监测心电图(ECG)、血压(BP)、血氧饱和度(SpO2)、呼气末二氧化碳(PETCO2)和脑电双频指数(BIS),麻醉诱导前静脉注射戊乙奎醚0.5mg、地塞米松5mg,醋酸钠林格氏液在手术前30min内以10ml/(kg·h)的速度输入,完成后开始麻醉。麻醉诱导:O1组、O2组和O3组分别静脉注射羟考酮(英国 Hamol Limited 公司,批号:BN901,10mg/1ml)0.10、0.15和0.25mg/kg,依托咪酯(江苏恩华药业股份有限公司,批号:20170123)0.3mg/kg和罗库溴铵(浙江仙琚制药股份有限公司,批号:150903)0.6mg/kg,C组将羟考酮换成舒芬太尼0.25μg/kg,其余相同。注药开始后5min置入福尼亚3号双管充气喉罩行机械通气,吸入空氧混合气体(空氧比1∶1),潮气量7ml/kg,呼吸频率12~16次/min,维持PETCO235 ~ 45mmHg(1 mmHg=0.133kPa)。麻醉维持:4 组均持续泵注丙泊酚50~150μg/(kg·min)+瑞芬太尼0.1~0.3μg/(kg·min)维持麻醉,调控泵注速度维持BIS值40~60,术中按需追加罗库溴铵10mg维持肌肉松弛。手术结束时各组均静脉注射阿扎司琼10mg,并于缝腹膜时停用丙泊酚,缝皮结束时停用瑞芬太尼,静脉给予阿托品1mg和新斯的明2mg拮抗残余肌松。手术结束后待患者自主呼吸恢复,清醒后拔出喉罩(拔出指征:呼唤睁眼,吞咽反射恢复,呼吸频率 >12 次 /min,潮气量 > 5ml/kg,自主呼吸 5min后SpO2>95%,抬头>3s),送麻醉恢复室观察。为尽量降低干扰因素,本实验采用相同的麻醉方案,不同剂量的羟考酮诱导,手术均由同一组外科医生完成,喉罩置入由同一位高年资主治医师一次性完成。药物剂量参照患者标准体重。
1.3 观察指标
记录患者一般资料、手术时间、苏醒时间(停药到睁眼的时间)、拔喉罩时间(停药到拔出喉罩的时间)以及术中丙泊酚和瑞芬太尼用量;记录患者入室(清醒静卧 10 min)(T0)、置入喉罩前(T1)、置入喉罩后1 min(T2)、气腹时(T3)、切胆时(T4)心率和平均血压(MBP)以及气腹和切胆时高血压(血压升高超过基础血压20%)的发生情况;评估并记录4组患者拔管后 5 min(T5)以及拔管后 1(T6)、4(T7)、8(T8)及12 h (T9)的疼痛视觉模拟量表VAS评分 (0分,无痛;10分,难以忍受的剧痛)。VAS评分>4分时给予曲马多静脉注射镇痛,观察4组患者术后曲马多追加情况以及围术期高血压、恶心呕吐、头晕、嗜睡及呛咳等不良反应的发生情况。
1.4 统计学方法
数据分析采用SPSS 17.0统计软件,计量资料以均数±标准差(±s)表示,比较用方差分析或重复测量设计的方差分析;计数资料以率(%)表示,比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 4组患者一般资料和术中各指标比较
4组一般资料和手术时间、苏醒时间、拔管时间、丙泊酚及瑞芬太尼用量比较,差异无统计学意义(P>0.05)。见表 1。
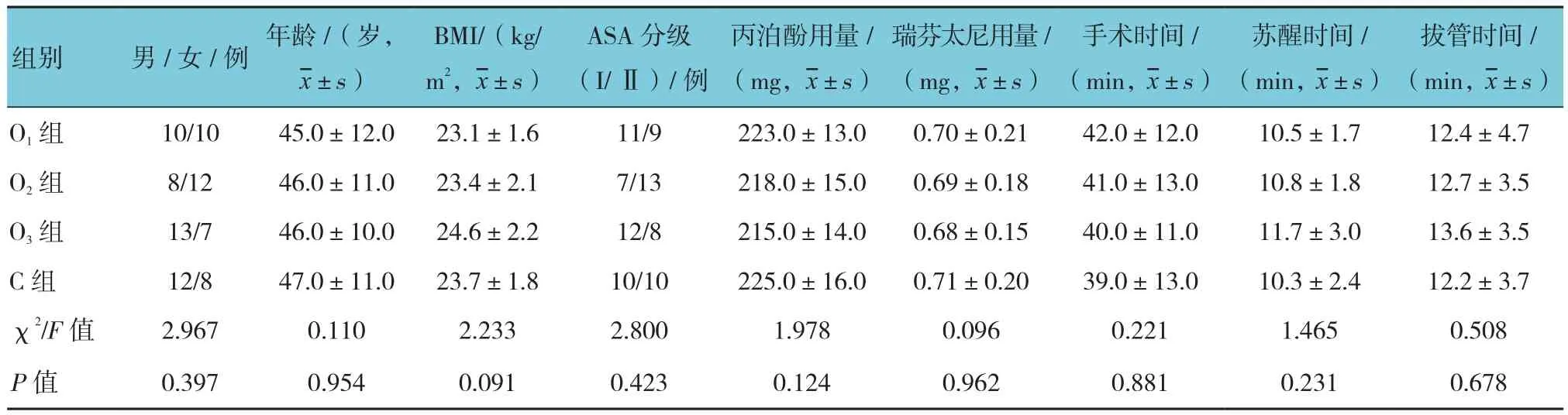
表1 4组患者一般资料及术中情况各指标的比较 (n =20)
2.2 4组患者血流动力学指标比较
4组 患 者 T0、T1、T2、T3、T4时 MBP 和 HR 比较,采用重复测量设计的方差分析,结果:①不同时间点的MBP比较,差异有统计学意义(F=61.286,P=0.000);②4组间的MBP比较,差异有统计学意义(F=13.193,P=0.000),O2组、O3组与 C 组 MBP波动较小,相对效果较好;③4组MBP变化趋势比较,差异有统计学意义(F=10.134,P=0.000)。HR结果:①不同时间点的HR比较,差异有统计学意义(F=5.584,P=0.000);②4组间的HR比较,差异有统计学意义(F=2.062,P=0.112)。③4组HR变化趋势比较,差异无统计学意义(F=1.221,P=0.267)。见表2和图1。
2.3 4组术后VAS评分比较
4组术后 5 min、1、4、8和 12 h的 VAS评分比较,采用重复测量设计的方差分析,结果:①不同时间点的VAS评分比较,差异有统计学意义(F=56.810,P=0.000);②4组间的VAS评分比较,差异有统计学 意 义(F=1763.289,P=0.000),O2组、O3组 较 C组VAS评分低,相对镇痛效果较好;③4组VAS评分变化趋势比较,差异有统计学意义(F=139.497,P=0.000)。见表 3 和图 2。
2.4 4组患者术中及术后不良反应发生率比较
4组患者呛咳、术中高血压及曲马的使用等不良反应发生率比较,差异有统计学意义(P<0.05);而恶心、呕吐、头晕及嗜睡等不良反应发生率比较,差异无统计学意义(P>0.05)。与 C 组比较,O1、O2、O3组诱导期呛咳反应减少,术后曲马多使用减少,相对C组效果较好。O2、O3组术中高血压发生减少,O3组曲马多使用减少,O3组相对O1、O2组效果较好。见表4。
表2 4组患者术中各时间点MBP和HR比较 (n =20,±s)

表2 4组患者术中各时间点MBP和HR比较 (n =20,±s)
注:1)与 T0比较,P<0.05;2)与 C 组比较,P<0.05;3)与 O1组比较,P<0.05
组别 T0 T1 T2 T3 T4 MBP/mmHg O1组 96.3±9.1 87.3±7.51) 101.3±9.5b 110.7±7.21) 95.3±7.6 O2组 96.7±6.2 84.9±8.71) 86.8±6.51)3) 94.7±8.42)3) 93.7±12.9 O3组 97.7±8.9 82.1±7.51) 84.5±8.31)3) 96.0±10.22)3) 93.8±4.5 C 组 96.2±7.7 83.1±7.51) 85.4±8.61) 109.8±7.21) 95.6±10.8 HR/次/min O1组 72.2±14.1 62.9±11.31) 65.1±10.2 67.0±9.7 64.4±12.1 O2组 70.3±13.5 61.3±12.31) 63.4±9.9 64.3±8.8 62.3±11.6 O3组 70.7±9.0 62.2±9.51) 63.7±7.71) 62.6±10.91) 61.7±11.31)C 组 73.5±11.1 63.6±12.51) 65.5±11.61) 68.5±8.5 65.6±14.8
表3 4组患者术后各时间点VAS评分比较 (n =20,±s)
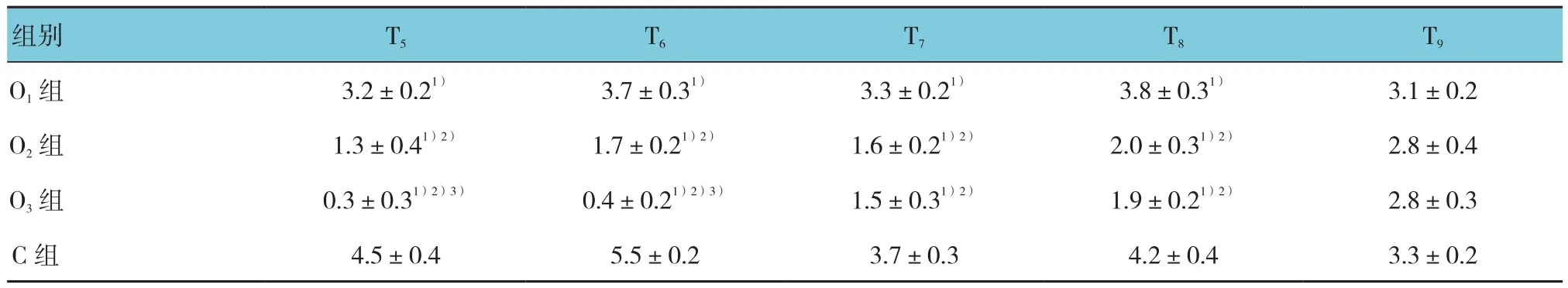
表3 4组患者术后各时间点VAS评分比较 (n =20,±s)
注:1)与 C 组比较,P<0.05;2)与 O1组比较,P<0.05;3)与 O2组比较,P<0.05
组别 T5 T6 T7 T8 T9 O1 组 3.2±0.21) 3.7±0.31) 3.3±0.21) 3.8±0.31) 3.1±0.2 O2组 1.3±0.41)2) 1.7±0.21)2) 1.6±0.21)2) 2.0±0.31)2) 2.8±0.4 O3组 0.3±0.31)2)3) 0.4±0.21)2)3) 1.5±0.31)2) 1.9±0.21)2) 2.8±0.3 C 组 4.5±0.4 5.5±0.2 3.7±0.3 4.2±0.4 3.3±0.2
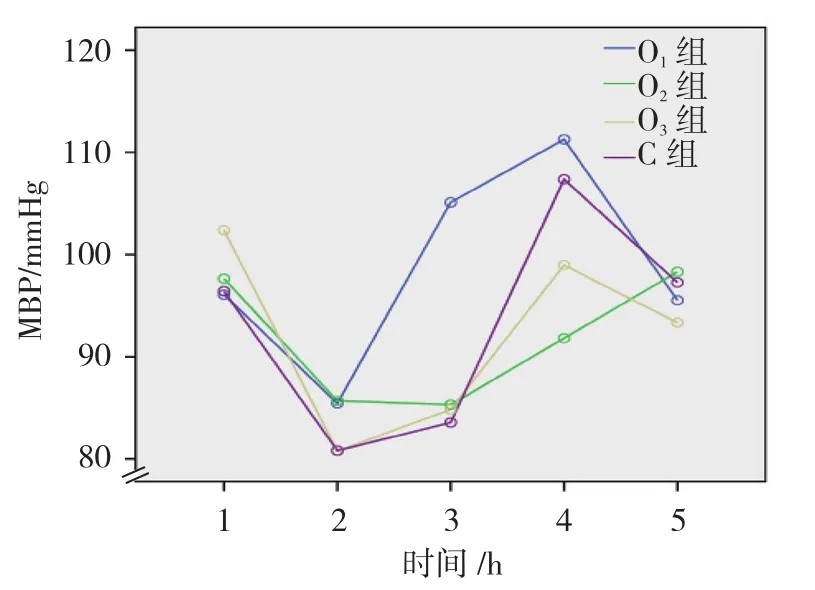
图1 4组平均血压不同时间点变化趋势
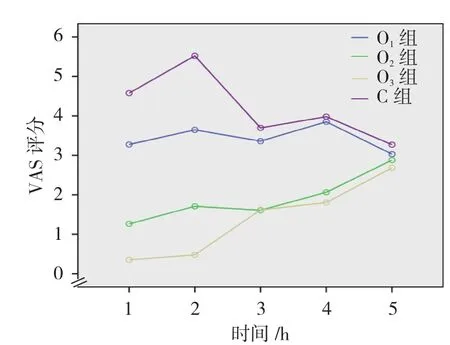
图2 4组VAS评分变化趋势

表4 4组患者术中及术后不良反应发生率比较 [n =20,例(%)]
3 讨论
喉罩通气因为其简单、可靠、快捷、实用,在外科手术中广泛应用,在腹腔镜胆囊切除术中也备受青睐[4]。由于喉罩置入不需要喉镜,从而降低对麻醉诱导深度的要求[5],因此也就给麻醉诱导药物提供广泛的选择。
羟考酮是一种强阿片类镇痛药,静脉给药后2、3 min起效,5 min可达峰值,现广泛用于临床镇痛,但是在麻醉诱导中使用较少[6-7]。有研究表明,羟考酮复合丙泊酚麻醉诱导的效果与芬太尼复合丙泊酚麻醉诱导效果相似,应用于气管插管全身麻醉诱导的推荐剂量为0.15 mg/kg[8]。本研究参照相关文献与预实验结果,设立3个剂量级别0.10、0.15和0.25 mg/kg,观察其在喉罩全身麻醉诱导中的安全性与可靠性以及抑制腹腔镜胆囊切除术中应激与缓解术后疼痛的适宜剂量[9]。
本研究结果表明,4组患者在麻醉诱导过程中均可维持循环稳定。但C组和O1组在手术二氧化碳气腹时血压升高,说明C组和O1组的麻醉诱导强度不够,镇痛作用不足,造成术中循环波动较大。这与王家镜等[8]研究结果不同,因为其观察的是抑制气管插管的应激反应,发现气管插管时血压、HR升高,而笔者观察的是抑制喉罩置入的应激反应,喉罩置入刺激较气管插管刺激要轻得多,所以在研究中,C组、O1组在喉罩置入过程中并未发现有波动,可是在二氧化碳气腹时,由于镇痛作用不足,造成循环波动。O2、O3组在喉罩置入与手术过程中循环波动均不明显,说明这两个剂量很好地抑制喉罩置入应激与手术应激,但在术后镇痛方面,O2组与O3组比较仍有较多需求。本研究结果表明,O1、O2、O3组术后VAS评分低于C组,O2、O3组术后VAS评分低于O1组且有效作用时间长于O1组,这是因为舒芬太尼作用时间较短,在手术结束时基本消失,虽然追加镇痛药物但效果仍不够理想,可能与疼痛过敏、中枢敏化有关;而羟考酮是μ受体κ受体联合激动剂,对内脏痛较单纯μ受体激动药镇痛效果更确切,同时因为作用时间约4~6 h,所以效果较好,在药物的量效关系影响下,0.10 mg/kg羟考酮由于剂量较小,所以有效作用时间比O2、O3组短。另外,笔者观察到的羟考酮的镇痛时间长于药理时间,这可能是因为采取超前给药,产生预防性镇痛作用,从而避免疼痛过敏与中枢敏化。
本研究结果表明,使用羟考酮诱导麻醉可减少诱导期呛咳反应,与黄美华[10]、丁锦屏[11]等的研究结果相同。O2组患者术后恶心呕吐、头晕、嗜睡不良反应的发生率与其他3组比较无差异,苏醒时间也未见延长。与胡建[12]和吴周全等[13]的研究结果不同,这是因为其研究设计使用羟考酮术前给药,复合诱导药舒芬太尼以及咪达唑仑的作用,所以会出现嗜睡,苏醒延迟,而本实验设计中预防性地使用地塞米松与阿扎司琼防治恶心呕吐,所以并未发现不同。
综上所述,0.25 mg/kg羟考酮可安全有效地应用于喉罩腹腔镜胆囊切除手术的全身麻醉诱导,既有利于术中血流动力学稳定和术后镇痛,又不影响术后苏醒。

