复方葛根芩连汤治疗脾虚肝郁、痰瘀内阻型糖尿病合并非酒精性脂肪肝临床观察
邹 慧,刘怀珍,胡晓妍,陈 倩,廖为保
(1.安徽中医药大学研究生院,安徽 合肥 230012;2.安徽中医药大学第一附属医院干部内分泌科,安徽 合肥 230031)
糖尿病是一种以胰岛素分泌缺陷和胰岛素抵抗(insulin resistance,IR)双重病理机制为特点的,以糖、脂肪和蛋白代谢障碍为表现的具有遗传倾向的内分泌代谢病。非酒精性脂肪肝(non-alcoholic fatty liver disease,NAFLD)是一种与饮酒无关的、由多种病因导致的肝细胞内脂质蓄积过多的临床病理综合征,其本身即可导致IR,加重2型糖尿病(type 2 diabetes mellitus,T2DM)的IR状态。T2DM患者有着比正常人更高的NAFLD患病率[1]。二者共同的发病基础是IR。T2DM患者合并NAFLD易导致患者肝功能损害甚至肝纤维化、肝功能衰竭。长期以来,人们对此类患者关注更多的是研究降糖和控制糖尿病并发症,而忽略影响脂代谢紊乱、脂肪肝发生等指标的全面调整,如何防治NAFLD成为目前糖尿病科研工作中至关重要的环节。本研究是在前期研究的基础上观察复方葛根芩连汤治疗T2DM合并NAFLD的临床疗效,探讨其作用机制,为临床应用提供理论依据。
1 临床资料
1.1 诊断标准
1.1.1 西医诊断标准 参照1999年WHO提出的T2DM诊断标准[2]和2010年中华医学会肝脏病分会制定的《非酒精性脂肪性肝病诊疗指南》[3]中NAFLD肝脏B型超声分级标准,确诊为T2DM合并NAFLD。
1.1.2 中医诊断标准 采用《中药新药临床研究指导原则》的辨证分型标准[4],属脾虚肝郁、痰瘀内阻者。主症:神疲乏力,脘腹满闷不舒,胁肋胀痛,身紧肢沉,口干口渴不欲饮;次症:纳呆懒言,心烦不寐,头晕目眩,胸闷气短,肢体疼痛;舌脉:舌暗,体胖嫩且边有齿痕,花剥苔或白腻苔,脉细涩或弦滑细。具备主症2项、次症1项者可诊断,参照舌脉可确诊。
1.2 纳入标准 ①符合上述诊断标准;②2~4周内采血2次。2次血糖或血脂结果分析均显示有同一项指标明显异常,且经B型超声诊断为脂肪肝;③配合治疗,并坚持3个月的疗程,准时完成主要观察指标。
1.3 排除标准 ①不符合病例纳入标准者;②有导致脂肪肝的特定疾病(如药物性肝炎、自身免疫性肝病)者;③近1个月内发生急性代谢紊乱(糖尿病酮症)及严重感染者;④妊娠或哺乳期妇女者;⑤有严重原发性疾病、精神病患者;⑥过敏体质者。
1.4 一般资料 病例来源于安徽中医药大学第一附属医院干部内分泌科2017年2月至2018年1月门诊及住院患者,共60例。按随机数字表法分为对照组和治疗组,每组30例。对照组男16例,女14例;年龄 34~68岁,平均年龄(51.00±8.63)岁;病程0.6~21.6年,平均病程(11.10±4.78)年。治疗组男15例,女15例;年龄38~70岁,平均年龄(54.00±6.95)岁;病程1~26.2年,平均病程(13.60±5.11)年。两组患者性别、年龄、病程比较,差异均无统计学意义(性别:χ2=0.067,P=0.796;年龄:t=-1.483,P=0.143;病程:t=-1.958,P=0.055),具有可比性。
2 方法
2.1 治疗方法 基础治疗:严格饮食控制(低盐低脂糖尿病饮食,忌油炸食品,多食蔬菜及高纤维食品,戒烟酒等)、适当运动、控制体质量;根据患者病情及依从性,给予口服降糖药或胰岛素治疗,对高血压病患者要合理控制血压。对照组:在基础治疗方案之上,加用非诺贝特(上海爱的发制药有限公司,国药准字H19990303),每次0.25 g,每日1次。治疗组:在基础治疗方案基础上,加用复方葛根芩连汤(生白术20 g,太子参、葛根各15 g,陈皮、红花各12 g,半夏、黄连、竹茹、黄芩、地龙各9 g)颗粒剂,约200 mL开水冲服,每日1剂,早晚2次内服。两组患者治疗3个月为1个疗程。
2.2 观察指标
2.2.1 实验室指标 FPG、糖基化血红蛋白A1c(glycosylated hemoglobin A1c,HbA1c)、空腹胰岛素(fasting insulin,FINS)、稳态模型胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR)、总胆固醇(total cholesterol,TC),三酰甘油(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)均由安徽中医药大学第一附属医院生化室测定。HOMA-IR计算:HOMA-IR=FPG×FINS/22.5。
2.2.2 肝脏彩色B型超声分级 采用2010年中华医学会肝脏病分会制定的《非酒精性脂肪性肝病诊疗指南》[3]中NAFLD肝脏B型超声分级标准。①轻度:光点细密,近场回声增强,远场回声轻度衰减,血管结构清晰;②中度:光点细密,近场回声增强,远场回声衰减明显,血管结构不清晰;③重度:光点细密,近场回声显著增强,远场回声显著衰减,血管结构不能辨认。
2.2.3 中医证候评分 按照《中药新药临床研究指导原则》[4]对脾虚肝郁、痰瘀内阻证的症状进行分级。主症:神疲乏力,脘腹满闷不舒,胁肋胀痛,身紧肢沉,口干口渴不欲饮;次症:纳呆懒言,心烦不寐,头晕目眩,胸闷气短,肢体疼痛;舌象、脉象:舌暗,体胖嫩且边有齿痕,花剥苔或白腻苔,脉细涩或弦滑细。主要症状:无、轻、中、重分别计0、2、4、6分;次要症状:无、轻、中、重分别计0、1、2、3分;舌脉:无异常者计为0分,异常者计为1分。

表1 T2DM合并NAFLD患者临床常见症状分级标准
2.3 T2DM合并NAFLD疗效判定标准 参照《中药新药临床研究指导原则》[4]及《非酒精性脂肪性肝病诊疗指南》[3]分为显效、有效和无效。显效:FPG低至正常范围,或较治疗前降低40%以上;HbA1c低至正常范围,或与治疗前相比降低30%以上;临床症状(神疲乏力,脘腹满闷不舒,胁肋胀痛,身紧肢沉,口干口渴不欲饮,纳呆懒言,心烦不寐,头晕目眩,胸闷气短,肢体疼痛)完全消失,血脂明显降低(TC降低率≥20%,或TG降低率≥40%,或HDL-C增加值≥0.26 mmol/L)及肝脏B型超声正常(光点细密,近场回声增强,远场回声正常,血管结构清晰)。有效:FPG较治疗前降低20%以上,但未达显效标准,HbA1c较治疗前降低10%以上,但未达显效标准;临床症状明显缓解,血脂降低(TC降低率≥10%,且<20%,或TG降低率≥20%,且<40%,或HDL-C增加值≥0.104 mmol/L,且<0.26 mmol/L及肝脏B型超声(近场、远场回声,血管结构)较治疗前稍有改善。无效:FPG无降低,或未达到有效标准;HbA1c无降低,或未达到有效标准;临床症状无明显缓解,血脂(TC、TG、HDL-C)无明显变化,肝脏B型超声检查结果无改善。

3 结果
3.1 两组治疗前后中医证候评分比较 治疗前两组患者中医证候评分比较,差异无统计学意义(P>0.05);治疗后两组患者中医证候评分均低于治疗前(P<0.05),治疗组中医证候评分降低值显著大于对照组(P<0.05)。见表2。

表2 两组治疗前后中医证候评分比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
3.2 两组临床疗效比较 两组患者临床疗效分布比较,差异有统计学意义(P<0.05),结合平均秩次可以认为治疗组疗效显著优于对照组。见表3。

表3 两组临床疗效比较
3.3 两组治疗前后FPG、2hPG、FINS、HOMA-IR水平比较 治疗前两组患者血清FPG、HbA1c、FINS、HOMA-IR水平比较,差异均无统计学意义(P>0.05);治疗后,两组患者血清FPG、HbA1c、FINS、HOMA-IR水平均低于治疗前(P<0.05),治疗组患者血清FPG、HbA1c、FINS、HOMA-IR降低值均显著大于对照组(P<0.05)。见表4。

表4 两组治疗前后FPG、2hPG、FINS、HOMA-IR水平比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
3.4 两组治疗前后TC、TG、LDL-C、HDL-C水平比较 治疗前两组患者血清TC、TG、LDL-C、HDL-C水平比较,差异均无统计学意义(P>0.05)。治疗后两组患者血清TC、TG、LDL-C水平均低于治疗前(P<0.05),HDL-C高于治疗前(P<0.05),治疗组血清TC降低值和HDL-C升高值均大于对照组(P<0.05)。见表5。
3.5 两组患者治疗前后肝脏B型超声分级比较 治疗组患者治疗后肝脏B型超声分级较治疗前明显好转(P<0.05),对照组患者肝脏B型超声分级较治疗前无明显好转(P>0.05)。见表6。
4 讨论
T2DM并发NAFLD重要的病理基础为脂质代谢紊乱。多数学者认同NAFLD发病机制的“二次打击学说”。第一次“打击”主要为IR引起的肝脏脂肪变性;第二次“打击”是在第一次“打击”的基础上引发的慢性氧化应激反应,进而造成肝细胞线粒体和肝细胞本身的持续损伤和炎症形成[5],IR贯穿于“二次打击”始终。目前尚无治疗该病的特效方法,而中医药在防治本病方面优势巨大。

表5 两组治疗前后TC、TG、LDL-C、HDL-C水平比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
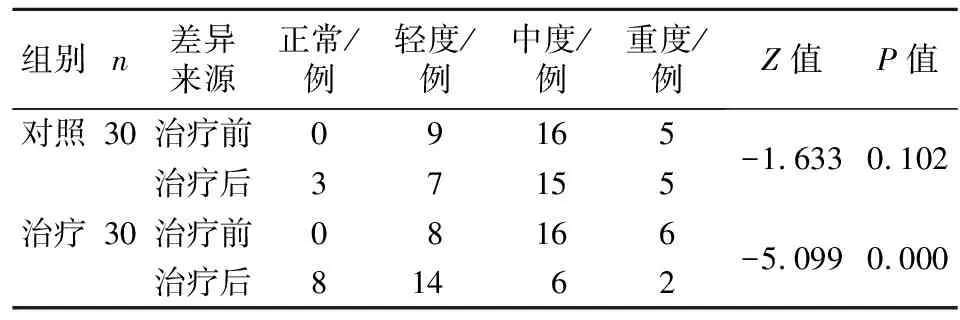
表6 两组治疗前后肝脏B型超声分级改善情况比较
NAFLD归属中医学“肝癖”范畴,糖尿病属“消渴”范畴。T2DM合并NAFLD主要病机为脾虚肝郁、痰瘀内阻,病位主要在肝脾,与肾脏关系密切,属本虚标实:本虚为脾气虚、脾阴虚、肝阴不足;标实为痰瘀互结。肝体阴用阳,肝阴不足,则肝不能主疏泄、畅气机,易致木不疏土,水谷精微不归正化,脂浊痰湿内生,日久化热,致痰瘀阻络。《血证论》曰:“木之性主于疏泄,食气入胃,全赖于肝木之气以疏泄之,而水谷乃化。”或郁久化火伤阴,或脾气虚、脾阴虚,则脾不能主运化、升清,日久痰湿内生,土壅木郁,肝气不疏,气血运行不畅,气滞血瘀,终致痰、湿、热、瘀互结遂成本病。
复方葛根芩连汤是在张仲景葛根芩连汤基础上加减优化而成,治疗T2DM合并NAFLD临床疗效显著[6]。《伤寒论》曰:“太阳病,桂枝证,医反下之……葛根黄芩黄连汤主之。”原方主要用来治疗因伤寒表证未解,邪陷阳明,胃失通降脾不升清,水谷精微不归正化,导致湿热留滞小肠所致的下利。复方葛根芩连汤是在原方基础上加健脾行气、祛痰化瘀之品化裁而成,具有健脾疏肝、化痰祛瘀之功效。方中太子参性甘、味微苦平,归脾肺经,具有补气生津健脾之效,葛根益胃气养脾阴,共为君药;白术温健脾阳、燥湿逐水,半夏燥湿化痰,黄连燥湿泻火,三药合用,既杜生痰之源,又消已生之痰,共为臣药;佐以竹茹开胃土之郁、凉肺金,与半夏相伍,一凉一温,加强化痰和胃之功,黄芩、葛根既增强黄连清胃肠湿热之力,又制约黄连之燥性,红花、地龙活血化瘀、通行全身;陈皮为使,疏肝理气健脾、使全身气机条达。全方配伍严谨,标本同治、攻补兼施,攻而不峻、补而不滞。
现代药理研究表明,白术有清除自由基和抗氧化功能[7]。葛根多糖可降低血糖、TG、TC,升高FINS[7]。黄芩苷元、黄芩新素Ⅱ可降低血清中TG、游离脂肪酸,黄芩苷元和黄芩苷可降低肝组织中的TG和TC[7]。黄连素具有降糖,抑制胰岛素表达,增加胰岛素受体敏感性,活化胰岛素信号转导通路,改善IR及降低脂多糖的功能[7]。橙皮苷能改善肝细胞脂肪变性,明显降低血清中TG、TC ,升高HDL-C[7]。
本研究提示,两组患者中医证候评分、FPG、HbA1c、FINS、HOMA-IR、TG、TC、LDL-C及HDL-C均较治疗前明显改善(P<0.05);对照组B型超声分级较治疗前无显著改善(P>0.05),治疗组B型超声分级较治疗前明显改善(P<0.05);与对照组比较,治疗组对于中医证候评分、FPG、HbA1c、FINS、HOMA-IR、TC、HDL-C的改善程度更加明显(P<0.05),而TG、LDL-C的改善程度无明显差别(P>0.05)。复方葛根芩连汤能改善T2DM 合并NAFLD 患者的临床症状,降低血糖血脂,改善IR及肝脏B型超声分级。其对T2DM合并 NAFLD 的治疗机制可能与该方能降低血脂,减轻IR,增加氧化应激和肝毒性细胞因子的上调等有关。用药期间,患者无明显不良反应,依从性好。不足之处在于临床观察样本量较小,疗程较短,因此对该方干预T2DM 合并 NAFLD的临床确切机制有待于进一步深入探讨。

