广东省中老年女性骨质疏松症患者骨密度、中医证型及其影响因素调查分析
万雷 黄宏兴* 邓伟民 李颖 高大伟 陈平 吴峰 谭志宏 董海辉 李娟 黄佳纯
1. 广州中医药大学附属骨伤科医院,广东 广州 510240 2. 广州军区广州总医院,广东 广州 510010 3. 广东省中西医结合医院,广东 广州 528000 4. 中山市中医院,广东 中山 528400 5. 广东省中医院,广东 广州 510530 6. 佛山市中医院,广东 佛山 528000 7. 惠州市中医院,广东 惠州 516001 8. 台山市中医院,广东 台山 529200 9. 广州中医药大学,广东 广州510006
骨质疏松症的早期发现和预防对于降低骨折的发病率和死亡率以及经济成本是至关重要的[1],当发现骨质疏松症时即应采取相应的措施积极治疗,目前已有研究初步发现了骨质疏松的骨密度变化规律,但骨质疏松的影响因素较多,且尚无统一公认的中医证型,对于骨质疏松的治疗时间长短仍缺乏共识。本项研究主要是探讨广东省内绝经后骨质疏松症的骨密度变化规律和相关影响因素,以验证前人研究结果,并以中医证型为节点,探讨不同中医证型的治疗时间长短与治疗效果、活动度改善情况的相关性。现将结果报告如下:
1 资料与方法
1.1 资料来源
选取2013年至2017年广东省内各地(包括广州市、中山市、佛山市、惠州市、台山市等)医院1 453名骨质疏松症患者作为研究对象。纳入标准:髋部或腰椎骨密度T值小于-2.5的绝经后妇女,骨密度检查、中医证型、治疗情况等资料完整。排除标准:合并严重肝、肾疾病;合并甲状腺、甲状旁腺等内分泌系统疾病;合并糖尿病等代谢性疾病;长期应用雌激素或雄激素者;长期使用抗凝药物者,长期卧床者。
1.2 诊断标准
①骨质疏松症的诊断参照WHO骨质疏松症标准及中华医学会骨质疏松及骨矿盐疾病分会制定的《原发性骨质疏松症诊疗指南(2017年)》[2]。②骨密度用T-Score(T 值)表示,T值=(测定值-骨峰值)/正常成人骨密度标准差。③中医辩证参考《骨质疏松症中西医结合治疗》[3]、《肌肉、骨骼与骨质疏松专家共识》[4]、《原发性骨质疏松症辨证分型的聚类分析研究》[5],主要分为脾肾阳虚证、肝肾阴虚证和气滞血瘀证等证型,具体证型由两位高年资中级职称以上的专科医师共同完成。
1.3 骨密度检查
各医院采用的骨密度仪器不同,广州中医药大学附属骨伤科医院采用 Hologic QDR-apex 3. 1 型骨密度仪(变异系数CV值<1.0%)[6],广东省中医院采用Hologic Discovery双能X线骨密度仪(变异系数CV值<1.0%)[5],佛山市中医院采用法国MEDI LINK双能X线骨密度仪(变异系数CV值<1.0%)[7],广州军区广州总医院采用美国Lunar公司DPX-L型双能X射线骨密度仪(变异系数CV值<1.5%)[9], 中山市中医院采用GE Lunar Prodigy双能X线骨密度仪(变异系数CV值<4.0%)[9],广东省中西医结合医院采用以色列Myriad公司生产的Sun-light omnisense7 000 s骨密度仪(变异系数CV值<1.0%)[10]等。均对腰椎正位、髋部进行扫描,检查部位包括腰椎L1/L2-4、股骨颈、转子间区、转子区、ward’s 三角区,参数以骨矿面密度(g/cm2)表示。
1.4 调查内容
①调查研究对象的基本情况,包括年龄,绝经年龄,绝经年限,闭经情况,了解研究对象相关生活习惯,包括是否吸烟、是否每日酒精摄取量达3个单位或以上等。②进行体质量、身高测量,计算记录体质指数(BMI)值。③调查患者既往病史、服药史、家族史。④记录患者在所在医院做过的骨密度检查结果,包括髋部和腰椎骨密度。⑤评价治疗时间、治疗效果及活动度改善情况。
1.5 统计学分析

2 结果
2.1 一般情况
通过筛选,纳入统计分析的样本共373例,年龄介于48~95岁之间,平均年龄73.56±9.32岁,绝经年龄在44~58岁之间,平均绝经年龄50.72±2.61岁,绝经年限0~47年,平均22.84±9.81年,BMI指数介于16.61~31.11,平均21.78±2.613,髋部骨密度在-6.30到0.63之间,平均-2.88±1.06,腰椎骨密度在-6.30到0.00之间,平均-3.27±1.12。中医辨证分型:脾肾阳虚证130例,占34.85%,肝肾阴虚证161例,占43.16%,气滞血瘀证75例,占20.11%,其他证型7例,占1.88%。有既往骨折病史94例,占25.20%,父母曾发生髋部骨折42例,占11.26%。接受中医治疗的有10例,占2.68%,接受西医治疗的33例,占8.85%,接受中西医结合治疗的有330例,占88.47%。至接受问卷调查为止,治疗时间为一个月的有47例,占12.60%,三个月的有112例,占30.01%,半年的有125例,占33.51%,半年以上的有89例,占23.86%。接受钙剂治疗的有347例,占90.30%,接受维生素D3治疗的有238例,占63.81%,接受双磷酸盐治疗的有160例,占42.90%,接受降钙素治疗的有140例,占37.53%,接受中草药治疗的有196例,占52.55%,接受中成药治疗的有275例,占73.73%。
2.2 各研究因子与骨密度关系分析(见表1)
对各研究因子与髋部和腰椎骨密度进行多因素分析,结果显示:
(1)年龄在64岁以下患者髋部T值明显高于75岁以上患者(P<0.05),65~69年龄段的患者髋部T值明显高于80~84年龄段的患者;年龄在59岁以下患者腰椎T值明显高于75~84年龄段的患者(P<0.05)。(2)绝经年龄与髋部骨密度没有明显相关性(P>0.05),而绝经年龄在54岁以下的患者腰椎骨密度明显低于54岁以后绝经的患者(P<0.05)。绝经4~6年的患者髋部骨密度高于已绝经33~39年的患者,腰椎骨密度高于绝经25~27年的患者,差异有统计学意义(P<0.05)。绝经10~12年的患者髋部骨密度明显高于绝经22~24年和28~35年的患者(P<0.05)。(3)既往骨折对于髋部和腰椎的骨密度有着差异,既往发生过骨折的患者骨密度明显低于未发生过骨折的患者(P<0.05)。父母一方是否发生过髋部骨折对于髋部骨密度没有明显的影响,而父母一方发生过髋部骨折的患者腰椎骨密度明显低于未发生过的一方,差异具有统计学意义(P<0.05)。(4)脾肾阳虚证的患者髋部骨密度明显高于肝肾阴虚证(P<0.05),其他的相关性并不显著。(5)此次调查中BMI与骨密度差异无统计学意义(P>0.05)。
2.3 各因素相关性分析(见表2)
对影响因素进行相关性分析,结果显示:
(1)年龄与髋部、腰椎骨密度呈负相关,r=-0.30和r=-0.16,即年龄越大,骨密度越低。(2)绝经年限与髋部、腰椎骨密度呈负相关,r=-0.30和r=-0.12,即绝经年限越长,骨密度越低。(3)既往骨折史与髋部、腰椎骨密度呈负相关,r=-0.11和r=-0.19,即既往发生过骨折的患者骨密度较未发生过的低。(4)父母髋骨骨折与腰椎骨密度呈负相关,r=-0.20,即父母一方发生过髋骨骨折的患者其腰椎骨密度比未发生过的一方低。(5)BMI与年龄、绝经年限成负相关,r=-0.14和r=-0.22,而与绝经年龄成正相关,r=0.26,即年龄越大、绝经年限越长,BMI越低,而绝经越晚,BMI越高。(6)是否有既往骨折史与绝经年龄、BMI成正相关,r=0.16和r=0.26,即绝经越晚,发生骨折的几率可能越大,BMI越大,越容易发生骨折。(7)父母是否发生过髋部骨折与患者本身既往发生过骨折成正相关,r=0.58,即父母是否发生过髋部骨折会影响儿女骨折的发生。
2.4 各中医证型治疗时间与治疗效果、活动度改善情况分析
不同的治疗时间其治疗方案无明显差异(P>0.05),不同的中医证型其治疗方案差异性亦不明显(P>0.05),故可对各中医证型进行组间分析(表3,图1)。分析结果显示,治疗时间三个月以上的治疗效果优于治疗时间不超过三个月的(P<0.05),其中脾肾阳虚证、肝肾阴虚证的患者随着治疗时间的延长其治疗效果显著,治疗半年以上的治疗效果明显优于不超过半年的,结果具有统计学意义(P<0.05)。气滞血瘀型的患者接受治疗三个月以上的治疗效果明显优于不超过一个月的。
表1各研究因子与骨密度的多因素分析表
Table1Multivariate analysis of T-values of various research factors and bone mineral density
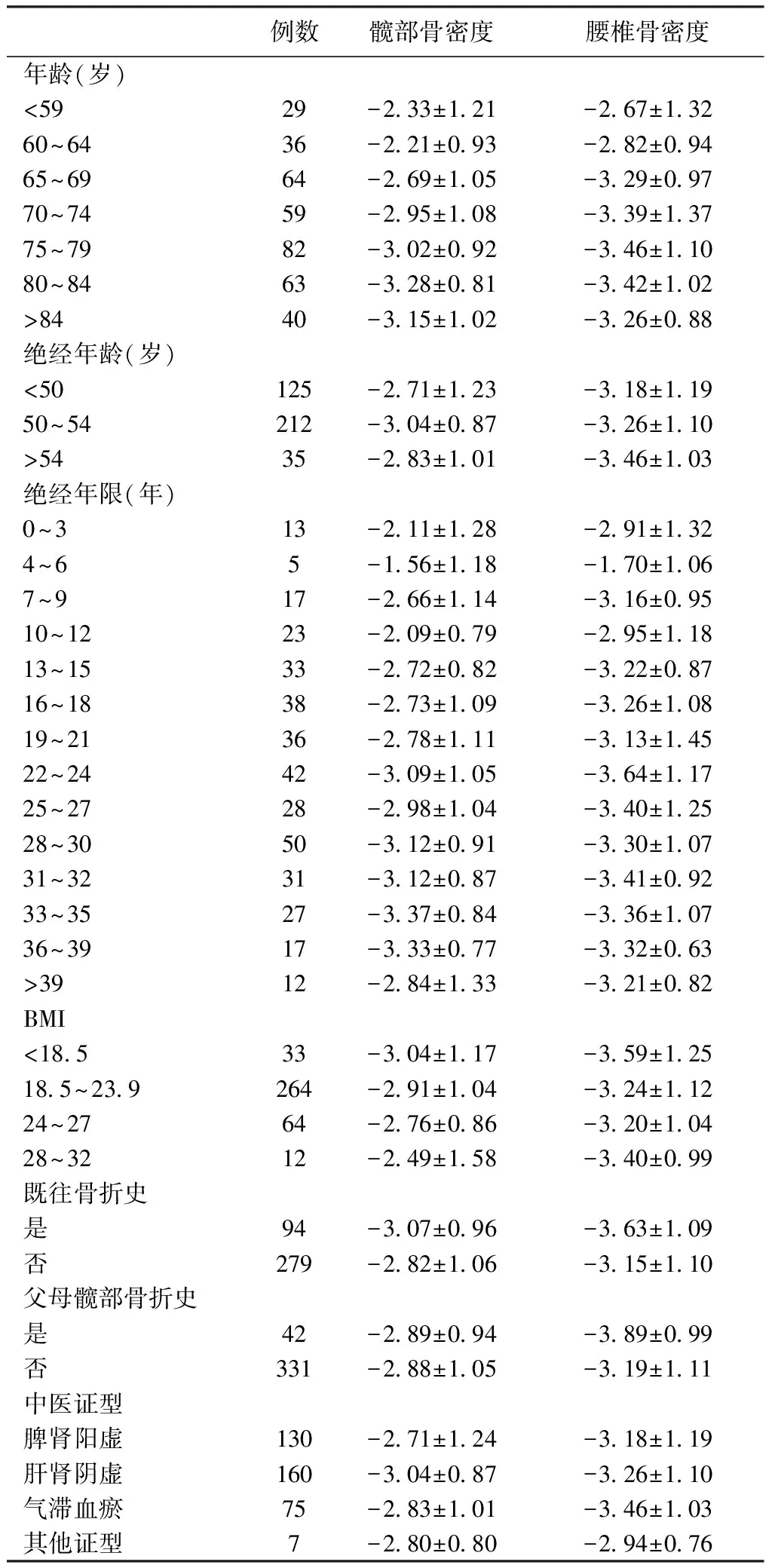
例数髋部骨密度腰椎骨密度年龄(岁)<5929-2.33±1.21-2.67±1.3260~6436-2.21±0.93-2.82±0.9465~6964-2.69±1.05-3.29±0.9770~7459-2.95±1.08-3.39±1.3775~7982-3.02±0.92-3.46±1.1080~8463-3.28±0.81-3.42±1.02>8440-3.15±1.02-3.26±0.88绝经年龄(岁)<50125-2.71±1.23-3.18±1.1950~54212-3.04±0.87-3.26±1.10>5435-2.83±1.01-3.46±1.03绝经年限(年)0~313-2.11±1.28-2.91±1.324~65-1.56±1.18-1.70±1.067~917-2.66±1.14-3.16±0.9510~1223-2.09±0.79-2.95±1.1813~1533-2.72±0.82-3.22±0.8716~1838-2.73±1.09-3.26±1.0819~2136-2.78±1.11-3.13±1.4522~2442-3.09±1.05-3.64±1.1725~2728-2.98±1.04-3.40±1.2528~3050-3.12±0.91-3.30±1.0731~3231-3.12±0.87-3.41±0.9233~3527-3.37±0.84-3.36±1.0736~3917-3.33±0.77-3.32±0.63>3912-2.84±1.33-3.21±0.82BMI<18.533-3.04±1.17-3.59±1.2518.5~23.9264-2.91±1.04-3.24±1.1224~2764-2.76±0.86-3.20±1.0428~3212-2.49±1.58-3.40±0.99既往骨折史是94-3.07±0.96-3.63±1.09否279-2.82±1.06-3.15±1.10父母髋部骨折史是42-2.89±0.94-3.89±0.99否331-2.88±1.05-3.19±1.11中医证型脾肾阳虚130-2.71±1.24-3.18±1.19肝肾阴虚160-3.04±0.87-3.26±1.10气滞血瘀75-2.83±1.01-3.46±1.03其他证型7-2.80±0.80-2.94±0.76

表2 骨密度影响因素相关分析表Table 2 Analysis of the influencing factors of BMD T-score
3 讨论
骨质疏松症是一种与年龄增长相关的骨骼疾病,相关调查表明在21世纪骨质疏松症已经成为世界五大疾病之一,全球骨质疏松症患者人数已超出2亿,由骨质疏松症导致骨折的患者在160万以上[11],故骨质疏松症的早期发现和预防是降低骨折的发病率、死亡率以及控制经济成本的关键。国内学者[12]对广东深圳的围绝经期妇女进行骨量丢失情况的流行病学调查,结果显示骨量减少发生率随着增龄而增加,主要危险因素为增龄、怀孕和生产次数,饮用牛奶是可能保护性因素,提出应对围绝经期妇女和基层医务人员加强宣教,控制可能导致骨量减少的不良因素,预防和延缓绝经后骨质疏松症的发生。而调查显示,目前国人仍对其早期防治不够重视,社区中老年人对骨质疏松的认知水平普遍偏低[13],老年骨折患者对骨质疏松症的整体认识程度不高,且对其危险因素认识不足[14],故提高认知率和加强治疗是迫不及待的。
本研究调查中发现,年龄、绝经年龄、绝经年限、既往骨折史以及父母髋部骨折史与骨密度有着密切的关系。骨密度确与年龄相关,这与Franic等人[15]的研究相符,而髋部和腰椎的骨密度的变化趋势不尽相同,64岁以下患者的髋部T值明显高于75岁以上的,65~69岁明显高于80~84岁患者的骨密度;腰椎骨密度方面,年龄在59岁以下患者的腰椎骨密度明显高于75~84岁年龄段的患者。马来西亚学者Mohammadi[16]等曾做过一项调查,结果显示,马来西亚的妇女绝经年龄与骨密度的关系不密切,而在本次调查中发现,54岁之前绝经的妇女腰椎骨密度明显低于54岁以后绝经的患者,这涉及到不同地区,说明地域或许也是影响骨密度的一个重要因素。目前对于绝经年限与骨密度的关系亦尚未有统一认识:国内学者在2011年的一项调查[17]结果显示南方绝经后老年妇女年龄、绝经年限、绝经年龄对骨密度的影响没有明显的相关性;2017年另外一项调查[18]显示甘肃省绝经后妇女的年龄、绝经年龄、绝经年限等与骨密度密切相关;而在本次调查中发现,绝经4~6年患者髋部骨密度明显高于已绝经33~39年的患者,腰椎骨密度高于绝经25~27年的患者,绝经10~12年的患者髋部骨密度明显高于绝经22~24和28~35年的患者。Dhiman[19]等强调,连续的骨密度检查可引起对骨质疏松症的重视,从而降低骨折风险,有持续的骨密度测量才会发现骨质疏松症的发展趋势,故建议每跨越一个年龄段时进行骨密度检查,收集数据进行骨质疏松症相关并发症的风险评估,进而降低骨折发病率和死亡率,提高生活质量。

表3 不同中医证型的治疗时间与治疗效果、活动度改善情况相关分析Table 3 Analysis of the relationship among treatment time, efficacy, and activity improvement in different TCM syndrome types
注:与<1比,*P<0.01,**P<0.05;与1~3比,△P<0.01,△△P<0.05;与3~6比,^P<0.01,^^P<0.05。

图1 各中医证型治疗时间对治疗效果、活动度改善情况影响分析注:1:治疗时间少于1个月,2:治疗时间为1~3个月,3:治疗时间为3~6月,4:治疗时间为6个月以上Fig.1 Analysis graph of the effect of treatment time on the efficacy and activity improvement in each TCM syndrome typeNote: 1: treatment time less than 1 month; 2: 1-3 months; 3: 3-6 months; 4: more than 6 months
众所周知,骨质疏松症是导致易发骨折的一个重要危险因素,在本次研究中,既往发生骨折的患者与未发生过骨折的患者之间髋部和腰椎的骨密度有着显著差异,前者骨密度明显低于后者。这与国内学者的结论基本一致,胡海澜[20]等通过对 959 例绝经后女性患者的不同骨关节退行性疾病和骨密度间关系进行研究分析,发现脆性骨折与骨质疏松的关系最为密切,尤以股骨颈处骨密度值降低最明显。韩国一项关于父母与子女骨密度关系的横断面研究[21]发现儿女成年早期的骨量高峰是由遗传因素所决定的,而分析显示父母一方发生过髋部骨折的患者腰椎骨密度明显低于另一方,以上表明,骨质疏松受遗传因素的影响,骨折是其中一个表现。
骨质疏松症中医辨证的客观指标日趋多样化[22],表明中医辨证治疗骨质疏松症愈来愈受重视,本调查中,脾肾阳虚证和肝肾阴虚证的患者占多数,这与邓琳雯[23]、许惠娟[24]等人的研究相符。本文进一步分析骨质疏松症各证型间骨密度的关系,发现脾肾阳虚证的患者髋部骨密度明显高于肝肾阴虚证,这或许给医者在诊疗过程中提供一个新思路。国外学者Yusuf[25]等对1 278 296名65岁绝经后妇女进行调查,发现接受骨质疏松治疗开始后的骨折发生率明显低于治疗开始前的水平,且随着时间的推移降低得越明显。目前也暂未有充分的证据证明骨质疏松症患者的骨密度与其生活质量的相关性[26]。故本文基于中医证型,对患者接受的治疗时间与治疗效果、活动度改善情况做多因素方差分析,探究不同中医证型的治疗时间长短与治疗效果、活动度改善情况的相关性。结果显示,接受治疗时间越长,其治疗效果越好,活动度改善情况亦如是。根据分析结果,我们建议气滞血瘀型的患者应接受三个月以上的治疗,而脾肾阳虚证、肝肾阴虚证的患者接受治疗的时间应为半年以上。
由于样本量不够大、地域局限等因素,本调查分析不免存在缺失,故在今后的研究中应扩大样本量,采取多中心合作与调查,尽量排除其它可控因素的干扰,更准确反映对骨质疏松症的认识、辨证分型规律及其相关危险因素的关系,以指导临床实践。

