静吸复合麻醉镇静深度对腹腔镜下宫颈癌根治术患者的影响
都学军

[摘要]目的 探討静吸复合麻醉镇静深度对腹腔镜下宫颈癌根治术患者的影响。方法 选取2017年8月14日~2018年8月14日我院收治的90例腹腔镜下宫颈癌根治术患者作为研究对象,根据数据库随机分组式分为A组与B组,每组各45例。两组患者均采用静吸复合麻醉,A组进行较深麻醉,B组进行较浅麻醉。比较两组术中出血量、血压水平、说话时间、苏醒时间、拔管时间、连线实验(TMT)完成时间、简易精神状态量表(MMSE)评分。结果 两组患者术中出血量、血压水平、说话时间、苏醒时间及拔管时间比较,差异无统计学意义(P>0.05)。A组在术后1 d的MMSE评分为(27.32±0.81)分,高于B组的(23.78±0.54)分,差异有统计学意义(P<0.05),TMT完成时间为(40.02±1.34)s,短于B组的(43.89±1.25)s,差异有统计学意义(P<0.05)。结论 对腹腔镜下宫颈癌根治术患者采取脑电双频指数(BIS)值为40~50的较深静吸麻醉,可促进患者的术后认知恢复,值得推广实施。
[关键词]静吸复合麻醉;镇静深度;腹腔镜;宫颈癌根治术;认知功能
[中图分类号] R614 [文献标识码] A [文章编号] 1674-4721(2019)12(b)-0172-03
Effect of depth of combined intravenous and inhalation anesthesia on patients undergoing laparoscopic radical laparoscopy for cervical cancer
DU Xue-jun
Department of Anesthesiology, Anshan Cancer Hospital, Liaoning Province, Anshan 114000, China
[Abstract] Objective To investigate the effect of depth of combined intravenous and inhalation anesthesia on patients undergoing radical laparoscopy for cervical cancer. Methods A total of 90 cases of patients undergoing laparoscopic radical laparoscopy for cervical cancer admitted to our hospital on August 14, 2017 to August 14, 2018 were selected as research objects. According to the database random grouping method, they were divided into group A and group B, with 45 cases in each group. All patients were used combined intravenous and inhalation anesthesia, with deep anesthesia in group A and shallow anesthesia in group B. The intraoperative blood loss, blood pressure level, speaking time, waking time, extubation time, completion time of TMT and simple mental state scale (MMSE) scores were compared between the two groups. Results There were no significant differences in intraoperative blood loss, blood pressure level, speaking time, wake time and extubation time between group A and group B (P>0.05). The MMSE score of group A for (23.78±0.54) points on the first day after surgery was higher than that of group B for (23.78±0.54) points, with statistically significant difference (P<0.05), and the TMT completion time for (40.02±1.34) s was shorter than that of group B for (43.89±1.25) s, with statistically significant difference (P<0.05). Conclusion Deep Combined intravenous and inhalation anesthesia with bispectral index (BIS) value of 40~50 can promote postoperative cognitive recovery in patients undergoing radical laparoscopy for cervical cancer, which worthy to be popularized.
[Key words] Combined intravenous and inhalation anesthesia; Sedation depth; Laparoscopic; Radical resection of cervical cancer; Cognitive function
宮颈癌为临床中较为常见的妇科恶性肿瘤,具有较高的致死率,手术是其常用的治疗方法。但手术麻醉后常见术后认知功能障碍(POCD),这与临床中对患者进行治疗时采取的麻醉方式、麻醉深度、手术方案有关。随着医疗水平的不断提高,腹腔镜在宫颈癌中广泛实施,且获得了较好的效果,但麻醉深度对于治疗效果具有一定的影响[1]。本研究旨在探索静吸复合麻醉镇静深度对腹腔镜下宫颈癌根治术患者术后认知功能的影响,现报道如下。
1资料与方法
1.1一般资料
选取2017年8月14日~2018年8月14日我院收治的90例腹腔镜下宫颈癌根治术患者作为研究对象,根据数据库随机分组式分为A组与B组,每组各45例。A组中,年龄41~71岁,平均(55.48±5.71)岁;体重指数(BMI)19~28 kg/m2,平均(23.68±3.62)kg/m2;鳞癌19例,腺癌14例,腺鳞癌12例。B组中,年龄40~73岁,平均(55.77±5.50)岁;BMI 19~27 kg/m2,平均(23.98±3.51)kg/m2;鳞癌18例,腺癌14例,腺鳞癌13例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究已经医院医学伦理委员会批准,且参与研究者已知情同意。
纳入标准:①符合宫颈癌诊断标准者[2];②美国麻醉师协会(ASA) Ⅱ~Ⅲ级者[3];③精神正常者;④未合并其他恶性肿瘤者。排除标准:①内分泌疾病者;②精神疾病者;③脑血管疾病者;④近期口服安定类药物者;⑤吸毒史者;⑥术前简易精神状态量表(MMSE)评分≤24分者;⑦文化程度低于小学水平。
1.2方法
两组患者均在进行腹腔镜手术。术前30 min注射阿托品(湖北科伦药业有限公司;生产批号42021159),剂量为0.01~0.02 mg/kg,将患者推进手术室后采取多功能监护仪监测患者的心率、血压、心电图及血氧饱和度等,将静脉通道建立后连接脑电双频指数,对于脑电双频指数(BIS)进行监测[4]。在上述措施完成后予以密达唑仑(蚌埠丰原涂山制药有限公司;生产批号20088565),剂量为0.2 mg/kg,芬太尼(青岛金峰制药有限公司;生产批号2008126),剂量为2~3 μg/kg,丙泊酚(江西金钥药业有限公司;生产批号20105854),剂量为2.0~2.4 mg/kg,及0.08~0.10 mg/kg的维库溴铵(安徽凤阳科苑药业有限公司;生产批号20036854)麻醉,均行气管内插管,采取静脉快速诱导麻醉措施,插管后将麻醉机连接,控制患者的呼吸情况。当诱导期间有血压升高或降低,心率减慢或加速的情况,予以针对性的处理措施。在为患者进行腹腔镜手术中,将瑞芬太尼用微量注泵持续静脉输注,剂量为1~2 μg/(kg·h),予以0.03~0.04 mg/(kg·h)维库溴铵及4~10 mg/(kg·h)丙泊酚,并指导患者吸入七氟醚(常州制药厂有限公司;生产批号20021695)。在术中对芬太尼、丙泊酚、七氟醚的输注速度进行合理的调整,并维持BIS值的稳定,促使较浅麻醉组的BIS值在51~60,较深麻醉组的BIS值在40~50。待患者麻醉结束前30 min,逐渐降低麻醉用药的剂量,在手术结束前5 min停止麻醉用药[5]。在手术停药后对患者的各项数据,例如自主的呼吸时间、拔管时间及睁眼时间进行记录。并评估连线实验(TMT)完成时间、MMSE评分。
1.3观察指标及评价标准
观察两组患者的术中出血量、血压水平、说话时间、苏醒时间、拔管时间、TMT完成时间、MMSE评分。
MMSE评分[6]:最高分为30分,包含时间定向力、地点定向力、即刻记忆、注意力及计算力、延迟记忆、语言、视空间等内容,分数越低,则代表患者的认知越差。
1.4统计学方法
数据资料均采用SPSS 20.0统计学软件分析,计量资料采用均数±标准差(x±s)表示,组件比较采用t检验,以P<0.05为有统计学意义。
2 结果
2.1两组患者术中出血量、血压水平、说话时间、苏醒时间及拔管时间的比较
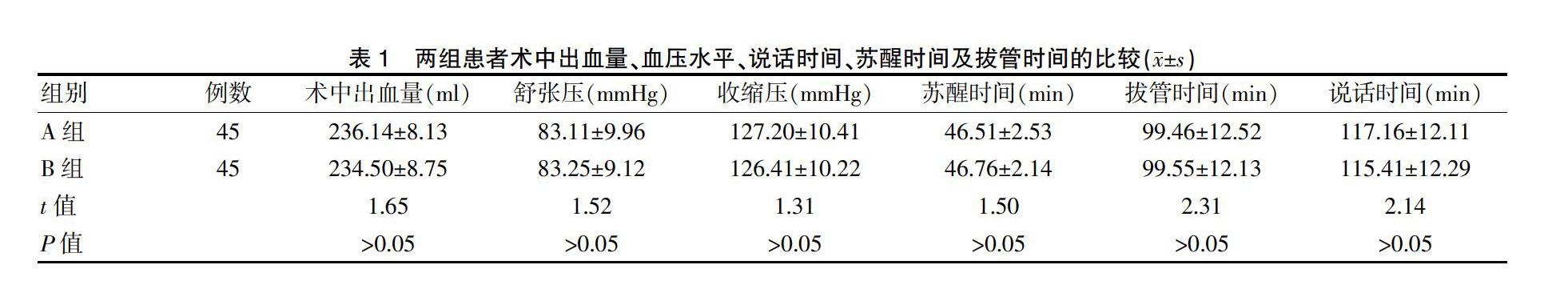
两组患者的术中出血量、血压水平、说话时间、苏醒时间及拔管时间比较,差异无统计学意义(P>0.05)(表1)。
2.2两组患者MMSE评分、TMT完成时间的比较
两组患者麻醉前1 d的MMSE评分及TMT完成时间比较,差异无统计学意义(P>0.05)。A、B组术后1 d的MMSE评分低于同组麻醉前1 d,TMT完成时间短于同组麻醉前1 d,差异有统计学意义(P<0.05),A组在术后1 d的MMSE评分高于B组,差异有统计学意义(P<0.05),TMT完成时间为短于B组,差异有统计学意义(P<0.05)(表2)。
3讨论
宫颈癌为临床中极为常见的妇科恶性肿瘤[7],因具有较高的致死率,且致病因素复杂,导致手术耗时增长,难度增大,使得对患者造成的创伤增大,故对于麻醉的要求十分高[8]。因静脉麻醉措施具有对呼吸道无创伤及起效快等优势,故常用于诱导麻醉。然而吸入性的麻醉药物可对麻醉的深度进行控制,且患者在术后恢复较快,因此可用于维持全麻[9-10]。
静吸复合麻醉为常见的腹腔镜下子宫癌手术的麻醉措施,同时可监测BIS,可提高宫颈癌手术的麻醉质量,以此稳定循环,可获得较好的镇静麻醉效果[11-12]。在该基础上监测BIS可提高整体麻醉质量,其BIS值越低,则提示麻醉的深度越深[13-15]。本研究中,运用到了多种麻醉药(包括七氟烷、瑞芬太尼、丙泊酚等),其中吸入七氟烷具有易控制、血流动力学稳定、给药方式方便等优势;丙泊酚具有镇痛镇静、降低机体应激反应等优势,且对患者心血管抑制作用较轻,但持续时间短;瑞芬太尼可减轻对机体肝脏功能的影响,可控性较好,且对呼吸功能抑制作用较轻,缩短了麻醉苏醒时间和拔管时间。通过运用BIS值为40~50较深静吸麻醉方式,更能够提高麻醉安全性,避免对神经、认知功能造成影响,获得满意麻醉效果。
本研究结果显示,A、B两组患者的术中出血量、血压水平、说话时间、苏醒时间及拔管时间比较,差异无统计学意义(P>0.05),提示麻醉深度的深浅对于患者在麻醉时的各项指标无显著影响,BIS值40~50可保证较好的麻醉深度。POCD为麻醉后的主要并发症,如若控制不当,会导致术后并发症增加,降低其生活质量。本研究结果显示,A组在术后1 d的MMSE评分高于B组,差异有统计学意义(P<0.05),TMT完成时间为短于B组,差异有統计学意义(P<0.05),提示麻醉深度维持在40~50时,较麻醉深度在51~60时的MMSE评分更佳,患者在进行较深度麻醉后,患者的苏醒后的认知情况更佳。
综上所述,对腹腔镜下宫颈癌根治术患者采取较深静吸麻醉(BIS为40~50),可促进患者的术后认知恢复,值得实施推广。
[参考文献]
[1]邱灿金,陈燕勤,杨世忠,等.不同麻醉深度对腹腔镜下宫颈癌根治术后患者认知功能的影响[J].中国计划生育学杂志,2016,24(5):316-318.
[2]孔北华.规范诊断程序明确诊断标准—《子宫颈癌诊断》标准解读[J].中国卫生标准管理,2013,4(10):61-62.
[3]张咸伟.国际疼痛研究学会发布2017为镇痛年:抗击术后疼痛[J].实用疼痛学杂志,2017,13(1):41.
[4]沈亚建,方军,周惠丹,等.七氟醚和丙泊酚对行腹腔镜宫颈癌根治术患者炎症因子及应激反应的影响[J].中华全科医学,2017,15(1):66-68.
[5]庞晓晓,林学正,张晓婷,等.右美托咪定联合舒芬太尼在HPV病变患者子宫切除手术中的麻醉效果及对患者术后清醒时间的影响分析[J].中国现代医生,2019,57(2):108-111.
[6]周彪,王琛,韩国瑞,等.不同麻醉及镇痛方法对宫颈癌患者细胞免疫功能和术后恢复的影响[J].现代肿瘤医学,2018, 26(11):1777-1780.
[7]邱伍英,赖燕英.腹腔镜宫颈癌根治术与传统经腹根治术治疗宫颈癌疗效分析[J].中国现代医生,2018,56(34):50-52.
[8]范涛,陈婷婷,洪毅,等.七氟醚静吸复合麻醉对腹腔镜下行宫颈癌根治术患者术后早期认知功能及血清BDNF、NGF的影响[J].中国医师杂志,2018,20(2):253-255.
[9]刘炯峰,李敬业,赖斐然,等.七氟醚静吸复合麻醉对腹腔镜下行宫颈癌根治术患者术后早期认知功能的影响[J].齐齐哈尔医学院学报,2019,40(1):42-43.
[10]韩小东,白小强,高巧丽.舒芬太尼联合咪唑安定麻醉对宫颈癌手术患者应激反应的影响[J].中国临床医生杂志,2018,46(2):213-215.
[11]周霞.七氟醚复合瑞芬太尼麻醉对宫颈癌术后应激反应的影响[J].实用中西医结合临床,2017,65(10):56-57.
[12]黄艳东.右美托咪定对全身麻醉复合硬膜外麻醉下宫颈癌根治术患者免疫功能的影响[J].医疗装备,2017,78(22):138-139.
[13]李玲霞,苏鸿莉,刘敏丽,等.两种麻醉方式对宫颈癌术患者炎性因子和疼痛阈值的影响[J].西南国防医药,2018, 28(7):71-73.
[14]曹秀玲,李晓光.全麻联合硬膜外麻醉对Ⅰa2-Ⅱa2期宫颈癌全切术麻醉效果及NO和P物质的影响[J].解放军预防医学杂志,2018,36(7):78-81.
[15]田军.全身麻醉联合硬膜外麻醉在宫颈癌患者中的麻醉效果及对应激反应的影响研究[J].中国处方药,2018,16(6):139-140.
(收稿时间:2019-05-10 本文编辑:陈文文)

