颈椎动态稳定器治疗单节段颈椎病的回顾性研究
孟祥龙 海 涌 杨晋才 苏庆军
(首都医科大学附属北京朝阳医院骨科,北京 100020)
前路颈椎间盘切除内固定融合术(anterior cervical discectomy and fusion, ACDF)作为治疗颈椎间盘突出症和颈椎病的安全、有效的经典术式在临床中使用多年。但长期随访显示ACDF术后可能存在颈椎活动度下降、内固定失败、节段不稳、继发畸形等合并症,影响手术治疗效果[1-4]。近年来,脊柱外科中非融合技术、保留运动节段功能等新理念逐渐受到重视,颈椎动态固定器(dynamic cervical implant, DCI)作为颈椎非融合技术的一种,允许手术节段的屈伸运动,限制颈椎的侧屈和旋转运动,具有操作简单、稳定性好等优点[4-5]。选取首都医科大学附属北京朝阳医院2011年2月至2014年12月,应用DCI非融合技术治疗16例单节段颈椎病患者,回顾性观察了DCI的手术疗效和影像学变化。
1 对象与方法
1.1 研究对象
选取首都医科大学附属北京朝阳医院2011年2月至2014年12月,随访资料完整的颈椎患者16例,其中神经根型颈椎病8例,脊髓型颈椎病4例,脊髓神经根混合型4例。入院常规准备后进行了DCI手术。其中男性7例,女性9例;年龄34~69岁,平均年龄(52.3±9.8)岁;病程4个月~2年,平均病程(11.0±5.3)个月。患者术前均行颈椎正侧位、过伸过屈位X线,CT和/或MRI检查,结合患者查体确定引起症状的病变间隙。病变责任间隙C4-5节段3例,C5-6节段7例,C6-7节段6例。
1)纳入标准:年龄>18岁;继发于颈椎间盘退变导致的单节段神经根型和脊髓型颈椎病;保守治疗3个月无效。
2)排除标准:严重的颈椎退变;手术节段已无运动功能;椎间隙高度丢失超过正常高度的50%;严重的小关节炎;节段失稳或出现严重颈椎后凸;活动感染;严重的骨质疏松;强直性脊柱炎或者风湿关节炎、类风湿关节炎;既往颈椎手术史;严重的心肺疾病等合并症。
1.2 手术方法
颈椎前路Smith-Robinson入路显露达到颈椎前侧,进行前路间盘髓核切除,注意保护软骨终板,切除后纵韧带,显露硬膜囊,如需要减压神经根出口,可部分切除钩椎关节,进行神经根减压。减压完成后,使用DCI试模确定置入DCI尺寸,原则是选择尽可能大的DCI假体,以获得最佳的DCI-软骨终板表面接触,同时尽可能使DCI的“U”型末端靠近椎间隙的后缘。手术结束后放置皮片引流。
术后24~48 h拔出引流,无需颈托保护,但是颈椎活动要缓慢,在医生指导下进行适当幅度的颈椎屈伸、左右侧屈等活动,加强颈部肌肉锻炼。术后服用非甾体类消炎止痛药物2周。
1.3 影像学评价和疗效评价
患者的临床疗效评价使用疼痛视觉模拟评分(visual analogue score,VAS)和颈椎功能障碍指数(neck disability index,NDI)分别在术前、术后3、6、12个月进行评价。VAS采用0~100分法,0分为无疼痛,100分为极度疼痛;NDI采用10项50分法进行统计,采用得分数除以50乘以100%;对于不会驾驶汽车的患者,删除了汽车驾驶选项,即9项45分法,得分数除以45乘以100%,得到患者NDI分数。
患者术后检查集中在颈椎的运动范围上,记录患者术前和每次随访测量的颈椎前凸(C2-7 Cobb角),手术节段和上、下相邻节段的角度。
1.4 统计学方法

2 结果
手术时间为45~75 min,平均手术时间(57±13)min,出血量DCI组50~150 mL,平均出血量(90±32) mL。患者在围手术期无伤口感染、严重神经损伤、脑脊液漏等合并症。术后获得神经症状改善率达到93.8%。1例患者术后出现神经根刺激症状,表现为上肢的触觉过敏,使用激素、脱水等药物后症状改善。
患者术前、术后手术节段活动度、上下相邻节段活动度和颈椎前凸改变见表1(P>0.05)。患者手术前后VAS颈痛评分、上肢痛评分和NDI评分见表2, 典型病例见图1。
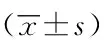
表1 术前和随访手术节段活动度和颈椎前凸改变Tab.1 Preoperative and follow-up cervical mobility at operative level and adjacent level and overall cervical lordosis
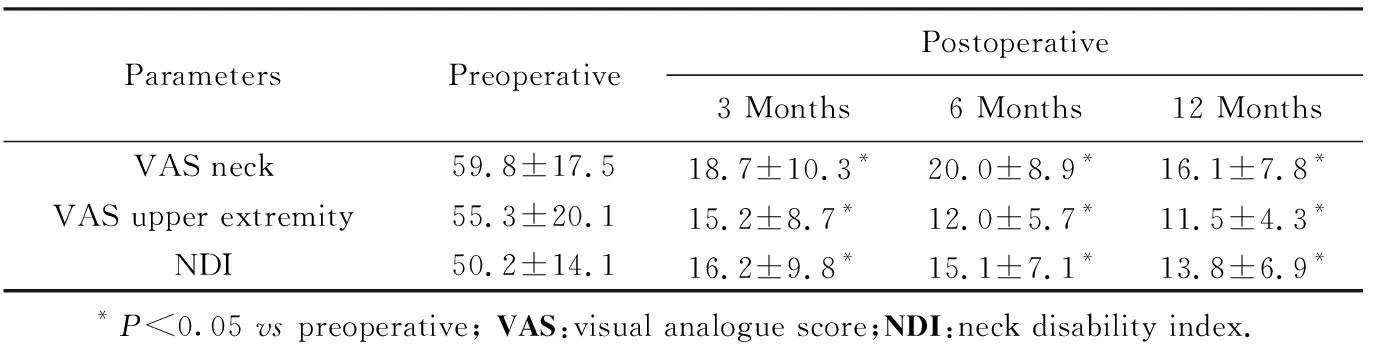
表2 术前和随访颈椎痛、上肢痛VAS和NDI评分Tab.2 Preoperative and follow-up VAS on cervical spine, VAS on upper extremity pain score and NDI score

图1 女性,44岁典型病例Fig.1 Female, 44 years old typical case
A:Preoperative extension and flexion X-ray showed C5-6 intervertebral degeneration;B: Preoperative MRI showed C5-6 disc herniation, corresponding segment of spinal cord compression;C: Postoperative 1 year X-ray film showed DCI was at good position, extension and flexion X-ray showed that DCI maintained 6 degrees of activity;DCI:dynamic cervical implant.
3 讨 论
ACDF作为治疗颈椎病的金标准已经在临床中使用多年,ACDF具有手术融合率高,临床效果好的特点,但是该方法导致了相邻节段应力升高,增加了相邻节段退变加速的风险[1,6]。长期随访显示ACDF手术后可能存在颈椎活动度下降、内固定失败、节段不稳、继发畸形等合并症,影响手术治疗效果[1-3]。基于ACDF融合后的这些问题,出现了保留颈椎活动度的颈椎间盘置换术(total disc replacement, TDR),临床效果显示TDR手术具有和ACDF手术相似甚至更好的临床效果,TDR手术减少了翻修手术的再手术率,降低了相邻节段退变(adjacent segment degeneration, ASD)的发生率[7-8]。Kim 等[9]通过对单节段人工椎间盘置换术与融合术后 2 年相邻节段退变的对比研究发现,人工椎间盘组退变发生率为 12.8%,而融合组为23.1%。孙宇等[10]对 70 例颈椎人工椎间盘置换术患者进行了为期5 年的随访,MRI 显示相邻节段退变发生率为14%, 相邻节段椎间盘突出对椎管侵占率的年度平均增幅为0.3%~0.5%,但无患者出现相关的临床症状。
然而长期的随访显示,TDR手术后的颈椎活动是非颈椎的生理性活动,与假体置入的位置密切相关,TDR手术存在假体下沉,异位骨化,颈椎小关节应力增加的可能[8,11]。对于颈椎病小关节退变增生明显的患者不适合进行TDR置换手术,如果人工颈椎间盘的位置放置不理想,可能导致小关节的应力增加,从而影响手术效果[12-13]。有文献[14-16]报道,颈椎TDR手术相对于DCI手术,异位骨化的发生率更高;DCI手术术后2年保持了很好的颈椎活动度,具有良好的手术效果,是一种治疗退变性颈椎疾病的有效手术方法。
DCI是介于传统的融合手术和TDR手术之间的动态内固定系统,DCI的“U”型设计使DCI具有一定的弹性。DCI允许颈椎手术节段的屈伸运动,限制了增加小关节应力的颈椎旋转和侧方屈曲运动,从而可以更好地保护颈椎后方的小关节[4]。DCI通过前缘的倒齿限制移位,置入方便,不产生金属碎屑等优点。DCI手术中保留上下椎体软骨终板,可以增加DCI-终板之间的固定强度,可用于非重度骨质疏松患者。但有研究[17]表明DCI在随访过程观察到了假体下沉,但是并未影响到患者的临床效果,所以DCI手术神经症状的改善主要依靠神经减压。
同已在临床应用多年的颈椎人工椎间盘相比,其优势在于:①适应范围较广,手术操作相对简单;②“U”形 结构有吸收震荡的作用; ③在保留颈椎屈伸活动的同时限制过度屈伸和旋转运动, 对颈椎小关节有一定保护作用;④因其是一体化设计,不像人工间盘材料的金属、聚乙烯或陶瓷等那样产生磨削,从而发生局部或全身反应。
DCI的手术适应证主要包括:C3-7 间 1~3 个节段的颈椎间盘突出症;颈椎间盘退行性疾病;与融合术联合应用(Topping off 技术),保护融和相邻节段上方的节段。DCI手术与人工颈椎间盘置换相比,其手术操作简便,但在手术适应证和禁忌证选择上,二者差异无统计学意义。
临床上多节段椎间盘同时发生退变突出的情况并不少见,若均采用椎间融合术治疗,颈椎生理功能必将缺失,邻近节段退变也将进一步加重[18-19]。有研究[20-21]采用同期颈前路融合术和非融合术联合方式治疗多节段颈椎病,对颈椎整体活动度以及邻近节段的屈伸旋转活动均无影响,且减压同时减少了固定融合节段,有效恢复了脊柱生理曲度,最大程度保留了颈椎活动度,其随访结果也表明在生物力学和临床疗效方面存在优势。
DCI与传统的ACDF组相比,DCI组在手术时间、出血量、手术合并症方面无明显差别[22-23]。本研究中16例DCI患者获得1年随访,临床症状改善满意,保留了相邻上下节段的屈伸活动,相邻节段的屈伸活动无明显的增大,未见到手术节段活动度的丢失。在颈椎的X线片上未见到明显椎间隙后方的异位骨化,患者的颈椎矢状面的生理曲度保持良好。患者在神经功能恢复方面神经改善率达到93.8%。DCI手术在颈痛VAS、上肢痛VAS、NDI评分方面取得了满意的治疗效果。
本研究的不足之处在于病例数不足,DCI手术效果需要大量患者的长期随访,以观察DCI对于相邻节段退变的预防或者减缓作用。笔者将会在后续的研究中进一步随访和增加新的病例。
总之,DCI作为颈椎间盘突出症和颈椎病的一种手术治疗方法,操作简单,在术后1年的随访中,DCI的早期手术效果优良,保留了颈椎手术节段的活动,维持改善患者颈椎的矢状面曲线。

