疤痕子宫再次妊娠阴道分娩评分制的研究分析*
雷晓真 ,陈晓岚 ,曾晓明 ,王丽丽 ,郑九生
(1.江西省妇幼保健院产科,南昌 330006;2.江西省武宁县人民医院妇产科,武宁 332300)
瘢痕子宫是产科临床常见的问题,我国人口政策的调整(二胎政策的放开),我国剖宫产率逐年增加,美国数据也显示剖宫产率增加,疤痕子宫再次妊娠的阴道分娩问题受到产科届特别的关注和重视[1-4]。疤痕子宫因盆腔粘连再次行剖宫产术的困难及复杂程度明显升高,容易引发凶险型前置胎盘甚至胎盘植入导致产后大出血、新生儿窒息、产褥感染等并发症[5-7]。本课题通过建立适合我国国情的疤痕子宫再次妊娠经阴道分娩的风险评分制表,评估VBAC的分娩结局,做好VBAC管理和规范。
1 资料与方法
1.1 研究对象 研究组:自2016年1月至2017年12月因疤痕子宫再次妊娠需分娩的入院患者总共763例,(按病例排除标准筛选病例),签订知情同意书,充分医患沟通,根据评分制表进行评分,追踪妊娠结局,分为疤痕子宫再次妊娠经阴道分娩成功组及疤痕子宫再次妊娠经阴道分娩未成功组;自2016年1月至2017年12月无疤痕子宫阴道分娩成功组610例 (排除妊娠合并症的孕妇)。对照组:疤痕子宫再次妊娠选择性剖宫产病例700例。
1.2 病例排除标准 ⑴前次古典式剖宫产 (倒“T”型或“J”型);⑵有子宫破裂史;⑶前次大的子宫手术史或子宫肌瘤剥除史术中穿透子宫内膜者;⑷有阴道分娩禁忌证者;⑸前次剖宫产手术指针再次出现;⑹距上一次剖宫产的时间<1.5年;⑺有2次及以上的剖宫产史;⑻超声检查示子宫下段壁薄(<1.5MM);⑼子宫下段有压痛。
1.3 研究方法及技术路线
1.3.1 疤痕子宫再次妊娠符合条件可经阴道分娩的病例,按此评分制表进行评分:见表1。
1.3.2 签署疤痕子宫再次妊娠阴道分娩知情同意书 疤痕子宫再次妊娠经阴道试产存在风险:子宫破裂;产后出血;羊水栓塞;休克;产道裂伤;危及母儿生命安全等;
1.3.3 产程中观察指标及关注要点 ⑴为了尽量确保孕妇的安全分娩,发生紧急情况,可及时进行剖宫产终止妊娠,尽力保障在30min内实施紧急剖宫产,产科、麻醉科、儿科和手术室人员齐全,有抢救小组的支持,保证母婴的生命安全。⑵临产后持续胎心监护和心电监护;产程中不使用催产素;注意子宫下段压痛情况。⑶由于子宫破裂的最常见的体征是胎心异常,有效的麻醉并不掩盖子宫破裂的症状和体征。⑷VBAC娩出胎儿分娩机转和胎盘娩出与正常阴道分娩并无不同。但当子宫大量出血或低容量的体征是子宫破裂的表现,需要仔细探查软产道。
1.3.4 将各病例情况统一登记。
1.3.5 比较指标 比较评分制对疤痕子宫再次妊娠阴道成功分娩的灵敏度及特异度;疤痕子宫再次妊娠阴道分娩成功组、疤痕子宫再次妊娠阴道分娩未成功组及疤痕子宫再次妊娠选择性剖宫产组三组之间年龄、孕周、产后出血量、住院时间、新生儿阿氏评分进行两两比较。同时将疤痕子宫再次妊娠阴道分娩成功组与无疤痕子宫阴道分娩成功组两组进行产程时间及产钳助产例数比较。
1.4 统计学分析 所有数据使用SPSS 18.0统计软件分析。计量资料以()表示,计量资料的组间比较采用t检验,计数资料的统计分析采用χ2检验,通过受试者工作曲线(ROC曲线)评价疤痕子宫再次妊娠阴道分娩结局的诊断效率。以P<0.05为有统计学意义,P<0.01为有显著统计学意义。
2 结果
2.1 绘制疤痕子宫再次妊娠阴道分娩结局的ROC曲线 (见图1),可以得到最佳界值分别为10.5、曲线下面积分别为0.892,对疤痕子宫再次妊娠阴道分娩结局的诊断灵敏度,特异度分别为89.37%、90.14%。
比较实施评分制后两家医院VBAC成功率(疤痕子宫阴道分娩成功病例数/尝试vbac总数)均提高,我院2014年至2015年两年成功率260/642=40.5%,实施评分表后2016年至2017年两年成功率621/763=81.4%,成功率提高一倍;武宁县人民医院2014至2015年两年成功率15/71=21.1%,实施评分表后2016年至2017年两年成功率48/79=60.8%,成功率提高近3倍。

表1 疤痕子宫再次妊娠阴道分娩评分制表
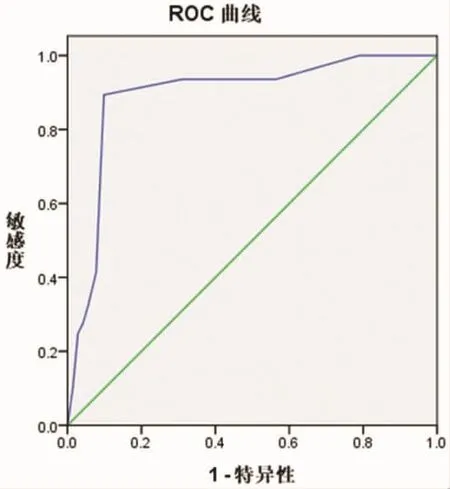
图1 疤痕子宫再次妊娠阴道分娩结局的ROC曲线,AUC=0.892
2.2 各组之间的比较 疤痕子宫再次妊娠阴道分娩成功组(621例)、疤痕子宫再次妊娠阴道分娩未成功组(142例)及疤痕子宫再次妊娠选择性剖宫产组(700例)3组之间年龄、孕周差异无统计学意义(P>0.05);疤痕子宫再次妊娠阴道分娩成功组与疤痕子宫再次妊娠阴道分娩未成功组及疤痕子宫再次妊娠选择性剖宫产组两两比较,产后出血量、住院时间差异有统计学意义(P<0.05);而疤痕子宫再次妊娠阴道分娩成功组与疤痕子宫再次妊娠选择性剖宫产组新生儿阿氏评分(出生后1min),差异无统计学意义(P>0.05),但成功组与未成功组之间新生儿阿氏评分(出生后1min),差异有统计学意义(P<0.05);比较疤痕子宫再次妊娠阴道分娩成功组与无疤痕子宫阴道分娩成功组(610例)第二产程时间及产钳助产例数,差异有统计学意义 (P<0.05)。 (见表 2-5)。
3 讨论
在20世纪中叶以前,剖宫产手术指征十分严格,仅在难产情况下才施行。近年来,随着麻醉方法改进、剖宫产术式改良、广谱抗生素的应用,使剖宫产手术安全性大幅提高,手术指征大幅放宽,促使世界各地的剖宫产率逐渐升高。澳大利亚的剖宫产率从1994年的19.4%上升为2004年的29.1%。美国的剖宫产率由1998年的21%上升到2008年的32%。WHO 2007年在亚洲的大规模调查显示,我国剖宫产率高达46.2%,泰国34.1%,日本19.8%,印度17.8%。2014年国内调查全国平均剖宫产率为54.47%,县级医院甚至高达70%以上。这样惊人的数据[8-11],使所有产科同仁思考着再次妊娠后分娩方式的选择问题。
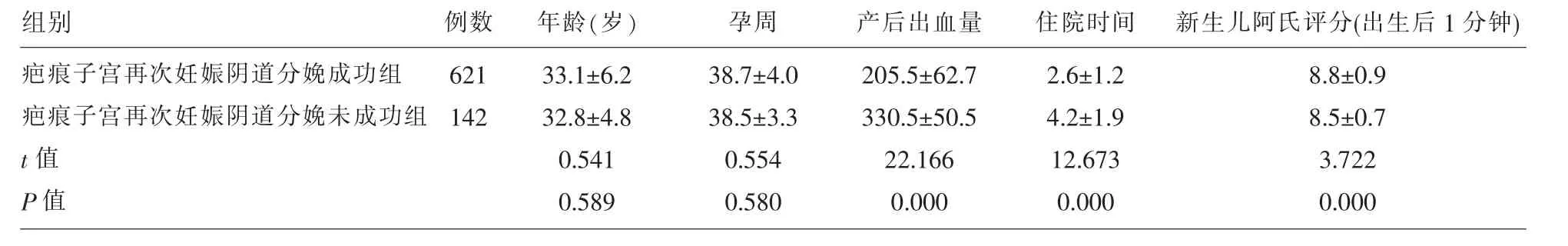
表2 两组产妇年龄、孕周、产后出血量、住院时间、新生儿阿氏评分(出生后1分钟)指标的比较
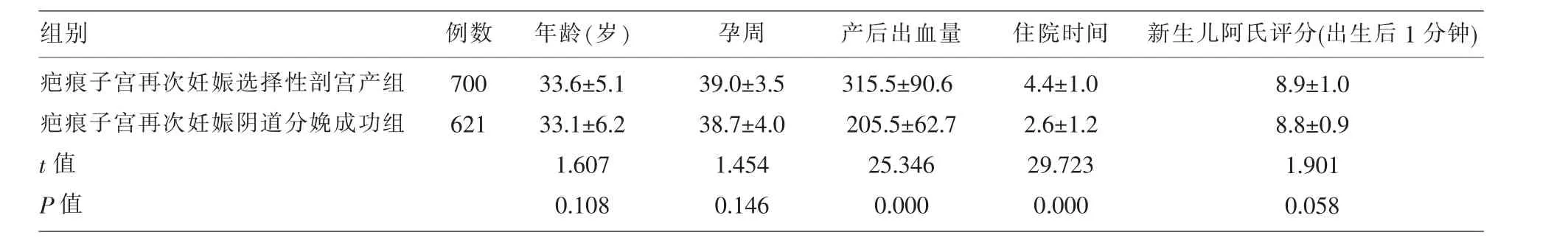
表3 两组产妇年龄、孕周、产后出血量、住院时间、新生儿阿氏评分(出生后1分钟)指标的比较
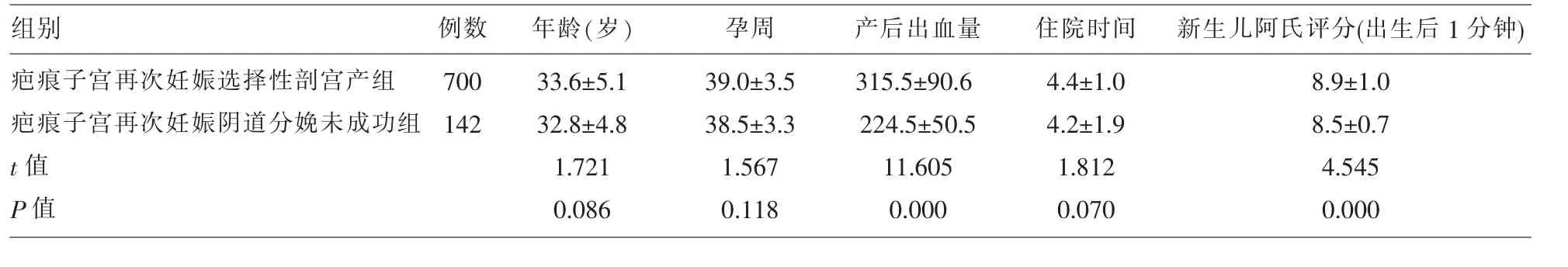
表4 两组产妇年龄、孕周、产后出血量、住院时间、新生儿阿氏评分(出生后1分钟)指标的比较

表5 两组产妇第一产程时间、第二产程时间、产钳助产例数指标的比较
3.1 VBAC形成的背景 疤痕子宫患者再次妊娠是选用阴道分娩还是选用剖宫产,一直是一个争议的话题。传统意见[12]认为“一次剖宫产,永远剖宫产”,而选择阴道分娩方式风险极大;传统医疗条件比较差,疤痕子宫患者再次妊娠分娩时容易出现子宫破裂现象,因此大部分产妇通常选择剖宫产方式进行分娩。然而随着产科医生操作水平的不断提高,当代产科技术的不断进步,手术、抗菌药物与麻醉技术不断更新,使子宫切口得到明显改善,疤痕子宫患者再次妊娠采用阴道分娩的子宫破裂率并未增加。
积极开展剖宫产术后阴道分娩 (vaginal birth after cesarean,VBAC),降低剖宫产率,减少母儿近远期并发症成为产科学界关注的焦点。随着循证医学证据的累积,国际产科学界对VBAC的观念亦不断发生变迁,认为VBAC安全、适宜,推荐有1次子宫下段剖宫产史且无阴道分娩禁忌症者试行VBAC。疤痕子宫并非剖宫产手术的绝对手术指征,国内外研究表明[13-16],由于医疗技术的提高、监护手段的改善以及子宫下段剖宫产的普及,选择剖宫产术后再次妊娠经阴道分娩的人数逐渐增多。
因此,避免阴道分娩禁忌症,掌控好阴道试产指针,疤痕子宫符合条件者可阴道试产,阴道试产绝大多数是安全可行的,对提高产科质量,减少母婴并发症却具有重要的意义。
3.2 制定疤痕子宫再次妊娠阴道分娩评分制表评价疤痕子宫再次妊娠阴道分娩的意义 国外一些学者[17]寄希望于VBAC风险筛查公式预测子宫破裂的发生以指导临床实践。Eden等[18]通过多中心研究推出一系列预测VBAC风险的公式,但是这些公式中由于涉及人种和胎儿性别等因素,不适用于我国人群[19]。本研究通过对疤痕子宫再次妊娠后,多个因素(孕妇心理因素;宫颈条件;头盆关系;宫缩情况;胎儿体重等)进行评分,从ROC曲线得到最佳界值为10.5,表明对于疤痕子宫再次妊娠即将分娩时可以根据评分表得出评分,大于10.5分则阴道分娩成功率高,同时做好VBAC管理和规范,签订知情同意书,充分医患沟通,临产后进行持续胎儿电子监护及患者心电监护,观察三个产程,一旦产程异常再次进行评估,一旦出现先兆子宫破裂或紧急情况出现启动抢救小组,紧急剖宫产。总之在保障母婴安全前提下降低剖宫产率,促进阴道自然分娩。
本研究结果显示疤痕子宫再次妊娠阴道分娩成功组在产后出血及住院时间都优于其它两组,而新生儿窒息无差异,因此成功的VBAC可改善母儿结局,降低剖宫产率。比较疤痕子宫再次妊娠阴道分娩成功组比无疤痕子宫阴道分娩成功组第二产程时间及产钳助产例数要多,可能由于疤痕子宫在第二产程时对子宫下段的压力最大,胎心监护可疑Ⅱ类图形时怕存在先兆子宫破裂可能,因此要尽快结束分娩,产钳助产保障母儿安全。
根据评分制追踪阴道分娩结局,规范剖宫产术后经阴道分娩(VBAC),降低再次剖宫产率,降低母体并发症及死亡率,有着十分重要的社会效应和经济效益。建立适合我国国情的疤痕子宫再次妊娠经阴道分娩的风险评分制预测公式,将为降低我国的剖宫产率及母儿围生期疾病奠定基础,面对国内VBAC刚刚起步的现状,做好VBAC管理和规范,采取个体化全面评估,有利于推动VBAC在我国的普及。

